ਖ਼ੂਨ ਦੀ ਘਾਟ ਜਾਂ ਡੀਹਾਈਡਰੇਸਨ ਦੇ ਮਹੱਤਵਪੂਰਣ ਨੁਕਸਾਨ ਦੇ ਨਾਲ, ਸਰੀਰ ਦੇ ਮੁਆਵਜ਼ੇ ਵਾਲੇ ਪ੍ਰਤੀਕਰਮਾਂ ਵਿੱਚ ਅਸਫਲਤਾ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਹਾਈਪੋਵੋਲਿਮਕ ਸਦਮਾ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ. ਇਹ ਸਥਿਤੀ ਸਾਰੇ ਮਹੱਤਵਪੂਰਣ ਕਾਰਜਾਂ ਦੀ ਉਲੰਘਣਾ ਦੁਆਰਾ ਦਰਸਾਈ ਗਈ ਹੈ: ਖੂਨ ਦਾ ਗੇੜ ਘੱਟਦਾ ਹੈ, ਸਾਹ ਘਟੇਗਾ, ਪਾਚਕਤਾ ਸਹਿਣ ਕਰਦੀ ਹੈ. ਖ਼ੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿਚ ਤਰਲ ਦੀ ਘਾਟ ਖ਼ਾਸਕਰ ਬੱਚਿਆਂ, ਬਜ਼ੁਰਗਾਂ ਅਤੇ ਪੁਰਾਣੀ ਡੀਹਾਈਡਰੇਸ਼ਨ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਸ਼ੂਗਰ, ਹਾਈਪਰਟੈਨਸ਼ਨ ਅਤੇ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਦੇ ਗਲਤ ਇਲਾਜ ਕਾਰਨ ਖ਼ਤਰਨਾਕ ਹੈ.

ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਹਾਈਪੋਵਲੇਮਿਆ ਦੀ ਮੁਆਵਜ਼ਾ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ ਜੇ ਮਰੀਜ਼ ਨੂੰ ਯੋਗ ਮੁ firstਲੀ ਸਹਾਇਤਾ ਮਿਲਦੀ ਹੈ, ਅਤੇ ਉਸ ਨੂੰ ਸਮੇਂ ਸਿਰ ਹਸਪਤਾਲ ਪਹੁੰਚਾਇਆ ਜਾਂਦਾ ਹੈ. ਪਰ ਕਈ ਵਾਰ ਅਜਿਹੇ ਹੁੰਦੇ ਹਨ ਜਦੋਂ ਤਰਲ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਰੋਕਣਾ ਅਸੰਭਵ ਹੁੰਦਾ ਹੈ, ਫਿਰ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ ਜਾਨਲੇਵਾ ਖਤਮ ਹੁੰਦਾ ਹੈ.
ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਦੇ ਕਾਰਨ
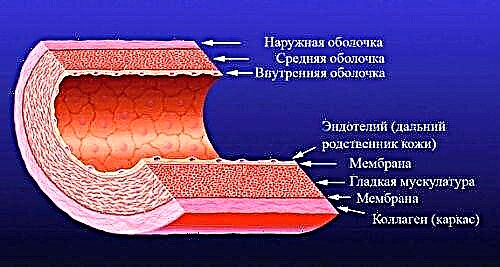
"ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ" ਦੀ ਧਾਰਣਾ ਦਾ ਸਾਰ ਇਸਦੇ ਨਾਮ ਵਿੱਚ ਹੈ. ਹਾਈਪੋਵਲੇਮੀਆ (ਹਾਈਪੋਵਲੇਮੀਆ) ਸਹੀ ਅਨੁਵਾਦ ਵਿੱਚ - (ਹਿਪੋ-) ਖੂਨ ਦੀ ਮਾਤਰਾ (ਹੈਮਾ) ਦੀ ਘਾਟ. ਸ਼ਬਦ "ਸਦਮਾ" ਦਾ ਅਰਥ ਹੈ ਸਦਮਾ, ਸਦਮਾ. ਇਸ ਤਰ੍ਹਾਂ, ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਵਿਚ ਖੂਨ ਦੀ ਘਾਟ ਦਾ ਇਕ ਗੰਭੀਰ ਸਿੱਟਾ ਹੈ, ਜਿਸ ਨਾਲ ਅੰਗਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਦੇ ਵਿਗਾੜ ਵਿਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ.
ਡਾਇਬਟੀਜ਼ ਅਤੇ ਦਬਾਅ ਦੇ ਦੌਰ ਬੀਤੇ ਸਮੇਂ ਦੀ ਗੱਲ ਹੋਵੇਗੀ
- ਖੰਡ ਦਾ ਸਧਾਰਣਕਰਣ -95%
- ਨਾੜੀ ਥ੍ਰੋਮੋਬਸਿਸ ਦਾ ਖਾਤਮਾ - 70%
- ਇੱਕ ਮਜ਼ਬੂਤ ਦਿਲ ਦੀ ਧੜਕਣ ਦਾ ਖਾਤਮਾ -90%
- ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣਾ - 92%
- ਦਿਨ ਦੇ ਦੌਰਾਨ energyਰਜਾ ਵਿੱਚ ਵਾਧਾ, ਰਾਤ ਨੂੰ ਨੀਂਦ ਵਿੱਚ ਸੁਧਾਰ -97%
ਕੇ ਅੰਤਰਰਾਸ਼ਟਰੀ ਵਰਗੀਕਰਨਅਤੇ ਪੈਥੋਲੋਜੀ ਸਿਰਲੇਖ ਦਾ ਹਵਾਲਾ ਦਿੰਦਾ ਹੈ ਆਰ57, ਆਈਸੀਡੀ -10 ਕੋਡ y - ਆਰ57.1.
ਖੂਨ ਦੀ ਮਾਤਰਾ ਘਟਣ ਦੇ ਕਾਰਨਾਂ ਨੂੰ ਹੇਮੋਰੈਜਿਕ (ਖੂਨ ਦੀ ਕਮੀ ਦੇ ਕਾਰਨ) ਅਤੇ ਡੀਹਾਈਡਰੇਸ਼ਨ (ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਕਾਰਨ) ਵਿੱਚ ਵੰਡਿਆ ਗਿਆ ਹੈ.
ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦੇ ਸਭ ਤੋਂ ਆਮ ਕਾਰਨਾਂ ਦੀ ਸੂਚੀ:
ਪਾਚਨ ਪ੍ਰਣਾਲੀ ਵਿਚ ਖੂਨ. ਉਨ੍ਹਾਂ ਦੇ ਕਾਰਨ:
- ਪੇਟ ਫੋੜੇ;
- ਵੱਖ ਵੱਖ ਈਟੀਓਲੋਜੀਜ਼ ਦੀ ਅੰਤੜੀ ਸੋਜਸ਼;
- ਜਿਗਰ ਦੀ ਬਿਮਾਰੀ ਜਾਂ ਟਿorਮਰ, ਗਠੀਏ, ਪੱਥਰ ਦੁਆਰਾ ਪੋਰਟਲ ਨਾੜੀ ਦੇ ਸੰਕੁਚਨ ਦੇ ਕਾਰਨ ਠੋਡੀ ਦੀਆਂ ਨਾੜੀਆਂ;
- ਵਿਦੇਸ਼ੀ ਲਾਸ਼ਾਂ ਦੇ ਲੰਘਣ ਵੇਲੇ, ਠੋਡੀ ਦੀ ਕੰਧ ਦੇ ਫਟਣ, ਰਸਾਇਣਕ ਬਲਣ ਕਾਰਨ, ਉਲਟੀਆਂ ਕਰਨ ਦੀ ਇੱਛਾ ਨੂੰ ਰੋਕਦਿਆਂ;
- ਪੇਟ ਅਤੇ ਆੰਤ ਵਿੱਚ neoplasms;
- aorto-duodenal fistula - aorta ਅਤੇ duodenum 12 ਦੇ ਵਿਚਕਾਰ ਇੱਕ ਫ਼ਿਸਟੁਲਾ.
ਹੋਰ ਕਾਰਨਾਂ ਦੀ ਸੂਚੀ:
- ਨਾੜੀ ਦੇ ਨੁਕਸਾਨ ਕਾਰਨ ਬਾਹਰੀ ਖੂਨ ਵਗਣਾ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਨੂੰ ਅਕਸਰ ਸਦਮੇ ਦੇ ਨਾਲ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ.
- ਪਸਲੀਆਂ ਅਤੇ ਪੇਡ ਦੇ ਭੰਜਨ ਦੇ ਕਾਰਨ ਅੰਦਰੂਨੀ ਖੂਨ ਵਗਣਾ.
- ਹੋਰ ਅੰਗਾਂ ਤੋਂ ਖੂਨ ਦੀ ਘਾਟ: ਐਓਰਟਿਕ ਐਨਿਉਰਿਜ਼ਮ ਦੇ ਫਟਣਾ ਜਾਂ ਸਟਰੇਟਿਕੇਸ਼ਨ, ਗੰਭੀਰ ਚੱਕਰਾਂ ਕਾਰਨ ਤਿੱਲੀ ਦੀ ਫਟਣਾ.
- ਗਰਭ ਅਵਸਥਾ ਅਤੇ ਜਣੇਪੇ ਦੌਰਾਨ inਰਤਾਂ ਵਿਚ ਜਣਨ ਖੂਨ ਵਗਣਾ, ਗੱਠਿਆਂ ਜਾਂ ਅੰਡਾਸ਼ਯ ਦੇ ਟੁੱਟਣ, ਟਿ .ਮਰ.
- ਜਲਣ ਚਮੜੀ ਦੀ ਸਤਹ 'ਤੇ ਪਲਾਜ਼ਮਾ ਨੂੰ ਛੱਡਣ ਦੀ ਅਗਵਾਈ ਕਰਦੇ ਹਨ. ਜੇ ਇੱਕ ਵੱਡਾ ਖੇਤਰ ਖਰਾਬ ਹੋ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਪਲਾਜ਼ਮਾ ਦਾ ਨੁਕਸਾਨ ਡੀਹਾਈਡਰੇਸ਼ਨ ਅਤੇ ਹਾਈਪੋਵੋਲਿਮਿਕ ਸਦਮੇ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ.
- ਛੂਤ ਦੀਆਂ ਬਿਮਾਰੀਆਂ (ਰੋਟਾਵਾਇਰਸ, ਹੈਪੇਟਾਈਟਸ, ਸਾਲਮੋਨੇਲੋਸਿਸ) ਅਤੇ ਜ਼ਹਿਰ ਨਾਲ ਗੰਭੀਰ ਉਲਟੀਆਂ ਅਤੇ ਦਸਤ ਕਾਰਨ ਸਰੀਰ ਦਾ ਡੀਹਾਈਡਰੇਸ਼ਨ.
- ਡਾਇਬੀਟੀਜ਼, ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ, ਪਿਸ਼ਾਬ ਦੀ ਵਰਤੋਂ ਵਿਚ ਪੌਲੀਉਰੀਆ.
- ਦਸਤ ਅਤੇ ਉਲਟੀਆਂ ਦੇ ਨਾਲ ਗੰਭੀਰ ਹਾਈਪਰਥਾਈਰਾਇਡਿਜ਼ਮ ਜਾਂ ਪਖੰਡਵਾਦ.
- ਹਾਈ ਬਲੱਡ ਕਮੀ ਦੇ ਨਾਲ ਸਰਜੀਕਲ ਇਲਾਜ.
ਕਈ ਕਾਰਨਾਂ ਦਾ ਸੁਮੇਲ ਦੇਖਿਆ ਜਾ ਸਕਦਾ ਹੈ, ਜਿਨ੍ਹਾਂ ਵਿਚੋਂ ਹਰ ਇਕ ਵਿਅਕਤੀਗਤ ਤੌਰ ਤੇ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ ਨਹੀਂ ਦਿੰਦਾ. ਉਦਾਹਰਣ ਦੇ ਲਈ, ਇੱਕ ਲੰਬੇ ਤੇਜ਼ ਬੁਖਾਰ ਅਤੇ ਨਸ਼ਾ ਦੇ ਨਾਲ ਗੰਭੀਰ ਲਾਗਾਂ ਵਿੱਚ, ਪਸੀਨੇ ਦੇ ਨਾਲ ਤਰਲ ਦੇ ਨੁਕਸਾਨ ਦੇ ਕਾਰਨ ਸਦਮਾ ਵੀ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ, ਖ਼ਾਸਕਰ ਜੇ ਸਰੀਰ ਨੂੰ ਹੋਰ ਬਿਮਾਰੀਆਂ ਨਾਲ ਕਮਜ਼ੋਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਮਰੀਜ਼ ਇਨਕਾਰ ਕਰਦਾ ਹੈ ਜਾਂ ਪੀ ਨਹੀਂ ਸਕਦਾ. ਇਸਦੇ ਉਲਟ, ਅਥਲੀਟਾਂ ਅਤੇ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਜੋ ਗਰਮ ਮੌਸਮ ਅਤੇ ਘੱਟ ਵਾਯੂਮੰਡਲ ਦੇ ਦਬਾਅ ਦੇ ਆਦੀ ਹਨ, ਵਿਕਾਰ ਬਾਅਦ ਵਿੱਚ ਵਿਕਸਤ ਹੋਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ.
ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦੇ ਜਰਾਸੀਮ
ਪਾਣੀ ਸਰੀਰ ਦੇ ਸਾਰੇ ਤਰਲਾਂ - ਖੂਨ, ਲਿੰਫ, ਹੰਝੂ, ਲਾਰ, ਹਾਈਡ੍ਰੋਕਲੋਰਿਕ ਜੂਸ, ਪਿਸ਼ਾਬ, ਅੰਤਰ- ਅਤੇ ਅੰਦਰੂਨੀ ਤਰਲ ਦਾ ਇਕ ਅਨਿੱਖੜਵਾਂ ਅੰਗ ਹੈ. ਇਸਦੇ ਲਈ ਧੰਨਵਾਦ, ਆਕਸੀਜਨ ਅਤੇ ਪੋਸ਼ਣ ਟਿਸ਼ੂਆਂ ਨੂੰ ਪ੍ਰਦਾਨ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਬੇਲੋੜੇ ਪਾਚਕ ਉਤਪਾਦ ਹਟਾਏ ਜਾਂਦੇ ਹਨ, ਨਸਾਂ ਦੇ ਪ੍ਰਭਾਵ ਲੰਘ ਜਾਂਦੇ ਹਨ, ਸਾਰੇ ਰਸਾਇਣਕ ਪ੍ਰਤੀਕਰਮ ਹੁੰਦੇ ਹਨ. ਤਰਲਾਂ ਦੀ ਬਣਤਰ ਅਤੇ ਖੰਡ ਸਥਿਰ ਹੁੰਦੇ ਹਨ ਅਤੇ ਨਿਯੰਤਰਣ ਪ੍ਰਣਾਲੀਆਂ ਦੁਆਰਾ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਇਸੇ ਕਰਕੇ ਕਿਸੇ ਵਿਅਕਤੀ ਵਿਚ ਬਿਮਾਰੀਆਂ ਦਾ ਕਾਰਨ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਟੈਸਟਾਂ ਦੁਆਰਾ ਪਤਾ ਲਗਾਇਆ ਜਾ ਸਕਦਾ ਹੈ.
ਜੇ ਸਰੀਰ ਵਿਚ ਤਰਲ ਦਾ ਪੱਧਰ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਭਾਂਡਿਆਂ ਵਿਚ ਖੂਨ ਦੀ ਮਾਤਰਾ ਵੀ ਘੱਟ ਜਾਂਦੀ ਹੈ. ਇੱਕ ਤੰਦਰੁਸਤ ਵਿਅਕਤੀ ਲਈ, ਚੱਕਰ ਲਹੂ ਦੇ ਇੱਕ ਚੌਥਾਈ ਤੋਂ ਵੱਧ ਦਾ ਨੁਕਸਾਨ ਖ਼ਤਰਨਾਕ ਨਹੀਂ ਹੈ, ਪਾਣੀ ਦੀ ਘਾਟ ਪੂਰੀ ਹੋਣ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਇਸ ਦੀ ਖੁਰਾਕ ਤੁਰੰਤ ਬਹਾਲ ਹੋ ਜਾਂਦੀ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਸਵੈ-ਨਿਯਮ ਪ੍ਰਣਾਲੀ ਦੇ ਕਾਰਨ ਸਰੀਰ ਦੇ ਤਰਲਾਂ ਦੀ ਰਚਨਾ ਦੀ ਨਿਰੰਤਰਤਾ ਦੀ ਉਲੰਘਣਾ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ.

ਜਦੋਂ 10% ਖੂਨ ਗੁੰਮ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਸਰੀਰ ਹਾਈਪੋਵੋਲਿਮੀਆ ਦੀ ਭਰਪਾਈ ਲਈ ਕੰਮ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦਾ ਹੈ: ਤਿੱਲੀ ਵਿਚ ਜਮ੍ਹਾ ਖੂਨ ਦੀ ਸਪਲਾਈ (ਲਗਭਗ 300 ਮਿ.ਲੀ.) ਜਹਾਜ਼ਾਂ ਵਿਚ ਦਾਖਲ ਹੋ ਜਾਂਦੀ ਹੈ, ਕੇਸ਼ਿਕਾਵਾਂ ਵਿਚ ਦਬਾਅ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਜੋ ਟਿਸ਼ੂਆਂ ਵਿਚੋਂ ਤਰਲ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿਚ ਦਾਖਲ ਹੋ ਜਾਏ. ਕੇਟੋਲੋਮਾਈਨਜ਼ ਦੀ ਰਿਲੀਜ਼ ਕਿਰਿਆਸ਼ੀਲ ਹੈ. ਉਹ ਨਾੜੀਆਂ ਅਤੇ ਨਾੜੀਆਂ ਨੂੰ ਸੰਕੁਚਿਤ ਕਰਦੇ ਹਨ ਤਾਂ ਕਿ ਦਿਲ ਆਮ ਤੌਰ ਤੇ ਖੂਨ ਨਾਲ ਭਰ ਸਕੇ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਇਹ ਦਿਮਾਗ ਅਤੇ ਫੇਫੜਿਆਂ ਵਿਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ. ਚਮੜੀ, ਮਾਸਪੇਸ਼ੀਆਂ, ਪਾਚਨ ਪ੍ਰਣਾਲੀ ਅਤੇ ਗੁਰਦੇ ਨੂੰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਬਾਕੀ ਬਚੇ ਸਿਧਾਂਤ ਦੇ ਅਨੁਸਾਰ ਹੁੰਦੀ ਹੈ. ਨਮੀ ਅਤੇ ਸੋਡੀਅਮ ਬਣਾਈ ਰੱਖਣ ਲਈ, ਪਿਸ਼ਾਬ ਘੱਟ ਜਾਂਦਾ ਹੈ. ਇਹਨਾਂ ਉਪਾਵਾਂ ਦੇ ਸਦਕਾ, ਦਬਾਅ ਸਧਾਰਣ ਰਹਿੰਦਾ ਹੈ ਜਾਂ ਥੋੜੇ ਸਮੇਂ ਲਈ ਆਸਣ ਵਿੱਚ ਇੱਕ ਤੇਜ਼ ਤਬਦੀਲੀ (ਓਰਥੋਸਟੈਟਿਕ ਹਾਈਪ੍ੋਟੈਨਸ਼ਨ) ਦੇ ਨਾਲ ਘਟਦਾ ਹੈ.
ਜਦੋਂ ਖੂਨ ਦੀ ਕਮੀ 25% ਤੱਕ ਪਹੁੰਚ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਸਵੈ-ਨਿਯਮ ਦੀਆਂ ਵਿਧੀਆਂ ਸ਼ਕਤੀਹੀਣ ਹੁੰਦੀਆਂ ਹਨ. ਜੇ ਇਲਾਜ ਨਾ ਕੀਤਾ ਗਿਆ ਤਾਂ ਗੰਭੀਰ ਹਾਈਪੋਵੋਲਮੀਆ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ. ਦਿਲ ਤੋਂ ਖੂਨ ਦਾ ਪ੍ਰਵਾਹ ਘੱਟਦਾ ਹੈ, ਦਬਾਅ ਦੀਆਂ ਬੂੰਦਾਂ, metabolism ਵਿਗਾੜਿਆ ਜਾਂਦਾ ਹੈ, ਕੇਸ਼ਿਕਾ ਦੀਆਂ ਕੰਧਾਂ ਅਤੇ ਸਰੀਰ ਦੇ ਹੋਰ ਸੈੱਲ ਨੁਕਸਾਨੇ ਜਾਂਦੇ ਹਨ. ਆਕਸੀਜਨ ਭੁੱਖਮਰੀ ਕਾਰਨ, ਸਾਰੇ ਅੰਗਾਂ ਦੀ ਘਾਟ ਹੁੰਦੀ ਹੈ.
ਲੱਛਣ ਅਤੇ ਚਿੰਨ੍ਹ
ਸਦਮਾ ਦੇ ਲੱਛਣਾਂ ਦੀ ਗੰਭੀਰਤਾ, ਤਰਲ ਦੇ ਨੁਕਸਾਨ ਦੀ ਦਰ, ਸਰੀਰ ਦੀਆਂ ਮੁਆਵਜ਼ਾ ਯੋਗਤਾਵਾਂ ਅਤੇ ਜਹਾਜ਼ਾਂ ਵਿਚ ਖੂਨ ਦੀ ਘੁੰਮਣ ਦੀ ਮਾਤਰਾ ਵਿਚ ਕਮੀ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ. ਥੋੜ੍ਹੇ ਜਿਹੇ ਖੂਨ ਵਹਿਣ ਨਾਲ, ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਵੱਧ ਰਹੀ ਡੀਹਾਈਡਰੇਸ਼ਨ, ਬੁ ageਾਪੇ ਵਿਚ, ਪਹਿਲਾਂ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦੇ ਸੰਕੇਤ ਗੈਰਹਾਜ਼ਰ ਹੋ ਸਕਦੇ ਹਨ.
ਵੱਖ ਵੱਖ ਡਿਗਰੀ ਖੂਨ ਦੇ ਨੁਕਸਾਨ ਦੇ ਲੱਛਣ:
| ਖੂਨ ਦੀ ਘਾਟ, ਸ਼ੁਰੂਆਤੀ ਖੰਡ ਦਾ% | ਹਾਈਪੋਵਲੇਮਿਆ ਦੀ ਡਿਗਰੀ | ਲੱਛਣ | ਡਾਇਗਨੋਸਟਿਕ ਸੰਕੇਤ |
| ≤ 15 | ਰੋਸ਼ਨੀ | ਪਿਆਸ, ਚਿੰਤਾ, ਖੂਨ ਵਹਿਣ ਜਾਂ ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਸੰਕੇਤ (ਹੇਠਾਂ ਦੇਖੋ). ਇਸ ਪੜਾਅ 'ਤੇ ਸਦਮੇ ਦੇ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੋ ਸਕਦੇ. | ਮੰਜੇ ਤੋਂ ਬਾਹਰ ਨਿਕਲਣ ਵੇਲੇ ਦਿਲ ਦੀ ਗਤੀ ਨੂੰ 20 ਤੋਂ ਵੱਧ ਧੜਕਣ ਨਾਲ ਵਧਾਉਣਾ ਸੰਭਵ ਹੈ. |
| 20-25 | .ਸਤ | ਵਾਰ ਵਾਰ ਸਾਹ ਲੈਣਾ, ਪਸੀਨਾ ਆਉਣਾ, ਪਸੀਨਾ ਪਸੀਨਾ ਆਉਣਾ, ਮਤਲੀ, ਚੱਕਰ ਆਉਣੇ, ਪਿਸ਼ਾਬ ਵਿੱਚ ਮਾਮੂਲੀ ਕਮੀ. ਝਟਕੇ ਦੇ ਝੂਠ ਬੋਲਣ ਦੇ ਸੰਕੇਤ ਘੱਟ ਸਪੱਸ਼ਟ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. | ਘੱਟ ਦਬਾਅ, ਸਿੰਸਟੋਲਿਕ ≥ 100. ਨਬਜ਼ ਆਮ ਤੋਂ ਉੱਪਰ ਹੈ, ਲਗਭਗ 110. |
| 30-40 | ਭਾਰੀ | ਖੂਨ ਦੇ ਬਾਹਰ ਜਾਣ ਦੇ ਕਾਰਨ, ਚਮੜੀ ਫ਼ਿੱਕੇ ਪੈ ਜਾਂਦੀ ਹੈ, ਬੁੱਲ੍ਹਾਂ ਅਤੇ ਨਹੁੰ ਨੀਲੇ ਹੋ ਜਾਂਦੇ ਹਨ. ਅੰਗ ਅਤੇ ਲੇਸਦਾਰ ਝਿੱਲੀ ਠੰਡੇ ਹੁੰਦੇ ਹਨ. ਸਾਹ ਦੀ ਕਮੀ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ, ਚਿੰਤਾ ਅਤੇ ਚਿੜਚਿੜੇਪਨ ਵੱਧਦਾ ਹੈ. ਇਲਾਜ ਕੀਤੇ ਬਿਨਾਂ, ਝਟਕੇ ਦੇ ਲੱਛਣ ਜਲਦੀ ਵਿਗੜ ਜਾਂਦੇ ਹਨ. | ਪਿਸ਼ਾਬ ਦੇ ਆਉਟਪੁੱਟ ਵਿਚ ਪ੍ਰਤੀ ਘੰਟਾ 20 ਮਿ.ਲੀ. ਦੀ ਗਿਰਾਵਟ, 110 ਦਾ ਇਕ ਉੱਚ ਦਬਾਅ, ਮਾੜੀ ਮਹਿਸੂਸ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ. |
| > 40 | ਵਿਸ਼ਾਲ | ਚਮੜੀ ਫ਼ਿੱਕੇ, ਠੰ ,ੀ, ਅਸਮਾਨ ਰੰਗੀ ਹੈ. ਜੇ ਤੁਸੀਂ ਮਰੀਜ਼ ਦੇ ਮੱਥੇ 'ਤੇ ਇਕ ਉਂਗਲ ਦਬਾਉਂਦੇ ਹੋ, ਤਾਂ ਇਕ ਚਮਕਦਾਰ ਸਪਾਟ 20 ਸੈਕਿੰਡ ਤੋਂ ਵੀ ਜ਼ਿਆਦਾ ਸਮੇਂ ਲਈ ਕਾਇਮ ਰਹੇਗਾ. ਗੰਭੀਰ ਕਮਜ਼ੋਰੀ, ਸੁਸਤੀ, ਕਮਜ਼ੋਰ ਚੇਤਨਾ. ਰੋਗੀ ਨੂੰ ਸਖਤ ਦੇਖਭਾਲ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ. | ਨਬਜ਼> 120, ਇਸ ਨੂੰ ਅੰਗਾਂ 'ਤੇ ਖੋਜਣਾ ਸੰਭਵ ਨਹੀਂ ਹੈ. ਕੋਈ ਪੇਸ਼ਾਬ ਨਹੀਂ. ਸਿੰਸਟੋਲਿਕ ਦਬਾਅ <80. |
ਬਾਹਰੀ ਖੂਨ ਵਹਿਣਾ ਮੁਸ਼ਕਲ ਹੈ, ਪਰ ਅੰਦਰੂਨੀ ਖੂਨ ਵਹਿਣਾ ਅਕਸਰ ਉਦੋਂ ਪਾਇਆ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਹਾਈਪੋਵੋਲਿਮਕ ਸਦਮਾ ਪਹਿਲਾਂ ਹੀ ਵਿਕਸਤ ਹੋ ਗਿਆ ਹੈ.
ਅੰਦਰੂਨੀ ਅੰਗਾਂ ਤੋਂ ਹੇਠ ਲਿਖੀਆਂ ਲੱਛਣਾਂ ਦੁਆਰਾ ਖੂਨ ਦੀ ਕਮੀ ਦਾ ਸ਼ੱਕ:
- ਮਤਲੀ, ਖੂਨ ਦੀ ਉਲਟੀਆਂ, ਪੇਟ ਅਤੇ ਠੋਡੀ ਵਿੱਚ ਖੂਨ ਦੇ ਵਹਿਣ ਨਾਲ ਕਾਲੇ ਖੰਭ;
- ਫੁੱਲ;
- ਪਲਮਨਰੀ ਹੇਮਰੇਜ ਨਾਲ ਖੂਨ ਨੂੰ ਖੰਘਣਾ;
- ਛਾਤੀ ਵਿੱਚ ਦਰਦ
- ਪਿਸ਼ਾਬ ਵਿਚ ਲਾਲ ਰੰਗੇ ਗਤਲਾ;
- ਮਾਹਵਾਰੀ ਦੇ ਦੌਰਾਨ 10 ਦਿਨਾਂ ਤੋਂ ਵੱਧ ਜਾਂ ਆਮ ਨਾਲੋਂ ਬਹੁਤ ਜ਼ਿਆਦਾ ਯੋਨੀ ਦੀ ਖੂਨ ਵਗਣਾ.
ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਲੱਛਣ: ਚਮੜੀ ਦੀ ਲਚਕੀਲੇਪਨ ਵਿਚ ਕਮੀ, ਜਦੋਂ ਤੁਸੀਂ ਇਸ ਨੂੰ ਦਬਾਉਂਦੇ ਹੋ, ਤਾਂ ਰੌਸ਼ਨੀ ਦਾ ਰਸਤਾ ਲੰਬੇ ਸਮੇਂ ਲਈ ਅਲੋਪ ਨਹੀਂ ਹੁੰਦਾ, ਜੇ ਤੁਸੀਂ ਚਮੜੀ ਨੂੰ ਆਪਣੇ ਹੱਥ ਦੇ ਪਿਛਲੇ ਪਾਸੇ ਚੂੰਡੀ ਲਗਾਉਂਦੇ ਹੋ, ਤਾਂ ਇਹ ਤੁਰੰਤ ਸਮਤਲ ਨਹੀਂ ਹੁੰਦਾ. ਲੇਸਦਾਰ ਝਿੱਲੀ ਸੁੱਕੀਆਂ ਹਨ. ਸਿਰ ਦਰਦ ਦਿਸਦਾ ਹੈ.
ਡਾਇਗਨੋਸਟਿਕ ਉਪਾਅ
ਹਸਪਤਾਲ ਪਹੁੰਚਾਉਣ ਤੋਂ ਬਾਅਦ, ਸ਼ੱਕੀ ਹਾਈਪੋਵੋਲਿਮਿਕ ਸਦਮੇ ਵਾਲੇ ਇੱਕ ਮਰੀਜ਼ ਨੂੰ ਤੁਰੰਤ ਖੂਨ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਇਸਦਾ ਸਮੂਹ ਅਤੇ ਰੀਸਸ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਇਸ ਦੀ ਰਚਨਾ ਦੇ ਲੈਬਾਰਟਰੀ ਅਧਿਐਨ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਜਿਸ ਵਿੱਚ ਹੇਮਾਟੋਕਰੀਟ ਅਤੇ ਸੰਬੰਧਿਤ ਘਣਤਾ ਸ਼ਾਮਲ ਹਨ. ਲੋੜੀਂਦੇ ਇਲਾਜ ਦੀ ਚੋਣ ਕਰਨ ਲਈ, ਇਲੈਕਟ੍ਰੋਲਾਈਟਸ ਅਤੇ ਖੂਨ ਦੇ ਪੀਐਚ ਦੀ ਰਚਨਾ ਦੀ ਜਾਂਚ ਕਰੋ.

ਜੇ ਸਦਮੇ ਦਾ ਕਾਰਨ ਸਪਸ਼ਟ ਨਹੀਂ ਹੈ, ਤਾਂ ਇਸ ਦੀ ਪਛਾਣ ਕਰਨ ਲਈ ਖੋਜ ਕਰੋ:
- ਸ਼ੱਕੀ ਭੰਜਨ ਦੇ ਨਾਲ ਐਕਸ-ਰੇ.
- ਬਲੈਡਰ ਦਾ ਕੈਥੀਟਰਾਈਜ਼ੇਸ਼ਨ, ਜੇ ਪਿਸ਼ਾਬ ਪ੍ਰਣਾਲੀ ਨੂੰ ਨੁਕਸਾਨ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਹੈ.
- ਪੇਟ ਅਤੇ ਠੋਡੀ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਐਂਡੋਸਕੋਪੀ.
- ਯੋਨੀ ਦੇ ਖੂਨ ਵਹਿਣ ਦੇ ਸਰੋਤ ਦੀ ਪਛਾਣ ਕਰਨ ਲਈ ਪੇਡ ਦੇ ਅੰਗਾਂ ਦਾ ਖਰਕਿਰੀ.
- ਲੈਪਰੋਸਕੋਪੀ, ਜੇ ਕੋਈ ਸ਼ੰਕਾ ਹੈ ਕਿ ਪੇਟ ਦੇ ਪੇਟ ਵਿਚ ਖੂਨ ਇਕੱਠਾ ਹੁੰਦਾ ਹੈ.
ਜੀਐਸਐਚ ਦੀ ਡਿਗਰੀ ਸਪੱਸ਼ਟ ਕਰਨ ਲਈ, ਇਕ ਸਦਮਾ ਸੂਚਕ ਗਿਣਿਆ ਜਾਂਦਾ ਹੈ. ਇਹ ਸਿਟੋਲਿਕ ਦਬਾਅ ਦੇ ਸੰਕੇਤਕ ਦੁਆਰਾ ਪ੍ਰਤੀ ਮਿੰਟ ਦਾਲ ਨੂੰ ਵੰਡਣ ਦਾ ਉਪਾਅ ਹੈ. ਆਮ ਤੌਰ 'ਤੇ, ਇਹ ਸੂਚਕਾਂਕ 0.6 ਜਾਂ ਘੱਟ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ, ਸਦਮੇ ਦੀ ਗੰਭੀਰ ਡਿਗਰੀ ਦੇ ਨਾਲ - 1.5. ਭਾਰੀ ਖੂਨ ਦੀ ਘਾਟ ਜਾਂ ਜਾਨਲੇਵਾ ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਨਾਲ, ਹਾਈਪੋਵੋਲਿਮਿਕ ਸਦਮੇ ਦਾ ਸੂਚਕਾਂਕ 1.5 ਤੋਂ ਵੱਧ ਹੈ.
ਸਦਮਾ ਇੰਡੈਕਸ, ਹੇਮੇਟੋਕਰੀਟ ਅਤੇ ਅਨੁਸਾਰੀ ਖੂਨ ਦੀ ਘਣਤਾ ਦੁਆਰਾ ਲਹੂ ਦੇ ਖੂਨ ਦੀ ਮਾਤਰਾ ਦਾ ਪਤਾ ਲਗਾਉਣਾ:
| ਸਦਮਾ ਇੰਡੈਕਸ ਆਈ | ਖੂਨ ਦੀ ਗਿਣਤੀ | ਖੂਨ ਦਾ ਨੁਕਸਾਨ | |
| ਰਿਸ਼ਤੇਦਾਰ ਘਣਤਾ | ਹੇਮੇਟੋਕ੍ਰੇਟ | ||
| 0,7<> | 1054-1057 | 0,4-0,44 | 10 |
| 0,9<> | 1050-1053 | 0,32-0,38 | 20 |
| 1,3<> | 1044-1049 | 0,22-0,31 | 30 |
| 1,5<> | < 1044 | < 0,22 | 50 |
| ਆਈ> 2 | >70 | ||
ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦੀ ਪੁਸ਼ਟੀ ਅਜ਼ਮਾਇਸ਼ ਦੇ ਇਲਾਜ ਦੁਆਰਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ: ਜੇ 10 ਮਿੰਟਾਂ ਵਿਚ ਇਕ ਖੂਨ ਦੇ ਬਦਲ ਦੇ 100 ਮਿ.ਲੀ. ਦੇ ਪ੍ਰਬੰਧਨ ਤੋਂ ਬਾਅਦ ਜਦੋਂ ਮਰੀਜ਼ ਦਾ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਵੱਧ ਜਾਂਦਾ ਹੈ ਅਤੇ ਲੱਛਣ ਘੱਟ ਜਾਂਦੇ ਹਨ, ਤਾਂ ਨਿਦਾਨ ਨੂੰ ਅੰਤਮ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਜਨਰਲ ਸਟਾਫ ਲਈ ਫਸਟ ਏਡ ਸਰਵਿਸ
ਡਾਕਟਰਾਂ ਦੀ ਮਦਦ ਤੋਂ ਬਿਨਾਂ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦਾ ਮੁਕਾਬਲਾ ਕਰਨਾ ਅਸੰਭਵ ਹੈ. ਭਾਵੇਂ ਇਹ ਡੀਹਾਈਡ੍ਰੇਸ਼ਨ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਫਿਰ ਵੀ ਮਰੀਜ਼ ਨੂੰ ਪੀਣ ਨਾਲ ਖੂਨ ਦੀ ਮਾਤਰਾ ਨੂੰ ਜਲਦੀ ਬਹਾਲ ਕਰਨਾ ਸੰਭਵ ਨਹੀਂ ਹੋਵੇਗਾ, ਉਸ ਨੂੰ ਨਾੜੀ ਨਿਵੇਸ਼ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਸ ਲਈ, ਸਦਮੇ ਦੇ ਲੱਛਣ ਪ੍ਰਗਟ ਹੋਣ ਤੇ ਦੂਜਿਆਂ ਨੂੰ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ ਇੱਕ ਐਂਬੂਲੈਂਸ ਬੁਲਾਓ.
ਡਾਕਟਰਾਂ ਦੇ ਆਉਣ ਤੋਂ ਪਹਿਲਾਂ ਐਮਰਜੈਂਸੀ ਐਲਗੋਰਿਦਮ:
- ਖੂਨ ਵਗਣ ਵੇਲੇ, ਮਰੀਜ਼ ਨੂੰ ਰੱਖੋ ਤਾਂ ਜੋ ਨੁਕਸਾਨ ਦਿਲ ਤੋਂ 30 ਸੈ.ਮੀ. ਜੇ ਸਦਮਾ ਹੋਰ ਕਾਰਨਾਂ ਕਰਕੇ ਹੋਇਆ ਹੈ, ਤਾਂ ਦਿਲ ਨੂੰ ਲਹੂ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਯਕੀਨੀ ਬਣਾਓ: ਰੋਗੀ ਨੂੰ ਉਸਦੀ ਪਿੱਠ ਤੇ, ਲੱਤਾਂ ਦੇ ਹੇਠਾਂ ਰੱਖੋ - ਚੀਜ਼ਾਂ ਦਾ ਰੋਲਰ. ਜੇ ਤੁਹਾਨੂੰ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੀ ਸੱਟ ਲੱਗ ਜਾਂਦੀ ਹੈ (ਇਕ ਲੱਛਣ ਅੰਗਾਂ ਵਿਚ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਦੀ ਘਾਟ ਹੈ), ਤਾਂ ਸਰੀਰ ਦੀ ਸਥਿਤੀ ਨੂੰ ਬਦਲਣਾ ਵਰਜਿਤ ਹੈ.
- ਆਪਣੇ ਸਿਰ ਨੂੰ ਸਾਈਡ ਵੱਲ ਘੁਮਾਓ ਤਾਂ ਕਿ ਜੇਕਰ ਉਲਟੀਆਂ ਆਉਣੀਆਂ ਸ਼ੁਰੂ ਹੋ ਜਾਣ ਤਾਂ ਮਰੀਜ਼ ਠੰokeਾ ਨਹੀਂ ਕਰੇਗਾ. ਜੇ ਉਹ ਬੇਹੋਸ਼ ਹੈ, ਸਾਹ ਲੈਣ ਦੀ ਜਾਂਚ ਕਰੋ. ਜੇ ਇਹ ਕਮਜ਼ੋਰ ਹੈ ਜਾਂ ਰੌਲਾ ਹੈ, ਤਾਂ ਇਹ ਪਤਾ ਲਗਾਓ ਕਿ ਕੀ ਏਅਰਵੇਜ਼ ਲੰਘਣਯੋਗ ਹੈ ਜਾਂ ਨਹੀਂ. ਅਜਿਹਾ ਕਰਨ ਲਈ, ਡੁੱਬੀ ਹੋਈ ਜੀਭ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਜ਼ੁਬਾਨੀ ਗੁਫਾ, ਉਂਗਲੀਆਂ ਨੂੰ ਸਾਫ਼ ਕਰੋ.
- ਜ਼ਖ਼ਮ ਦੀ ਸਤਹ ਨੂੰ ਸਾਫ਼ ਕਰੋ. ਜੇ ਵਿਦੇਸ਼ੀ ਚੀਜ਼ਾਂ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਡੂੰਘੀਆਂ ਹੋ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਉਨ੍ਹਾਂ ਨੂੰ ਛੂਹਣ ਦੀ ਮਨਾਹੀ ਹੈ. ਖੂਨ ਨੂੰ ਰੋਕਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ:
- ਜੇ ਜ਼ਖਮੀ ਅੰਗ ਸਦਮੇ ਦਾ ਕਾਰਨ ਹੈ, ਤਾਂ ਜ਼ਖਮ ਦੇ ਉੱਪਰ ਟੋਰਨੀਕਿਟ ਜਾਂ ਮਰੋੜ ਲਗਾਓ. ਸਮਾਂ ਕੱ .ੋ, ਇਸ ਨੂੰ ਕਾਗਜ਼ ਦੇ ਟੁਕੜੇ 'ਤੇ ਲਿਖੋ ਅਤੇ ਇਸ ਨੂੰ ਟੌਰਨੀਕੀਟ ਦੇ ਹੇਠਾਂ ਖਿਸਕ ਦਿਓ. ਟੌਰਨੀਕੇਟ ਨੂੰ ਲਾਗੂ ਕਰਨ ਦੇ ਸਮੇਂ ਬਾਰੇ ਸਿਰਫ ਮਰੀਜ਼ ਨੂੰ ਜਾਣਕਾਰੀ ਦੇਣਾ ਕਾਫ਼ੀ ਨਹੀਂ ਹੈ. ਹਸਪਤਾਲ ਪਹੁੰਚਣ ਦੇ ਸਮੇਂ, ਉਹ ਪਹਿਲਾਂ ਹੀ ਬੇਹੋਸ਼ ਹੋ ਸਕਦਾ ਸੀ.
- ਜ਼ਹਿਰੀਲੇ ਖੂਨ ਵਗਣ ਨਾਲ (ਸੰਕੇਤ - ਹਨੇਰਾ, ਇਕੋ ਜਿਹਾ ਲਹੂ ਵਗਣਾ) ਨਾ ਕਿ ਤੰਗ ਪੱਟੀ. ਇਹ ਬਿਹਤਰ ਹੈ ਜੇ ਇਹ ਐਂਟੀਸੈਪਟਿਕ ਹੈ. ਬੈਂਡਿੰਗ ਕਰਦੇ ਸਮੇਂ, ਜ਼ਖ਼ਮ ਦੇ ਕਿਨਾਰਿਆਂ ਨੂੰ ਨਾਲ ਲਿਆਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ.
- ਜੇ ਪੱਟੀ ਜਾਂ ਟੌਰਨੀਕਿਟ ਨੂੰ ਲਾਗੂ ਕਰਨਾ ਅਸੰਭਵ ਹੈ, ਤਾਂ ਲਹੂ ਨੂੰ ਜਾਲੀਦਾਰ ਝੰਬੇ ਨਾਲ ਰੋਕਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਇਸ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਕਿਸੇ ਕੱਪੜੇ ਜਾਂ ਇਕ ਪਲਾਸਟਿਕ ਬੈਗ ਨਾਲ. ਜ਼ਖ਼ਮ ਉੱਤੇ ਕਈ ਲੇਅਰਾਂ ਵਿੱਚ ਪੱਟੀ ਲਗਾਈ ਜਾਂਦੀ ਹੈ ਅਤੇ 20 ਮਿੰਟਾਂ ਲਈ ਉਸਦੇ ਹੱਥ ਨਾਲ ਦਬਾਇਆ ਜਾਂਦਾ ਹੈ. ਤੁਸੀਂ ਇਸ ਸਾਰੇ ਸਮੇਂ 'ਤੇ ਫੈਬ ਨਹੀਂ ਹਟਾ ਸਕਦੇ, ਇੱਥੋਂ ਤੱਕ ਕਿ ਕੁਝ ਸਕਿੰਟਾਂ ਲਈ. ਜੇ ਇਹ ਖੂਨ ਨਾਲ ਸੰਤ੍ਰਿਪਤ ਹੈ, ਤਾਂ ਪੱਟੀ ਦੀਆਂ ਨਵੀਆਂ ਪਰਤਾਂ ਸ਼ਾਮਲ ਕਰੋ.
- ਮਰੀਜ਼ ਨੂੰ Coverੱਕੋ, ਜੇ ਸੰਭਵ ਹੋਵੇ ਤਾਂ ਸ਼ਾਂਤ ਹੋਵੋ ਅਤੇ ਐਂਬੂਲੈਂਸ ਆਉਣ ਤੋਂ ਪਹਿਲਾਂ ਉਸਨੂੰ ਨਾ ਛੱਡੋ.
- ਬਾਹਰੀ ਖੂਨ ਵਹਿਣ ਜਾਂ ਅੰਦਰੂਨੀ ਸ਼ੱਕ ਦੇ ਨਾਲ, ਤੁਹਾਨੂੰ ਮਰੀਜ਼ ਨੂੰ ਪੀਣ ਨਹੀਂ ਦੇਣਾ ਚਾਹੀਦਾ, ਅਤੇ ਹੋਰ ਵੀ ਬਹੁਤ ਕੁਝ ਉਸ ਨੂੰ ਨਾ ਖੁਆਓ. ਇਸ ਤਰ੍ਹਾਂ ਤੁਸੀਂ ਪਰੇਸ਼ਾਨੀ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਘਟਾਉਂਦੇ ਹੋ.
ਧਿਆਨ ਦਿਓ! ਦੂਜਿਆਂ ਤੋਂ ਸਿਰਫ ਉਪਰੋਕਤ ਐਮਰਜੈਂਸੀ ਦੇਖਭਾਲ ਐਲਗੋਰਿਦਮ ਦੀ ਸਹੀ ਵਰਤੋਂ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਜੇ ਤੁਸੀਂ ਡਾਕਟਰ ਨਹੀਂ ਹੋ, ਤਾਂ ਇੱਕ ਮਰੀਜ਼ ਜੋ ਹਾਈਪੋਵੋਲਿਮਿਕ ਸਦਮੇ ਵਿੱਚ ਹੈ ਨੂੰ ਕੋਈ ਦਵਾਈ ਨਹੀਂ ਦਿੱਤੀ ਜਾਣੀ ਚਾਹੀਦੀ, ਡਰਾਪਰ ਨਹੀਂ ਲਗਾਉਣੇ ਚਾਹੀਦੇ, ਜਾਂ ਦਰਦ ਨਿਵਾਰਕ ਦਵਾਈ ਨਹੀਂ ਲੈਣੀ ਚਾਹੀਦੀ.
ਜੀਐਸਐਚ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕਰੀਏ
ਐਮਰਜੈਂਸੀ ਡਾਕਟਰਾਂ ਦਾ ਕੰਮ ਹੈ ਖੂਨ ਵਗਣਾ ਬੰਦ ਕਰਨਾ, ਮਰੀਜ਼ ਨੂੰ ਅਨੱਸਥੀਸੀਆ ਦੇਣਾ ਅਤੇ, ਹਸਪਤਾਲ ਲਿਜਾਣ ਦੇ ਦੌਰਾਨ, ਖੂਨ ਦੀ ਮਾਤਰਾ ਨੂੰ ਸੁਧਾਰਨ ਦੇ ਪਹਿਲੇ ਪੜਾਅ ਨੂੰ ਸ਼ੁਰੂ ਕਰਨਾ. ਇਸ ਪੜਾਅ ਦਾ ਟੀਚਾ ਮਹੱਤਵਪੂਰਣ ਅੰਗਾਂ ਦੇ ਕੰਮਕਾਜ ਲਈ ਘੱਟ ਤੋਂ ਘੱਟ ਖੂਨ ਦੀ ਸਪਲਾਈ ਪ੍ਰਦਾਨ ਕਰਨਾ ਅਤੇ ਟਿਸ਼ੂਆਂ ਨੂੰ ਆਕਸੀਜਨ ਦੀ ਸਪਲਾਈ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨਾ ਹੈ. ਅਜਿਹਾ ਕਰਨ ਲਈ, ਵੱਡੇ ਦਬਾਅ ਨੂੰ 70-90 ਤੱਕ ਵਧਾਓ.
ਇਹ ਟੀਚਾ ਨਿਵੇਸ਼ ਥੈਰੇਪੀ ਦੇ methodsੰਗਾਂ ਦੁਆਰਾ ਪ੍ਰਾਪਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ: ਇੱਕ ਕੈਥੀਟਰ ਇੱਕ ਨਾੜੀ ਅਤੇ ਕ੍ਰਿਸਟਲਲੋਇਡ (ਖਾਰਾ ਜਾਂ ਰਿੰਗਰ ਦਾ ਘੋਲ) ਜਾਂ ਕੋਲੋਇਡਲ (ਪੌਲੀਗਲੁਕਿਨ, ਮੈਕਰੋਡੇਕਸ, ਗੀਕੋਡੇਜ਼) ਦੇ ਘੋਲ ਵਿੱਚ ਸਿੱਧਾ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਟੀਕਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ. ਜੇ ਖੂਨ ਦੀ ਕਮੀ ਭਾਰੀ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਇਕੋ ਸਮੇਂ 2-3 ਥਾਵਾਂ ਤੇ ਨਿਵੇਸ਼ ਕਰ ਸਕਦੇ ਹੋ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਇਹ ਨਿਸ਼ਚਤ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ ਕਿ ਦਬਾਅ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਨਾ ਵਧੇ, ਪਹਿਲੇ 15 ਮਿੰਟਾਂ ਵਿੱਚ 35 ਤੋਂ ਵੱਧ ਨਾ ਹੋਵੇ. ਬਹੁਤ ਤੇਜ਼ ਦਬਾਅ ਦਾ ਵਾਧਾ ਦਿਲ ਲਈ ਖ਼ਤਰਨਾਕ ਹੈ.

ਸੈੱਲਾਂ ਦੀ ਆਕਸੀਜਨ ਦੀ ਭੁੱਖ ਘੱਟੋ ਘੱਟ 50% ਆਕਸੀਜਨ ਨਾਲ ਹਵਾ ਦੇ ਮਿਸ਼ਰਣ ਨਾਲ ਸਾਹ ਰਾਹੀਂ ਘਟਾ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ. ਜੇ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਗੰਭੀਰ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਨਕਲੀ ਸਾਹ ਸ਼ੁਰੂ ਹੁੰਦੇ ਹਨ.
ਜੇ ਹਾਈਪੋਵੋਲਿਮਕ ਸਦਮਾ ਬਹੁਤ ਗੰਭੀਰ ਹੈ ਅਤੇ ਥੈਰੇਪੀ ਪ੍ਰਤੀ ਕੋਈ ਪ੍ਰਤੀਕ੍ਰਿਆ ਨਹੀਂ ਹੈ, ਹਾਈਡ੍ਰੋਕਾਰਟੀਸੋਨ ਮਰੀਜ਼ ਨੂੰ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਇਹ ਸਰੀਰ ਨੂੰ ਦਬਾਉਣ ਅਤੇ ਸਥਿਰ ਕਰਨ ਵਿਚ ਸਹਾਇਤਾ ਕਰਦਾ ਹੈ. ਸ਼ਾਇਦ ਸਿਮਪਾਥੋਮਾਈਮੈਟਿਕਸ ਦੇ ਸਮੂਹ ਤੋਂ ਡਰੱਗਜ਼ ਦੀ ਸ਼ੁਰੂਆਤ, ਜੋ ਕਿ ਐਡਰੇਨਾਲੀਨ ਭੀੜ, ਵੈਸੋਕਨਸਟ੍ਰਿਕਸ਼ਨ ਅਤੇ ਵਧਦੇ ਦਬਾਅ ਨੂੰ ਭੜਕਾਉਂਦੀ ਹੈ.
ਇਲਾਜ ਦੇ ਹੇਠ ਦਿੱਤੇ ਪੜਾਅ ਪਹਿਲਾਂ ਹੀ ਇੱਕ ਹਸਪਤਾਲ ਵਿੱਚ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਇੱਥੇ, ਕ੍ਰਿਸਟਲਾਈਡਾਂ ਅਤੇ ਕੋਲੋਇਡਜ਼ ਦੀ ਸ਼ੁਰੂਆਤ ਜਾਰੀ ਹੈ. ਖੂਨ ਦੇ ਉਤਪਾਦਾਂ ਜਾਂ ਇਸਦੇ ਹਿੱਸਿਆਂ, ਖੂਨ ਸੰਚਾਰ ਨਾਲ ਹੋਏ ਨੁਕਸਾਨ ਲਈ ਮੁਆਵਜ਼ਾ ਸਿਰਫ ਗੰਭੀਰ ਲਹੂ ਦੇ ਨੁਕਸਾਨ ਲਈ ਹੀ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਇਹ ਇਮਿ .ਨ ਸਿਸਟਮ ਦੀ ਉਦਾਸੀ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ. ਜੇ ਖੂਨ ਦੀ ਘਾਟ 20% ਤੋਂ ਵੱਧ ਹੈ, ਤਾਂ ਸ਼ੁਰੂਆਤੀ ਇਲਾਜ ਵਿਚ ਲਾਲ ਲਹੂ ਦੇ ਸੈੱਲਾਂ ਅਤੇ ਐਲਬਿinਮਿਨ ਦਾ ਨਿਵੇਸ਼ ਸ਼ਾਮਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਵੱਡੇ ਪੱਧਰ 'ਤੇ ਖੂਨ ਦੀ ਕਮੀ ਅਤੇ ਗੰਭੀਰ ਸਦਮੇ ਦੇ ਨਾਲ, ਪਲਾਜ਼ਮਾ ਜਾਂ ਤਾਜ਼ਾ ਤਿਆਰ ਕੀਤਾ ਖੂਨ ਪਿਲਾਇਆ ਜਾਂਦਾ ਹੈ.
ਇਨ੍ਹਾਂ ਵਿਸ਼ਲੇਸ਼ਣਾਂ ਦੇ ਅਧਾਰ ਤੇ ਖੂਨ ਦੀ ਮਾਤਰਾ ਦੇ ਮੁ repਲੇ ਭਰਨ ਦੇ ਬਾਅਦ, ਇਸ ਦੀ ਰਚਨਾ ਦਾ ਸੁਧਾਰ ਜਾਰੀ ਹੈ. ਇਸ ਸਮੇਂ ਇਲਾਜ ਸਖਤੀ ਨਾਲ ਵਿਅਕਤੀਗਤ ਹੈ. ਪੋਟਾਸ਼ੀਅਮ ਅਤੇ ਮੈਗਨੀਸ਼ੀਅਮ ਦੀਆਂ ਤਿਆਰੀਆਂ ਨਿਰਧਾਰਤ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ. ਥ੍ਰੋਮੋਬੋਸਿਸ ਦੀ ਰੋਕਥਾਮ ਲਈ, ਹੈਪਰੀਨ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਦਿਲ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦੇ ਨਾਲ ਇਹ ਡਿਗੌਕਸਿਨ ਨਾਲ ਸਹਾਇਤਾ ਪ੍ਰਾਪਤ ਹੈ. ਛੂਤ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਬਚਣ ਲਈ ਐਂਟੀਬਾਇਓਟਿਕਸ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਜੇ ਪਿਸ਼ਾਬ ਆਪਣੇ ਆਪ ਬਹਾਲ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ, ਤਾਂ ਇਹ ਮੈਨਨੀਟੋਲ ਨਾਲ ਉਤੇਜਿਤ ਹੁੰਦਾ ਹੈ.
ਰੋਕਥਾਮ
ਹਾਈਪੋਵਲੇਮਿਆ ਦੀ ਰੋਕਥਾਮ ਅਤੇ ਇਸ ਤੋਂ ਬਾਅਦ ਦੇ ਸਦਮੇ ਦਾ ਅਧਾਰ ਇਸਦੇ ਕਾਰਨਾਂ ਦੀ ਰੋਕਥਾਮ ਹੈ: ਖੂਨ ਦੀ ਕਮੀ ਅਤੇ ਡੀਹਾਈਡਰੇਸ਼ਨ.
ਅਜਿਹਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਲਾਜ਼ਮੀ:
- ਤਰਲ ਦੇ ਦਾਖਲੇ 'ਤੇ ਨਜ਼ਰ ਰੱਖੋ. ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮਾ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ ਜੇ ਮਰੀਜ਼ ਨੂੰ ਪਹਿਲਾਂ ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਸੰਕੇਤ ਹੁੰਦੇ ਸਨ.
- ਉਲਟੀਆਂ ਅਤੇ ਦਸਤ ਦੇ ਨਾਲ, ਤਰਲ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਬਹਾਲ ਕਰੋ. ਤੁਸੀਂ ਘੋਲ ਆਪਣੇ ਆਪ ਬਣਾ ਸਕਦੇ ਹੋ - ਇਕ ਗਲਾਸ ਪਾਣੀ ਵਿਚ ਇਕ ਚਮਚ ਚੀਨੀ ਅਤੇ ਨਮਕ ਮਿਲਾਓ. ਪਰ ਰੈਜੀਡ੍ਰੋਨ ਜਾਂ ਟ੍ਰਾਈਹਾਈਡ੍ਰੋਨ ਵਰਗੀਆਂ ਵਿਸ਼ੇਸ਼ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕਰਨਾ ਬਿਹਤਰ ਹੈ. ਬੱਚਿਆਂ ਨੂੰ ਬਾਹਰ ਪੀਣਾ ਜ਼ਹਿਰ ਅਤੇ ਰੋਟੋਵਾਇਰਸ ਦੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਖਾਸ ਤੌਰ 'ਤੇ ਮਹੱਤਵਪੂਰਨ ਹੁੰਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਨ੍ਹਾਂ ਦੇ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਵਿੱਚ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ.
- ਨਿਯਮਤ ਤੌਰ 'ਤੇ ਇਕ ਡਾਕਟਰ ਨੂੰ ਮਿਲਣ, ਦਿਲ ਅਤੇ ਪੇਸ਼ਾਬ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦਾ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਕਰੋ.
- ਡਾਇਬੀਟੀਜ਼ ਮੇਲਿਟਸ ਲਈ ਮੁਆਵਜ਼ਾ ਅਤੇ ਲਗਾਤਾਰ ਲਹੂ ਦੀ ਗਿਣਤੀ ਨੂੰ ਟੀਚੇ ਦੇ ਪੱਧਰ ਤੇ ਰੱਖੋ.
- ਖੂਨ ਵਗਣ ਨੂੰ ਰੋਕਣ ਦੇ ਨਿਯਮ ਸਿੱਖੋ.
- ਜੇ ਸੱਟ ਲੱਗਣ ਨਾਲ ਖੂਨ ਦੀ ਕਮੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਮਰੀਜ਼ ਦੀ ਡਾਕਟਰੀ ਸਹੂਲਤ ਵਿਚ ਤੇਜ਼ੀ ਨਾਲ ਆਵਾਜਾਈ ਨੂੰ ਯਕੀਨੀ ਬਣਾਓ.
- ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਵਰਤੋਂ ਦੇ ਨਾਲ, ਸਮੇਂ-ਸਮੇਂ ਤੇ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰੋ.
- ਗੰਭੀਰ ਜ਼ਹਿਰੀਲੇ ਇਲਾਜ਼ ਦੇ ਇਲਾਜ ਲਈ, ਇਕ ਡਾਕਟਰ ਦੀ ਸਲਾਹ ਲਓ ਅਤੇ ਆਪਣੇ ਆਪ ਨੂੰ ਝੱਲਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਨਾ ਕਰੋ.
ਜਦੋਂ ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਕਰਦੇ ਹੋ, ਤਾਂ ਹਾਈਪੋਵੋਲੈਮਿਕ ਸਦਮੇ ਦੀ ਰੋਕਥਾਮ ਵੱਲ ਵਿਸ਼ੇਸ਼ ਧਿਆਨ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਆਪ੍ਰੇਸ਼ਨ ਤੋਂ ਪਹਿਲਾਂ, ਅਨੀਮੀਆ ਖਤਮ ਹੋ ਜਾਂਦਾ ਹੈ, ਨਾਲ ਰੋਗਾਂ ਦਾ ਇਲਾਜ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਸ ਦੇ ਦੌਰਾਨ, ਖ਼ੂਨ ਦੀ ਘਾਟ ਨੂੰ ਟੂਰਨੀਕੈਟਸ, ਵਿਸ਼ੇਸ਼ ਉਪਕਰਣਾਂ, ਵੈਸੋਕਨਸਟ੍ਰਿਕਸਟਰ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਘੱਟ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਗੁੰਮ ਹੋਏ ਖੂਨ ਦੀ ਮਾਤਰਾ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ: ਨੈਪਕਿਨ ਅਤੇ ਟੈਂਪਨ ਦਾ ਤੋਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਚਾਹਵਾਨ ਦੁਆਰਾ ਇਕੱਤਰ ਕੀਤਾ ਖੂਨ ਧਿਆਨ ਵਿੱਚ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ. ਬਲੱਡ ਗਰੁੱਪ ਪਹਿਲਾਂ ਤੋਂ ਨਿਰਧਾਰਤ ਹੁੰਦਾ ਹੈ ਅਤੇ ਖ਼ੂਨ ਚੜ੍ਹਾਉਣ ਦੀਆਂ ਤਿਆਰੀਆਂ ਕੀਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ.