ਪਿਛਲੇ ਦਹਾਕੇ ਵਿਚ ਵਿਸ਼ਵ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਦੀ ਗਿਣਤੀ ਵਿਚ 2 ਗੁਣਾ ਵਾਧਾ ਹੋਇਆ ਹੈ. "ਮਿੱਠੀ" ਬਿਮਾਰੀ ਵਿਚ ਮੌਤ ਦੇ ਪ੍ਰਮੁੱਖ ਕਾਰਨਾਂ ਵਿਚੋਂ ਇਕ ਹੈ ਸ਼ੂਗਰ ਰੋਗ ਦੀ ਨੈਫਰੋਪੈਥੀ. ਸਾਲਾਨਾ, ਲਗਭਗ 400 ਹਜ਼ਾਰ ਮਰੀਜ਼ ਪੁਰਾਣੀ ਪੇਸ਼ਾਬ ਦੀ ਅਸਫਲਤਾ ਦੇ ਇੱਕ ਦੇਰ ਪੜਾਅ ਦਾ ਵਿਕਾਸ ਕਰਦੇ ਹਨ, ਜਿਸ ਲਈ ਹੇਮੋਡਾਇਆਲਿਸਸ ਅਤੇ ਕਿਡਨੀ ਟਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਪੇਚੀਦਗੀ ਇਕ ਪ੍ਰਗਤੀਸ਼ੀਲ ਅਤੇ ਨਾ ਬਦਲਾਉਣ ਯੋਗ ਪ੍ਰਕਿਰਿਆ ਹੈ (ਪ੍ਰੋਟੀਨੂਰੀਆ ਦੇ ਪੜਾਅ 'ਤੇ), ਜਿਸ ਨੂੰ ਤੁਰੰਤ ਯੋਗਤਾਪੂਰਵਕ ਦਖਲ ਅਤੇ ਡਾਇਬੀਟੀਜ਼ ਦੀ ਸਥਿਤੀ ਵਿਚ ਸੁਧਾਰ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਸ਼ੂਗਰ ਵਿਚ ਨੇਫਰੋਪੈਥੀ ਦਾ ਇਲਾਜ ਲੇਖ ਵਿਚ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਬਿਮਾਰੀ ਤਰੱਕੀ ਦੇ ਕਾਰਕ
ਸ਼ੂਗਰ ਦੇ ਉੱਚ ਪੱਧਰ ਜੋ ਮਰੀਜ਼ਾਂ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹੁੰਦੇ ਹਨ ਉਹ ਗੁੰਝਲਾਂ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਟਰਿੱਗਰ ਹਨ. ਇਹ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਹੈ ਜੋ ਹੋਰ ਕਾਰਕਾਂ ਨੂੰ ਕਿਰਿਆਸ਼ੀਲ ਬਣਾਉਂਦੀ ਹੈ:
- ਇੰਟ੍ਰੈਕਰੇਨੀਅਲ ਹਾਈਪਰਟੈਨਸ਼ਨ (ਗੁਰਦੇ ਦੇ ਗਲੋਮੇਰੁਲੀ ਦੇ ਅੰਦਰ ਵੱਧਦਾ ਦਬਾਅ);
- ਪ੍ਰਣਾਲੀਗਤ ਨਾੜੀ ਹਾਈਪਰਟੈਨਸ਼ਨ (ਕੁਲ ਖੂਨ ਦੇ ਦਬਾਅ ਵਿੱਚ ਵਾਧਾ);
- ਹਾਈਪਰਲਿਪੀਡੇਮੀਆ (ਖੂਨ ਵਿੱਚ ਚਰਬੀ ਦੇ ਉੱਚ ਪੱਧਰੀ).
ਇਹ ਉਹ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹਨ ਜੋ ਸੈਲੂਲਰ ਪੱਧਰ 'ਤੇ ਰੇਨਲ structuresਾਂਚਿਆਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੀਆਂ ਹਨ. ਉੱਚ-ਪ੍ਰੋਟੀਨ ਖੁਰਾਕ ਦੀ ਵਰਤੋਂ (ਨੈਫਰੋਪੈਥੀ ਦੇ ਨਾਲ, ਇਸ ਲਈ ਪਿਸ਼ਾਬ ਵਿਚ ਪ੍ਰੋਟੀਨ ਪਦਾਰਥਾਂ ਦੀ ਵੱਧ ਰਹੀ ਮਾਤਰਾ, ਜਿਸ ਨਾਲ ਪੈਥੋਲੋਜੀ ਦੀ ਹੋਰ ਵੀ ਮਜ਼ਬੂਤ ਤਰੱਕੀ ਹੁੰਦੀ ਹੈ) ਅਤੇ ਅਨੀਮੀਆ ਨੂੰ ਵਾਧੂ ਵਿਕਾਸ ਦੇ ਕਾਰਕ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
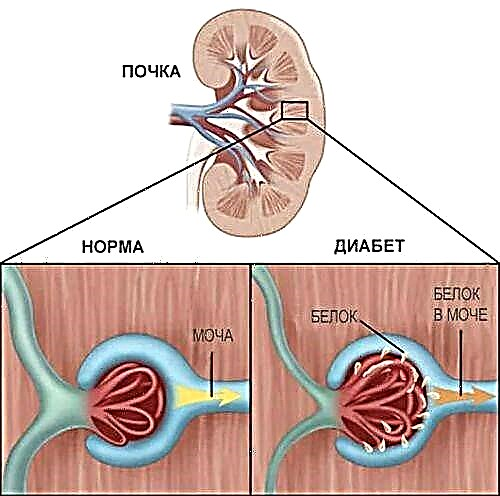
ਪਿਸ਼ਾਬ ਵਿਚ ਪ੍ਰੋਟੀਨ ਦੀ ਦਿੱਖ ਸ਼ੂਗਰ ਵਿਚ ਨੇਫਰੋਪੈਥੀ ਦਾ ਇਕ ਪ੍ਰਮੁੱਖ ਸੰਕੇਤ ਹੈ
ਵਰਗੀਕਰਣ
ਸ਼ੂਗਰ ਦੀ ਪਿੱਠਭੂਮੀ ਦੇ ਵਿਰੁੱਧ ਗੁਰਦੇ ਦੇ ਪੈਥੋਲੋਜੀ ਦੇ ਆਧੁਨਿਕ ਵਿਭਾਜਨ ਦੇ 5 ਪੜਾਅ ਹਨ, ਪਹਿਲੇ ਦੋ ਨੂੰ ਪੂਰਵ-ਨਿਰਧਾਰਤ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਬਾਕੀ ਕਲੀਨਿਕਲ ਹਨ. ਕਲੈਨੀਕਲ ਪ੍ਰਗਟਾਵੇ ਸਿੱਧੇ ਗੁਰਦੇ ਵਿੱਚ ਬਦਲਾਅ ਹੁੰਦੇ ਹਨ, ਪੈਥੋਲੋਜੀ ਦੇ ਕੋਈ ਸਪੱਸ਼ਟ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ.
ਮਾਹਰ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦਾ ਹੈ:
- ਗੁਰਦੇ ਦੀ hyperbilration;
- ਗਲੋਮੇਰੂਲਰ ਬੇਸਮੈਂਟ ਝਿੱਲੀ ਦਾ ਸੰਘਣਾ ਹੋਣਾ;
- ਮੈਸੇਜਿੰਗ ਮੈਟ੍ਰਿਕਸ ਦਾ ਵਿਸਥਾਰ.
ਇਨ੍ਹਾਂ ਪੜਾਵਾਂ 'ਤੇ, ਪਿਸ਼ਾਬ ਦੇ ਆਮ ਵਿਸ਼ਲੇਸ਼ਣ ਵਿਚ ਕੋਈ ਬਦਲਾਅ ਨਹੀਂ ਹੁੰਦੇ, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਅਕਸਰ ਆਮ ਹੁੰਦਾ ਹੈ, ਫੰਡਸ ਦੀਆਂ ਨਾੜੀਆਂ ਵਿਚ ਕੋਈ ਸਪਸ਼ਟ ਤਬਦੀਲੀਆਂ ਨਹੀਂ ਹੁੰਦੀਆਂ. ਸਮੇਂ ਸਿਰ ਦਖਲ ਅਤੇ ਇਲਾਜ ਦੀ ਨਿਯੁਕਤੀ ਮਰੀਜ਼ ਦੀ ਸਿਹਤ ਨੂੰ ਬਹਾਲ ਕਰ ਸਕਦੀ ਹੈ. ਇਹ ਪੜਾਅ ਉਲਟਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਕਲੀਨਿਕਲ ਪੜਾਅ:
- ਸ਼ੁਰੂਆਤੀ ਸ਼ੂਗਰ ਦੇ ਨੇਫਰੋਪੈਥੀ;
- ਗੰਭੀਰ ਡਾਇਬੀਟੀਜ਼ ਨੇਫਰੋਪੈਥੀ;
- ਯੂਰੇਮੀਆ.
ਪ੍ਰੀ-ਡਾਇਲਸਿਸ ਇਲਾਜ
ਥੈਰੇਪੀ ਵਿੱਚ ਇੱਕ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ, ਕਾਰਬੋਹਾਈਡਰੇਟ metabolism ਨੂੰ ਠੀਕ ਕਰਨਾ, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਘਟਾਉਣਾ, ਅਤੇ ਚਰਬੀ ਦੇ ਪਾਚਕਤਾ ਨੂੰ ਬਹਾਲ ਕਰਨਾ ਸ਼ਾਮਲ ਹੈ. ਇਕ ਮਹੱਤਵਪੂਰਣ ਨੁਕਤਾ ਹੈ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੁਆਰਾ ਜਾਂ ਸ਼ੂਗਰ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਦੁਆਰਾ ਸ਼ੂਗਰ ਲਈ ਮੁਆਵਜ਼ਾ ਪ੍ਰਾਪਤ ਕਰਨਾ.

ਨੇਫਰੋਲੋਜਿਸਟ - ਇੱਕ ਮਾਹਰ ਜੋ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਨਾਲ ਨਜਿੱਠਦਾ ਹੈ
ਗੈਰ-ਡਰੱਗ ਥੈਰੇਪੀ ਹੇਠ ਦਿੱਤੇ ਬਿੰਦੂਆਂ 'ਤੇ ਅਧਾਰਤ ਹੈ:
- ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਵਿਚ ਵਾਧਾ, ਪਰ ਵਾਜਬ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ;
- ਤੰਬਾਕੂਨੋਸ਼ੀ ਅਤੇ ਸ਼ਰਾਬ ਪੀਣ ਤੋਂ ਇਨਕਾਰ;
- ਤਣਾਅਪੂਰਨ ਸਥਿਤੀਆਂ ਦੇ ਪ੍ਰਭਾਵ ਨੂੰ ਸੀਮਤ ਕਰਨਾ;
- ਮਾਨਸਿਕ ਭਾਵਨਾਤਮਕ ਪਿਛੋਕੜ ਵਿੱਚ ਸੁਧਾਰ.
ਡਾਈਟ ਥੈਰੇਪੀ
ਪੌਸ਼ਟਿਕਤਾ ਵਿਚ ਸੁਧਾਰ ਨਾ ਸਿਰਫ ਤੇਜ਼ੀ ਨਾਲ ਹਜ਼ਮ ਕਰਨ ਵਾਲੇ ਕਾਰਬੋਹਾਈਡਰੇਟ ਨੂੰ ਰੱਦ ਕਰਨ ਵਿਚ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ, ਜੋ ਕਿ ਸ਼ੂਗਰ ਰੋਗ ਲਈ ਖਾਸ ਹੈ, ਪਰ ਸਾਰਣੀ ਨੰਬਰ 7 ਦੇ ਸਿਧਾਂਤਾਂ ਦੀ ਪਾਲਣਾ ਵਿਚ ਵੀ. ਸੰਤੁਲਿਤ ਘੱਟ ਕਾਰਬ ਖੁਰਾਕ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਨੂੰ ਲੋੜੀਂਦੇ ਪੌਸ਼ਟਿਕ ਤੱਤਾਂ, ਵਿਟਾਮਿਨਾਂ ਅਤੇ ਟਰੇਸ ਦੇ ਤੱਤ ਨਾਲ ਸੰਤ੍ਰਿਪਤ ਕਰ ਸਕਦੀ ਹੈ.
ਸਰੀਰ ਵਿੱਚ ਪ੍ਰਾਪਤ ਪ੍ਰੋਟੀਨ ਦੀ ਮਾਤਰਾ ਪ੍ਰਤੀ ਦਿਨ ਪ੍ਰਤੀ ਕਿਲੋਗ੍ਰਾਮ ਭਾਰ ਦੇ 1 ਗ੍ਰਾਮ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੋਣੀ ਚਾਹੀਦੀ, ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਲਈ ਲਿਪਿਡਜ਼ ਦੇ ਪੱਧਰ ਨੂੰ ਘੱਟ ਕਰਨਾ ਵੀ ਜ਼ਰੂਰੀ ਹੈ, "ਖਰਾਬ" ਕੋਲੇਸਟ੍ਰੋਲ ਨੂੰ ਹਟਾਉਣਾ. ਹੇਠ ਦਿੱਤੇ ਉਤਪਾਦ ਸੀਮਤ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ:
- ਰੋਟੀ ਅਤੇ ਪਾਸਤਾ;
- ਡੱਬਾਬੰਦ ਭੋਜਨ;
- ਸਮੁੰਦਰੀ ਜਹਾਜ਼;
- ਤਮਾਕੂਨੋਸ਼ੀ ਮੀਟ;
- ਨਮਕ;
- ਤਰਲ (ਪ੍ਰਤੀ ਦਿਨ 1 ਲੀਟਰ ਤੱਕ);
- ਸਾਸ;
- ਮੀਟ, ਅੰਡੇ, ਚਰਬੀ.

ਘੱਟ ਪ੍ਰੋਟੀਨ ਦੀ ਖੁਰਾਕ ਦਾ ਪਾਲਣ ਕਰਨਾ ਨੇਫਰੋਪੈਥੀ ਦੇ ਇਲਾਜ ਦਾ ਅਧਾਰ ਹੈ
ਅਜਿਹੀ ਖੁਰਾਕ ਬਚਪਨ ਵਿੱਚ, ਇੱਕ ਛੂਤਕਾਰੀ ਸੁਭਾਅ ਦੇ ਗੰਭੀਰ ਰੋਗਾਂ ਦੇ ਨਾਲ, ਇੱਕ ਬੱਚੇ ਨੂੰ ਜਨਮ ਦੇਣ ਦੇ ਸਮੇਂ ਦੇ ਉਲਟ ਹੈ.
ਬਲੱਡ ਸ਼ੂਗਰ ਸੁਧਾਰ
ਕਿਉਂਕਿ ਇਹ ਹਾਈ ਗਲਾਈਸੀਮੀਆ ਹੈ ਜੋ ਕਿ ਡਾਇਬਟਿਕ ਨੈਫਰੋਪੈਥੀ ਦੇ ਵਿਕਾਸ ਲਈ ਟਰਿੱਗਰ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਇਸ ਲਈ ਇਹ ਸੁਨਿਸ਼ਚਿਤ ਕਰਨ ਲਈ ਹਰ ਸੰਭਵ ਯਤਨ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਕਿ ਖੰਡ ਦਾ ਪੱਧਰ ਮਨਜ਼ੂਰ ਸੀਮਾ ਦੇ ਅੰਦਰ ਹੋਵੇ.
ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਲਈ 7% ਤੋਂ ਉੱਪਰ ਦੇ ਸੰਕੇਤ ਦੀ ਆਗਿਆ ਹੈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਸਥਿਤੀਆਂ ਵਿਕਸਤ ਹੋਣ ਦਾ ਉੱਚ ਜੋਖਮ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਦਿਲ ਦੀ ਬਿਮਾਰੀ ਹੈ ਅਤੇ ਉਨ੍ਹਾਂ ਦੀ ਉਮਰ ਦੀ ਸੰਭਾਵਨਾ ਸੀਮਤ ਹੈ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੇ ਨਾਲ, ਸਥਿਤੀ ਦਾ ਸੁਧਾਰ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਦਵਾਈਆਂ, ਉਨ੍ਹਾਂ ਦੇ ਪ੍ਰਸ਼ਾਸਨ ਅਤੇ ਖੁਰਾਕ ਪ੍ਰਣਾਲੀਆਂ ਦੀ ਸਮੀਖਿਆ ਦੁਆਰਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਸਭ ਤੋਂ ਵਧੀਆ ਰੈਜੀਮੈਂਟ ਨੂੰ ਦਿਨ ਵਿਚ 1-2 ਵਾਰ ਲੰਬੇ ਸਮੇਂ ਤਕ ਇੰਸੁਲਿਨ ਦਾ ਟੀਕਾ ਅਤੇ ਸਰੀਰ ਵਿਚ ਹਰੇਕ ਭੋਜਨ ਤੋਂ ਪਹਿਲਾਂ ਇਕ "ਛੋਟਾ" ਦਵਾਈ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਸ਼ੂਗਰ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਦੇ ਇਲਾਜ ਲਈ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਵੀ ਹਨ. ਚੋਣ ਕਰਨ ਵੇਲੇ, ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਤੋਂ ਕਿਰਿਆਸ਼ੀਲ ਪਦਾਰਥਾਂ ਨੂੰ ਹਟਾਉਣ ਦੇ ਤਰੀਕਿਆਂ ਅਤੇ ਦਵਾਈਆਂ ਦੇ ਫਾਰਮਾਕੋਡਾਇਨਾਮਿਕਸ ਨੂੰ ਧਿਆਨ ਵਿਚ ਰੱਖਣਾ ਜ਼ਰੂਰੀ ਹੁੰਦਾ ਹੈ.
ਮਹੱਤਵਪੂਰਨ ਨੁਕਤੇ
ਮਾਹਰਾਂ ਦੀਆਂ ਆਧੁਨਿਕ ਸਿਫਾਰਸ਼ਾਂ:
 ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ
ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ- ਬਿਗੁਆਨਾਈਡਜ਼ ਲੈਕਟਿਕ ਐਸਿਡੋਸਿਸ ਕੋਮਾ ਦੇ ਜੋਖਮ ਕਾਰਨ ਕਿਡਨੀ ਫੇਲ੍ਹ ਹੋਣ ਲਈ ਨਹੀਂ ਵਰਤੇ ਜਾਂਦੇ.
- ਥਿਆਜ਼ੋਲਿਡੀਨੀਓਨਜ਼ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਨਹੀਂ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ ਕਿ ਉਹ ਸਰੀਰ ਵਿੱਚ ਤਰਲ ਧਾਰਨ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ.
- ਗਲਾਈਬੇਨਕਲਾਮਾਈਡ ਗੁਰਦੇ ਦੇ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਕਾਰਨ ਬਲੱਡ ਸ਼ੂਗਰ ਵਿੱਚ ਨਾਜ਼ੁਕ ਕਮੀ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ.
- ਸਰੀਰ ਦੇ ਸਧਾਰਣ ਪ੍ਰਤੀਕਰਮ ਦੇ ਨਾਲ, ਰੈਪੈਗਲਾਈਡ, ਗਲਿਕਲਾਜ਼ੀਡ ਦੀ ਆਗਿਆ ਹੈ. ਪ੍ਰਭਾਵ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦਰਸਾਈ ਗਈ ਹੈ.
ਖੂਨ ਦੇ ਦਬਾਅ ਦਾ ਸੁਧਾਰ
ਸਰਵੋਤਮ ਪ੍ਰਦਰਸ਼ਨ 140/85 ਮਿਲੀਮੀਟਰ Hg ਤੋਂ ਘੱਟ ਹੈ. ਕਲਾ. ਹਾਲਾਂਕਿ, ਗਿਣਤੀ 120/70 ਮਿਲੀਮੀਟਰ ਆਰ ਟੀ ਤੋਂ ਘੱਟ ਹੈ. ਕਲਾ. ਨੂੰ ਵੀ ਪਰਹੇਜ਼ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਦਵਾਈਆਂ ਦੇ ਹੇਠਲੇ ਸਮੂਹ ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਨੁਮਾਇੰਦੇ ਇਲਾਜ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਹਨ:
- ਏਸੀਈ ਇਨਿਹਿਬਟਰਜ਼ - ਲਿਸਿਨੋਪ੍ਰਿਲ, ਐਨਾਲਾਪ੍ਰਿਲ;
- ਐਂਜੀਓਟੈਨਸਿਨ ਰੀਸੈਪਟਰ ਬਲੌਕਰਜ਼ - ਲੋਸਾਰਟਨ, ਓਲਮੇਸਰਟਨ;
- ਸੈਲਿticsਰਿਟਿਕਸ - ਫੁਰੋਸਮਾਈਡ, ਇੰਡਾਪਾਮਾਈਡ;
- ਕੈਲਸ਼ੀਅਮ ਚੈਨਲ ਬਲੌਕਰਜ਼ - ਵੇਰਾਪਾਮਿਲ.

ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਸੰਕੇਤਾਂ ਦਾ ਸੁਧਾਰ - ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਥੈਰੇਪੀ ਦਾ ਇੱਕ ਪੜਾਅ
ਮਹੱਤਵਪੂਰਨ! ਪਹਿਲੇ ਦੋ ਸਮੂਹ ਕਿਰਿਆਸ਼ੀਲ ਹਿੱਸਿਆਂ ਲਈ ਵਿਅਕਤੀਗਤ ਅਤਿ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਦੀ ਮੌਜੂਦਗੀ ਵਿੱਚ ਇੱਕ ਦੂਜੇ ਨੂੰ ਤਬਦੀਲ ਕਰ ਸਕਦੇ ਹਨ.
ਚਰਬੀ ਪਾਚਕ ਵਿਕਾਰ ਦਾ ਸੁਧਾਰ
ਡਾਇਬਟੀਜ਼ ਮਲੇਟਸ, ਗੁਰਦੇ ਦੀ ਗੰਭੀਰ ਬਿਮਾਰੀ ਅਤੇ ਡਿਸਲਿਪੀਡੀਮੀਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਦਿਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਤੋਂ ਪੈਥੋਲੋਜੀਜ਼ ਦੇ ਉੱਚ ਜੋਖਮ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ. ਇਸੇ ਲਈ ਮਾਹਰ "ਮਿੱਠੀ" ਬਿਮਾਰੀ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਖੂਨ ਦੇ ਚਰਬੀ ਦੇ ਸੰਕੇਤਾਂ ਨੂੰ ਸਹੀ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ.
ਵੈਧ ਮੁੱਲ:
- ਕੋਲੇਸਟ੍ਰੋਲ ਲਈ - 4.6 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਘੱਟ;
- ਟ੍ਰਾਈਗਲਾਈਸਰਾਈਡਜ਼ ਲਈ - 2.6 ਐਮ.ਐਮ.ਓ.ਐੱਲ / ਐਲ ਤੋਂ ਘੱਟ, ਅਤੇ ਦਿਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦੀ ਸਥਿਤੀ ਵਿੱਚ - 1.7 ਐਮ.ਐਮ.ਓ.ਐੱਲ / ਐਲ ਤੋਂ ਘੱਟ.
ਇਲਾਜ ਦੋ ਦਵਾਈਆਂ ਦੇ ਮੁੱਖ ਸਮੂਹਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ: ਸਟੈਟਿਨਸ ਅਤੇ ਫਾਈਬਰੇਟਸ. ਸਟੈਟਿਨ ਦਾ ਇਲਾਜ ਉਦੋਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਕੋਲੇਸਟ੍ਰੋਲ ਦਾ ਪੱਧਰ 3.6 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੱਕ ਪਹੁੰਚ ਜਾਂਦਾ ਹੈ (ਬਸ਼ਰਤੇ ਕਿ ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਪ੍ਰਣਾਲੀ ਦੇ ਹਿੱਸੇ ਤੇ ਕੋਈ ਬਿਮਾਰੀ ਨਾ ਹੋਵੇ). ਜੇ ਉਥੇ ਇਕਸਾਰ ਪੈਥੋਲੋਜੀਜ਼ ਹੁੰਦੀਆਂ ਹਨ, ਤਾਂ ਥੈਰੇਪੀ ਕਿਸੇ ਵੀ ਕੋਲੈਸਟ੍ਰੋਲ ਦੇ ਮੁੱਲਾਂ ਨਾਲ ਸ਼ੁਰੂ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ.
ਸਟੈਟਿਨਸ
ਉਹਨਾਂ ਵਿੱਚ ਦਵਾਈਆਂ ਦੀਆਂ ਕਈ ਪੀੜ੍ਹੀਆਂ (ਲੋਵਾਸਟੇਟਿਨ, ਫਲੁਵਾਸਟੈਟਿਨ, ਅਟੋਰਵੈਸੈਟਿਨ, ਰੋਸੁਵਸੈਟਿਨ) ਸ਼ਾਮਲ ਹਨ. ਨਸ਼ੀਲੇ ਪਦਾਰਥ ਸਰੀਰ ਤੋਂ ਵਧੇਰੇ ਕੋਲੇਸਟ੍ਰੋਲ ਨੂੰ ਹਟਾਉਣ ਦੇ ਯੋਗ ਹੁੰਦੇ ਹਨ, ਐਲਡੀਐਲ ਨੂੰ ਘਟਾਉਂਦੇ ਹਨ.

ਐਟੋਰਵਾਸਟੇਟਿਨ - ਲਿਪਿਡ-ਘੱਟ ਕਰਨ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦਾ ਪ੍ਰਤੀਨਿਧ
ਜਿਗਰ ਵਿਚ ਕੋਲੇਸਟ੍ਰੋਲ ਦੇ ਉਤਪਾਦਨ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਇਕ ਖਾਸ ਪਾਚਕ ਦੀ ਕਿਰਿਆ ਨੂੰ ਸਟੇਟਿਨ ਰੋਕਦਾ ਹੈ. ਨਾਲ ਹੀ, ਦਵਾਈਆਂ ਸੈੱਲਾਂ ਵਿੱਚ ਘੱਟ ਘਣਤਾ ਵਾਲੀ ਲਿਪੋਪ੍ਰੋਟੀਨ ਸੰਵੇਦਕ ਦੀ ਗਿਣਤੀ ਵਧਾਉਂਦੀਆਂ ਹਨ, ਜੋ ਸਰੀਰ ਤੋਂ ਬਾਅਦ ਦੇ ਵੱਡੇ ਪੱਧਰ ਤੇ ਬਾਹਰ ਨਿਕਲਣ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ.
ਫਾਈਬਰਟਸ
ਨਸ਼ਿਆਂ ਦੇ ਇਸ ਸਮੂਹ ਵਿਚ ਕਿਰਿਆ ਦਾ ਇਕ ਵੱਖਰਾ mechanismੰਗ ਹੈ. ਕਿਰਿਆਸ਼ੀਲ ਪਦਾਰਥ ਜੀਨ ਦੇ ਪੱਧਰ 'ਤੇ ਕੋਲੈਸਟਰੋਲ ਦੀ ingੋਣ ਦੀ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਬਦਲ ਸਕਦਾ ਹੈ. ਪ੍ਰਤੀਨਿਧ:
- ਫੈਨੋਫਾਈਬਰੇਟ;
- ਕਲੋਫੀਬਰੇਟ;
- ਸਿਪ੍ਰੋਫਾਈਬ੍ਰੇਟ.
ਰੇਨਲ ਫਿਲਟਰ ਪਾਰਿਮੇਬਿਲਟੀ ਸੁਧਾਰ
ਕਲੀਨਿਕਲ ਅੰਕੜੇ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ ਕਿ ਬਲੱਡ ਸ਼ੂਗਰ ਦੀ ਸੁਧਾਰ ਅਤੇ ਤੀਬਰ ਦੇਖਭਾਲ ਹਮੇਸ਼ਾ ਐਲਬਿinਮਿਨੂਰੀਆ ਦੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕ ਨਹੀਂ ਸਕਦੀ (ਅਜਿਹੀ ਸਥਿਤੀ ਜਿਸ ਵਿਚ ਪ੍ਰੋਟੀਨ ਪਦਾਰਥ ਪਿਸ਼ਾਬ ਵਿਚ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਜੋ ਨਹੀਂ ਹੋਣਾ ਚਾਹੀਦਾ).
ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਇੱਕ ਨੇਫ੍ਰੋਪ੍ਰੋਟੈਕਟਰ ਸੁਲੋਡੇਕਸਾਈਡ ਤਜਵੀਜ਼ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਹ ਦਵਾਈ ਪੇਸ਼ਾਬ ਗਲੋਮੇਰੂਲੀ ਦੀ ਪਾਰਬ੍ਰਹਿਤਾ ਨੂੰ ਬਹਾਲ ਕਰਨ ਲਈ ਵਰਤੀ ਜਾਂਦੀ ਹੈ, ਨਤੀਜੇ ਵਜੋਂ ਸਰੀਰ ਤੋਂ ਪ੍ਰੋਟੀਨ ਦੇ ਨਿਕਾਸ ਵਿਚ ਕਮੀ ਆਉਂਦੀ ਹੈ. ਸੁਲੋਡੇਕਸਾਈਡ ਥੈਰੇਪੀ ਹਰ 6 ਮਹੀਨੇ ਬਾਅਦ ਦਰਸਾਈ ਜਾਂਦੀ ਹੈ.
ਇਲੈਕਟ੍ਰੋਲਾਈਟ ਬਕਾਇਆ ਰਿਕਵਰੀ
ਹੇਠ ਦਿੱਤੀ ਇਲਾਜ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ:
- ਖੂਨ ਵਿੱਚ ਉੱਚ ਪੋਟਾਸ਼ੀਅਮ ਦੇ ਪੱਧਰ ਨਾਲ ਲੜਨ. ਕੈਲਸੀਅਮ ਗਲੂਕੋਨੇਟ, ਗੁਲੂਕੋਜ਼ ਨਾਲ ਇਨਸੁਲਿਨ, ਸੋਡੀਅਮ ਬਾਈਕਾਰਬੋਨੇਟ ਦੇ ਘੋਲ ਦੀ ਵਰਤੋਂ ਕਰੋ. ਨਸ਼ੀਲੇ ਪਦਾਰਥਾਂ ਦੀ ਘਾਟ ਹੈਮੋਡਾਇਆਲਿਸਿਸ ਦਾ ਸੰਕੇਤ ਹੈ.
- ਐਜ਼ੋਟੈਮੀਆ (ਖੂਨ ਵਿੱਚ ਨਾਈਟ੍ਰੋਜਨ ਤੱਤਾਂ ਦੇ ਉੱਚ ਪੱਧਰੀ) ਦਾ ਖਾਤਮਾ. ਐਂਟਰੋਸੋਰਬੈਂਟਸ (ਐਕਟੀਵੇਟਿਡ ਕਾਰਬਨ, ਪੋਵੀਡੋਨ, ਐਂਟਰੋਡਸਮ) ਨਿਰਧਾਰਤ ਹਨ.
- ਉੱਚ ਫਾਸਫੇਟ ਦੇ ਪੱਧਰ ਅਤੇ ਘੱਟ ਕੈਲਸੀਅਮ ਸੰਖਿਆਵਾਂ ਦਾ ਸੁਧਾਰ. ਕੈਲਸੀਅਮ ਕਾਰਬੋਨੇਟ, ਆਇਰਨ ਸਲਫੇਟ, ਈਪੋਟੀਨ-ਬੀਟਾ ਦਾ ਇੱਕ ਹੱਲ ਪੇਸ਼ ਕੀਤਾ ਗਿਆ ਹੈ.

ਨਿਵੇਸ਼ ਥੈਰੇਪੀ ਸ਼ੂਗਰ ਦੇ ਨੇਫਰੋਪੈਥੀ ਦੇ ਇਲਾਜ ਦੇ ਇੱਕ ਪੜਾਅ ਵਿੱਚੋਂ ਇੱਕ ਹੈ
ਨੇਫਰੋਪੈਥੀ ਦੇ ਟਰਮੀਨਲ ਪੜਾਅ ਦਾ ਇਲਾਜ
ਆਧੁਨਿਕ ਦਵਾਈ ਪੁਰਾਣੀ ਪੇਸ਼ਾਬ ਫੇਲ੍ਹ ਹੋਣ ਦੇ ਆਖ਼ਰੀ ਪੜਾਅ ਵਿਚ ਇਲਾਜ ਦੇ 3 ਮੁੱਖ offersੰਗਾਂ ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰਦੀ ਹੈ, ਜੋ ਮਰੀਜ਼ ਦੀ ਉਮਰ ਵਧਾ ਸਕਦੀ ਹੈ. ਇਨ੍ਹਾਂ ਵਿੱਚ ਹੈਮੋਡਾਇਆਲਿਸਸ, ਪੈਰੀਟੋਨਲ ਡਾਇਲਸਿਸ ਅਤੇ ਇੱਕ ਕਿਡਨੀ ਟਰਾਂਸਪਲਾਂਟ ਸ਼ਾਮਲ ਹਨ.
ਡਾਇਲਸਿਸ
Methodੰਗ ਵਿਚ ਖੂਨ ਦੀ ਹਾਰਡਵੇਅਰ ਸ਼ੁੱਧਤਾ ਸ਼ਾਮਲ ਹੈ. ਇਸ ਦੇ ਲਈ, ਡਾਕਟਰ ਇਕ ਜ਼ਹਿਰੀਲੀ ਪਹੁੰਚ ਤਿਆਰ ਕਰਦਾ ਹੈ ਜਿਸ ਦੁਆਰਾ ਖੂਨ ਖਿੱਚਿਆ ਜਾਂਦਾ ਹੈ. ਫਿਰ ਇਹ "ਨਕਲੀ ਕਿਡਨੀ" ਦੇ ਉਪਕਰਣ ਵਿੱਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ, ਜਿੱਥੇ ਇਹ ਸਾਫ ਹੁੰਦਾ ਹੈ, ਲਾਭਦਾਇਕ ਪਦਾਰਥਾਂ ਨਾਲ ਭਰਪੂਰ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਸਰੀਰ ਵਿੱਚ ਵਾਪਸੀ.
Methodੰਗ ਦੇ ਫਾਇਦੇ ਹਨ ਰੋਜ਼ਾਨਾ (ਆਮ ਤੌਰ 'ਤੇ ਹਫ਼ਤੇ ਵਿਚ 2-3 ਵਾਰ) ਦੀ ਜ਼ਰੂਰਤ ਦੀ ਗੈਰਹਾਜ਼ਰੀ, ਮਰੀਜ਼ ਨਿਰੰਤਰ ਡਾਕਟਰੀ ਨਿਗਰਾਨੀ ਵਿਚ ਹੁੰਦਾ ਹੈ. ਇਹ ਵਿਧੀ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਵੀ ਉਪਲਬਧ ਹੈ ਜੋ ਆਪਣੀ ਸੇਵਾ ਨਹੀਂ ਕਰ ਸਕਦੇ.
ਨੁਕਸਾਨ:
- ਨਾੜੀ ਦੀ ਪਹੁੰਚ ਪ੍ਰਦਾਨ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ, ਕਿਉਂਕਿ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ ਬਹੁਤ ਕਮਜ਼ੋਰ ਹਨ;
- ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਸੂਚਕਾਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨਾ ਮੁਸ਼ਕਲ;
- ਦਿਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਨੁਕਸਾਨ ਤੇਜ਼ੀ ਨਾਲ ਵੱਧਦਾ ਹੈ;
- ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ;
- ਮਰੀਜ਼ ਸਥਾਈ ਤੌਰ ਤੇ ਹਸਪਤਾਲ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ.
ਪੈਰੀਟੋਨਲ ਡਾਇਲਸਿਸ
ਇਸ ਕਿਸਮ ਦੀ ਵਿਧੀ ਮਰੀਜ਼ ਦੁਆਰਾ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਅਖੀਰ ਦੀ ਪੇਟ ਦੀ ਕੰਧ ਦੁਆਰਾ ਇਕ ਕੈਥੀਟਰ ਛੋਟੇ ਪੇਡ ਵਿਚ ਪਾਈ ਜਾਂਦੀ ਹੈ, ਜੋ ਲੰਬੇ ਸਮੇਂ ਲਈ ਰਹਿੰਦੀ ਹੈ. ਇਸ ਕੈਥੀਟਰ ਦੇ ਰਾਹੀਂ, ਇੱਕ ਖਾਸ ਘੋਲ ਦਾ ਨਿਵੇਸ਼ ਅਤੇ ਡਿਸਚਾਰਜ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜੋ ਖੂਨ ਦੇ ਪਲਾਜ਼ਮਾ ਦੇ ਸਮਾਨ ਹੈ.
ਨੁਕਸਾਨ ਇਹ ਹਨ ਕਿ ਰੋਜ਼ਾਨਾ ਹੇਰਾਫੇਰੀ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਦਿੱਖ ਦੀ ਤਿੱਖੀਤਾ ਵਿੱਚ ਤੇਜ਼ੀ ਨਾਲ ਕਮੀ ਨਾਲ ਪ੍ਰਦਰਸ਼ਨ ਕਰਨ ਦੀ ਅਯੋਗਤਾ, ਅਤੇ ਨਾਲ ਹੀ ਪੈਰੀਟੋਨਿਅਮ ਦੀ ਸੋਜਸ਼ ਦੇ ਰੂਪ ਵਿੱਚ ਪੇਚੀਦਗੀਆਂ ਪੈਦਾ ਹੋਣ ਦੇ ਜੋਖਮ.
ਕਿਡਨੀ ਟ੍ਰਾਂਸਪਲਾਂਟ
ਟ੍ਰਾਂਸਪਲਾਂਟ ਕਰਨਾ ਇਕ ਮਹਿੰਗਾ ਇਲਾਜ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਪਰ ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ. ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੇ ਕੰਮ ਦੇ ਦੌਰਾਨ, ਪੇਸ਼ਾਬ ਦੀ ਅਸਫਲਤਾ ਦਾ ਮੁਕੰਮਲ ਖਾਤਮਾ ਸੰਭਵ ਹੈ, ਡਾਇਬਟੀਜ਼ ਮਲੇਟਸ ਦੀਆਂ ਹੋਰ ਪੇਚੀਦਗੀਆਂ (ਜਿਵੇਂ ਕਿ ਰੈਟੀਨੋਪੈਥੀ) ਦੇ ਵਿਕਾਸ ਦਾ ਜੋਖਮ ਘੱਟ ਜਾਂਦਾ ਹੈ.

ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ - ਗੁੰਝਲਦਾਰਤਾਵਾਂ ਦੇ ਟਰਮੀਨਲ ਪੜਾਅ ਨਾਲ ਨਜਿੱਠਣ ਦਾ ਇਕ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਤਰੀਕਾ
ਮਰੀਜ਼ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਕਾਫ਼ੀ ਤੇਜ਼ੀ ਨਾਲ ਠੀਕ ਹੋ ਜਾਂਦੇ ਹਨ. ਪਹਿਲੇ ਸਾਲ ਵਿੱਚ ਬਚਾਅ 93% ਤੋਂ ਉੱਪਰ ਹੈ.
ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਦੇ ਨੁਕਸਾਨ ਹਨ:
- ਜੋਖਮ ਹੈ ਕਿ ਸਰੀਰ ਟ੍ਰਾਂਸਪਲਾਂਟ ਕੀਤੇ ਅੰਗ ਨੂੰ ਰੱਦ ਕਰੇਗਾ;
- ਸਟੀਰੌਇਡ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ, ਸਰੀਰ ਵਿਚ ਪਾਚਕ ਕਿਰਿਆਵਾਂ ਨੂੰ ਨਿਯਮਤ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ;
- ਇੱਕ ਛੂਤਕਾਰੀ ਸੁਭਾਅ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਦਾ ਮਹੱਤਵਪੂਰਣ ਜੋਖਮ.
ਇੱਕ ਨਿਸ਼ਚਤ ਸਮੇਂ ਦੇ ਬਾਅਦ, ਸ਼ੂਗਰ ਦੇ ਨੇਫਰੋਪੈਥੀ ਗ੍ਰਾਫਟ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਤ ਕਰ ਸਕਦੇ ਹਨ.
ਭਵਿੱਖਬਾਣੀ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਜਾਂ ਖੰਡ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਸ਼ੂਗਰ ਦੇ ਨੇਫਰੋਪੈਥੀ ਦੇ ਜੋਖਮ ਨੂੰ 55% ਘਟਾ ਸਕਦੀ ਹੈ. ਇਹ ਤੁਹਾਨੂੰ ਸ਼ੂਗਰ ਲਈ ਮੁਆਵਜ਼ਾ ਪ੍ਰਾਪਤ ਕਰਨ ਦੀ ਆਗਿਆ ਵੀ ਦਿੰਦਾ ਹੈ, ਜੋ ਬਿਮਾਰੀ ਦੀਆਂ ਹੋਰ ਮੁਸ਼ਕਲਾਂ ਦੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕਦਾ ਹੈ. ਮੌਤਾਂ ਦੀ ਗਿਣਤੀ ਏਸੀਈ ਇਨਿਹਿਬਟਰਸ ਦੇ ਨਾਲ ਸ਼ੁਰੂਆਤੀ ਥੈਰੇਪੀ ਨੂੰ ਮਹੱਤਵਪੂਰਣ ਰੂਪ ਵਿੱਚ ਘਟਾਉਂਦੀ ਹੈ.
ਆਧੁਨਿਕ ਦਵਾਈ ਦੀਆਂ ਸੰਭਾਵਨਾਵਾਂ ਗੁਰਦੇ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਦੇ ਜੀਵਨ ਪੱਧਰ ਨੂੰ ਸੁਧਾਰ ਸਕਦੀਆਂ ਹਨ. ਜਦੋਂ ਹਾਰਡਵੇਅਰ-ਅਧਾਰਤ ਖੂਨ ਦੀ ਸ਼ੁੱਧਤਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਬਚਾਅ ਦੀ ਦਰ 5 ਸਾਲਾਂ ਵਿੱਚ 55% ਤੱਕ ਪਹੁੰਚ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਜਿਗਰ ਦੇ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ, ਉਸੇ ਸਮੇਂ ਵਿੱਚ ਲਗਭਗ 80%.