ਨਾਮ ਦੇ ਤਹਿਤ "ਸ਼ੂਗਰ" ਕਈਂ ਜਿਹੀਆਂ ਬਿਮਾਰੀਆਂ ਨੂੰ ਛੁਪਾਉਂਦਾ ਹੈ. ਉਨ੍ਹਾਂ ਦੇ ਵਿਕਾਸ ਅਤੇ ਇਲਾਜ ਦੀ ਰਣਨੀਤੀ ਦੇ ਕਾਰਨ ਬੁਨਿਆਦੀ ਤੌਰ ਤੇ ਵੱਖਰੇ ਹਨ. ਮਰੀਜ਼ ਦਾ ਜੀਵਨ ਪੱਧਰ ਕਾਫ਼ੀ ਹੱਦ ਤਕ ਸਹੀ ਨਿਦਾਨ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਇਸ ਲਈ, ਸ਼ੂਗਰ ਦੇ ਵਰਗੀਕਰਣ ਦੀ ਬਾਰ ਬਾਰ ਸਮੀਖਿਆ ਕੀਤੀ ਗਈ ਅਤੇ ਗੁੰਝਲਦਾਰ ਹੈ. ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਜਾਣੀਆਂ ਗਈਆਂ ਕਿਸਮਾਂ 1 ਅਤੇ 2 ਲਈ, ਹੁਣ ਇਕ ਦਰਜਨ ਤੋਂ ਵੱਧ ਇੰਟਰਮੀਡੀਏਟ ਫਾਰਮ ਸ਼ਾਮਲ ਕੀਤੇ ਗਏ ਹਨ, ਜਿਨ੍ਹਾਂ ਵਿਚੋਂ ਹਰੇਕ ਲਈ ਸਰਵੋਤਮ ਥੈਰੇਪੀ ਨਿਰਧਾਰਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਹੁਣ 400 ਮਿਲੀਅਨ ਤੋਂ ਵੱਧ ਲੋਕ ਸ਼ੂਗਰ ਤੋਂ ਪੀੜਤ ਹਨ, ਇਸ ਲਈ ਵਰਗੀਕਰਨ ਦੀਆਂ ਮੁਸ਼ਕਲਾਂ, ਛੇਤੀ ਨਿਦਾਨ, ਅਤੇ ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਦੀ ਚੋਣ ਵਿਸ਼ਵ ਦੀ ਦਵਾਈ ਦੀ ਸਭ ਤੋਂ ਵੱਧ ਤਰਜੀਹਾਂ ਵਿੱਚੋਂ ਇੱਕ ਬਣ ਗਈ ਹੈ.
ਸ਼ੂਗਰ ਦੇ ਸਭ ਤੋਂ ਆਮ ਪ੍ਰਕਾਰ
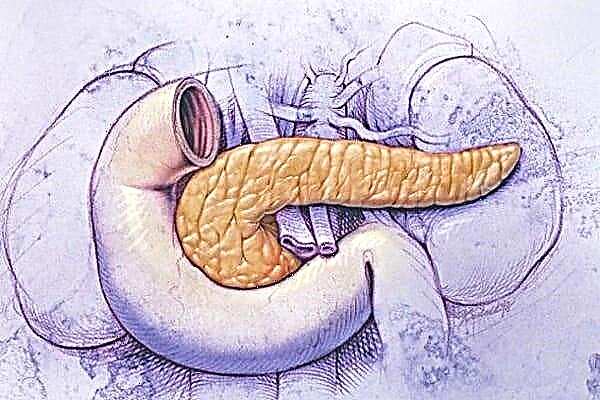
ਡਾਇਬਟੀਜ਼ ਦੇ ਸਾਰੇ ਰੂਪਾਂ ਵਿਚ, ਕਿਸਮ 1 ਬਿਮਾਰੀ ਦੇ ਸਾਰੇ ਮਾਮਲਿਆਂ ਵਿਚ ਤਕਰੀਬਨ 7% ਹੈ. ਖੰਡ ਦੇ ਵਾਧੇ ਦਾ ਕਾਰਨ ਬੀਟਾ ਸੈੱਲਾਂ ਦਾ ਵਿਨਾਸ਼ ਹੈ ਜੋ ਪੈਨਕ੍ਰੀਅਸ ਵਿੱਚ ਸਥਿਤ ਹਨ. ਬਿਮਾਰੀ ਤੇਜ਼ੀ ਨਾਲ ਅੱਗੇ ਵੱਧਦੀ ਹੈ, ਅੰਤ ਵਿੱਚ, ਮਰੀਜ਼ ਦਾ ਇਨਸੁਲਿਨ ਉਤਪਾਦਨ ਪੂਰੀ ਤਰ੍ਹਾਂ ਰੁਕ ਜਾਂਦਾ ਹੈ. ਜਦੋਂ ਬਲੱਡ ਸ਼ੂਗਰ ਵਧਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ 20% ਤੋਂ ਵੱਧ ਸੈੱਲ ਨਹੀਂ ਰਹਿੰਦੇ. ਸ਼ੂਗਰ ਦੇ ਇਸ ਰੂਪ ਨੂੰ ਜਵਾਨ ਲੋਕਾਂ ਦੀ ਬਿਮਾਰੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਇਹ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਾਸ ਅਤੇ ਪਰਿਪੱਕਤਾ ਦੇ ਸਮੇਂ ਦੌਰਾਨ ਬੱਚਿਆਂ ਅਤੇ ਅੱਲੜ੍ਹਾਂ ਵਿੱਚ ਅਕਸਰ ਵੱਧਦਾ ਹੈ. ਬਿਮਾਰੀ ਦੀ ਘੱਟ ਬਾਰੰਬਾਰਤਾ ਦੇ ਕਾਰਨ, ਖ਼ਾਨਦਾਨੀ ਮਾੜੇ .ੰਗ ਨਾਲ ਖੋਜਿਆ ਨਹੀਂ ਜਾਂਦਾ. ਮਰੀਜ਼ਾਂ ਕੋਲ ਕੋਈ ਬਾਹਰੀ ਸੰਕੇਤ ਨਹੀਂ ਹੁੰਦੇ ਜਿਸ ਦੁਆਰਾ ਕੋਈ 1 ਸ਼ੂਗਰ ਟਾਈਪ ਕਰਨ ਦੇ ਰੁਝਾਨ ਤੇ ਸ਼ੱਕ ਕਰ ਸਕਦਾ ਹੈ.
ਹੁਣ ਇੱਥੇ ਕੁਝ ਵਿਸ਼ੇਸ਼ ਟੈਸਟ ਹਨ ਜਿਨ੍ਹਾਂ ਨਾਲ ਤੁਸੀਂ ਸ਼ੂਗਰ ਦੇ ਇਸ ਰੂਪ ਦੇ ਜੈਨੇਟਿਕ ਪ੍ਰਵਿਰਤੀ ਨੂੰ ਪਛਾਣ ਸਕਦੇ ਹੋ. ਇਹ ਐਚਐਲਏ ਪ੍ਰਣਾਲੀ ਦੇ ਕੁਝ ਜੀਨਾਂ - ਮਨੁੱਖੀ ਲਿukਕੋਸਾਈਟ ਐਂਟੀਜੇਨਜ਼ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ. ਬਦਕਿਸਮਤੀ ਨਾਲ, ਇਨ੍ਹਾਂ ਟੈਸਟਾਂ ਨੇ ਵਿਹਾਰਕ ਉਪਯੋਗ ਨਹੀਂ ਪਾਇਆ, ਕਿਉਂਕਿ ਖਤਰਨਾਕ ਜੀਨਾਂ ਦੀ ਮੌਜੂਦਗੀ ਨੂੰ ਜਾਣਦਿਆਂ ਵੀ, ਵਿਗਿਆਨੀ ਅਜੇ ਵੀ ਸੈੱਲਾਂ ਦੇ ਵਿਨਾਸ਼ ਨੂੰ ਨਹੀਂ ਰੋਕ ਸਕਦੇ.
ਟਾਈਪ 1 ਬਿਮਾਰੀ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ 2 ਉਪ ਕਿਸਮਾਂ ਵਿਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ: ਸਵੈ-ਇਮਿuneਨ ਅਤੇ ਇਡੀਓਪੈਥਿਕ:
ਡਾਇਬਟੀਜ਼ ਅਤੇ ਦਬਾਅ ਦੇ ਦੌਰ ਬੀਤੇ ਸਮੇਂ ਦੀ ਗੱਲ ਹੋਵੇਗੀ
- ਖੰਡ ਦਾ ਸਧਾਰਣਕਰਣ -95%
- ਨਾੜੀ ਥ੍ਰੋਮੋਬਸਿਸ ਦਾ ਖਾਤਮਾ - 70%
- ਇੱਕ ਮਜ਼ਬੂਤ ਦਿਲ ਦੀ ਧੜਕਣ ਦਾ ਖਾਤਮਾ -90%
- ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣਾ - 92%
- ਦਿਨ ਦੇ ਦੌਰਾਨ energyਰਜਾ ਵਿੱਚ ਵਾਧਾ, ਰਾਤ ਨੂੰ ਨੀਂਦ ਵਿੱਚ ਸੁਧਾਰ -97%
- ਸਵੈ-ਪ੍ਰਤੀਰੋਧ ਸ਼ੂਗਰ ਮਨੁੱਖੀ ਛੋਟ ਨੂੰ ਭੜਕਾਉਂਦਾ ਹੈ. ਸੈੱਲਾਂ ਦੇ ਵਿਨਾਸ਼ ਦੇ ਦੌਰਾਨ ਅਤੇ ਇਨਸੁਲਿਨ ਸੰਸਲੇਸ਼ਣ ਦੇ ਪੂਰੀ ਤਰ੍ਹਾਂ ਬੰਦ ਹੋਣ ਦੇ ਲਗਭਗ ਛੇ ਮਹੀਨਿਆਂ ਦੇ ਬਾਅਦ, ਖੂਨ ਵਿੱਚ ਆਟੋਮੈਟਿਬਡੀਜ਼ ਪਾਈਆਂ ਜਾਂਦੀਆਂ ਹਨ ਜੋ ਉਨ੍ਹਾਂ ਦੇ ਆਪਣੇ ਸਰੀਰ ਦੇ ਸੈੱਲਾਂ ਦੇ ਵਿਰੁੱਧ ਕੰਮ ਕਰਦੀਆਂ ਹਨ. ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਨਾਕਾਫ਼ੀ ਛੋਟ ਬਾਹਰੀ ਕਾਰਕਾਂ ਦੁਆਰਾ ਸ਼ੁਰੂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਵਰਤਮਾਨ ਵਿੱਚ, ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਕੁਝ ਦੀ ਪਛਾਣ ਕੀਤੀ ਗਈ ਹੈ: ਇੱਕ ਸਾਲ ਤੋਂ ਘੱਟ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ - ਗਾਂ ਦਾ ਦੁੱਧ, ਚਿਕਨਪੌਕਸ, ਖਸਰਾ, ਐਂਟਰੋਵਾਇਰਸ ਦਾ ਹਿੱਸਾ, ਸੀਐਮਵੀ ਲਾਗ.
- ਇਡੀਓਪੈਥਿਕ ਸ਼ੂਗਰ ਏਸ਼ੀਅਨ ਅਤੇ ਨੀਗ੍ਰੋਡ ਨਸਲਾਂ ਦੇ ਨੁਮਾਇੰਦਿਆਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ. ਮਰੀਜ਼ਾਂ ਵਿਚ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਇਕੋ ਜਿਹੀ ਹੁੰਦੀ ਹੈ: ਪੈਨਕ੍ਰੀਆਟਿਕ ਸੈੱਲ ਵੀ ਤੇਜ਼ੀ ਨਾਲ .ਹਿ ਜਾਂਦੇ ਹਨ, ਖੰਡ ਵਧਦੀ ਹੈ, ਇਨਸੁਲਿਨ ਘੱਟ ਜਾਂਦੀ ਹੈ, ਪਰ ਐਂਟੀਬਾਡੀਜ਼ ਦਾ ਪਤਾ ਨਹੀਂ ਲਗਾਇਆ ਜਾ ਸਕਦਾ.
ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਦੀ ਵੱਡੀ ਬਹੁਗਿਣਤੀ (85 ਤੋਂ 95% ਦੇ ਵੱਖ-ਵੱਖ ਅਨੁਮਾਨਾਂ ਅਨੁਸਾਰ), ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਹੈ. ਬਿਮਾਰੀ ਦਾ ਵਿਕਾਸ ਖ਼ਾਨਦਾਨੀਤਾ 'ਤੇ ਵੀ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਅਤੇ ਇਸਦਾ ਪਤਾ ਲਗਾਉਣਾ ਆਸਾਨ ਹੈ: ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਦੇ ਸ਼ੂਗਰ ਦੇ ਨਜ਼ਦੀਕੀ ਰਿਸ਼ਤੇਦਾਰ ਹੁੰਦੇ ਹਨ. ਵਿਰਾਸਤ ਵਿਚਲੀ ਨੁਕਸ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਟਿਸ਼ੂਆਂ ਦੀ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਗੁਆਉਣ ਦੀ ਪ੍ਰਵਿਰਤੀ ਹੁੰਦੀ ਹੈ. ਹਾਲਾਂਕਿ, ਸ਼ੂਗਰ ਦੇ ਇਸ ਰੂਪ ਦੇ ਪ੍ਰਵਿਰਤੀ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਵਿਸ਼ੇਸ਼ ਜੀਨ ਅਜੇ ਸਥਾਪਤ ਨਹੀਂ ਕੀਤੇ ਗਏ ਹਨ.
ਬਾਹਰੀ ਕਾਰਕ ਵਧੇਰੇ ਮਹੱਤਵਪੂਰਣ ਹਨ: ਉਮਰ (ਆਮ ਤੌਰ 'ਤੇ 40 ਤੋਂ ਵੱਧ), ਮੋਟਾਪਾ, ਮਾੜੀ ਗਤੀਸ਼ੀਲਤਾ, ਅਸੰਤੁਲਿਤ ਪੋਸ਼ਣ. ਟਿਸ਼ੂ ਵਿਚ ਚੀਨੀ ਦਾ ਪ੍ਰਬੰਧ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ. ਅਜਿਹੀਆਂ ਸਥਿਤੀਆਂ ਅਧੀਨ ਪਾਚਕ ਸੈੱਲ ਲਗਾਤਾਰ ਉੱਚ ਪੱਧਰ 'ਤੇ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਲਈ ਮਜਬੂਰ ਹੁੰਦੇ ਹਨ. ਜੇ ਉਹ ਸਫਲ ਨਹੀਂ ਹੁੰਦੇ, ਤਾਂ ਗਲਾਈਸੀਮੀਆ ਵੱਧ ਜਾਂਦਾ ਹੈ. ਸਮੇਂ ਦੇ ਨਾਲ, ਇਨਸੁਲਿਨ ਦਾ ਉਤਪਾਦਨ ਪਛੜਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਫਿਰ ਇਸਦੇ ਸੰਸਲੇਸ਼ਣ ਦੀ ਮਾਤਰਾ ਘੱਟ ਅਤੇ ਘੱਟ ਹੁੰਦੀ ਜਾਂਦੀ ਹੈ.
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਿੱਚ ਬੀਟਾ ਸੈੱਲਾਂ ਦੇ ਵਿਨਾਸ਼ ਦੀ ਦਰ ਵਿਅਕਤੀਗਤ ਹੈ: ਕੁਝ ਮਰੀਜ਼ ਪਹਿਲਾਂ ਹੀ 10 ਸਾਲ ਬਾਅਦ ਇਨਸੁਲਿਨ ਟੀਕਾ ਲਗਾਉਣ ਲਈ ਮਜਬੂਰ ਹੁੰਦੇ ਹਨ, ਜਦੋਂ ਕਿ ਦੂਸਰੇ ਆਪਣੀ ਸਾਰੀ ਜ਼ਿੰਦਗੀ ਲਈ ਆਪਣਾ ਇੰਸੁਲਿਨ ਤਿਆਰ ਕਰਦੇ ਹਨ. ਟਾਈਪ 2 ਬਿਮਾਰੀ ਦੇ ਵਰਗੀਕਰਣ ਵਿੱਚ, ਇਸ ਸਥਿਤੀ ਨੂੰ ਪ੍ਰਤੀਬਿੰਬਤ ਕੀਤਾ ਗਿਆ: ਸ਼ੂਗਰ ਰੋਗ mellitus ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ ਦੀ ਇੱਕ ਪ੍ਰਮੁੱਖਤਾ ਦੇ ਨਾਲ ਜਾਂ ਖਰਾਬ ਇਨਸੁਲਿਨ ਉਤਪਾਦਨ ਦੀ ਪ੍ਰਮੁੱਖਤਾ ਦੇ ਨਾਲ.
ਵਰਗੀਕਰਣ ਨੂੰ ਰੂਸ ਵਿਚ ਅਪਣਾਇਆ ਗਿਆ
1999 ਤੋਂ, ਰਸ਼ੀਅਨ ਦਵਾਈ ਵਿਸ਼ਵ ਭਰ ਵਿੱਚ ਰੋਗਾਂ ਦੇ ਅੰਤਰਰਾਸ਼ਟਰੀ ਤੌਰ ਤੇ ਸਵੀਕਾਰੇ ਵਰਗੀਕਰਣ ਦੀ ਵਰਤੋਂ ਕਰ ਰਹੀ ਹੈ. ਇਸ ਵਰਗੀਕਰਣ ਤੋਂ ਕੋਡ ਮੈਡੀਕਲ ਰਿਕਾਰਡ, ਬਿਮਾਰ ਛੁੱਟੀ, ਲੇਖਾ ਦਸਤਾਵੇਜ਼ਾਂ ਵਿਚ ਵਰਤੇ ਜਾਂਦੇ, ਅੰਕੜਿਆਂ ਦੀ ਰਿਪੋਰਟਿੰਗ ਵਿਚ ਲਗਾਏ ਜਾਂਦੇ ਹਨ. ਹੁਣ ਵਰਗੀਕਰਣ ਦਾ ਦਸਵਾਂ ਸੰਸਕਰਣ ਲਾਗੂ ਹੈ - ਆਈਸੀਡੀ -10. ਇਸ ਵਿਚ ਸ਼ੂਗਰ ਦੇ 6 ਕੋਡ ਹਨ:
- E10 ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਨਿਰਧਾਰਤ ਕੀਤਾ ਗਿਆ ਹੈ, ਯਾਨੀ, ਜਿਨ੍ਹਾਂ ਨੂੰ ਸਿਹਤ ਦੇ ਕਾਰਨਾਂ ਕਰਕੇ, ਇਨਸੁਲਿਨ ਟੀਕਾ ਲਗਾਉਣਾ ਚਾਹੀਦਾ ਹੈ. ਅਭਿਆਸ ਵਿੱਚ, ਇਸ ਸ਼੍ਰੇਣੀ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਸ਼ਾਮਲ ਹੈ.
- E11 ਗੈਰ-ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਸ਼ੂਗਰ, ਜੋ ਕਿ 2 ਕਿਸਮਾਂ ਦਾ ਕੋਡ ਹੈ. ਭਾਵੇਂ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਲੰਬੀ ਬਿਮਾਰੀ ਹੈ, ਇਨਸੁਲਿਨ ਸੰਸਲੇਸ਼ਣ ਘੱਟ ਹੈ, ਅਤੇ ਉਹ ਟੀਕੇ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਪ੍ਰਾਪਤ ਕਰਦਾ ਹੈ, ਬਿਮਾਰੀ ਦਾ ਕੋਡ ਨਹੀਂ ਬਦਲਿਆ ਜਾਂਦਾ ਹੈ.
- E12 - ਇਹ ਸ਼੍ਰੇਣੀ ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਨੂੰ ਨਿਰਧਾਰਤ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ mellitus ਖ਼ਤਮ ਪੋਸ਼ਣ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ. ਕੁਪੋਸ਼ਣ ਅਤੇ ਸ਼ੂਗਰ ਦੇ ਵਿਚਕਾਰ ਸਬੰਧ ਇਸ ਸਮੇਂ ਸ਼ੱਕ ਵਿੱਚ ਹੈ, ਇਸ ਲਈ ਇਹ ਕੋਡ ਲਾਗੂ ਨਹੀਂ ਹੁੰਦਾ.
- E13 - ਸ਼ੂਗਰ ਦੇ ਹੋਰ ਰੂਪ, ਦੁਰਲੱਭ ਮਾਡੀ ਕਿਸਮਾਂ ਕੋਡ ਦਾ ਸੰਕੇਤ ਹਨ.
- E14 - ਸ਼ੂਗਰ, ਜਿਸ ਦੀ ਕਿਸਮ ਪ੍ਰਭਾਸ਼ਿਤ ਨਹੀਂ ਹੈ. ਕੋਡ ਦੀ ਵਰਤੋਂ ਉਦੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਬਿਮਾਰੀ ਦੀ ਕਿਸਮ ਅਜੇ ਵੀ ਸ਼ੱਕ ਵਿਚ ਹੈ, ਅਤੇ ਇਲਾਜ ਤੁਰੰਤ ਸ਼ੁਰੂ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ.
- O24 ਇੱਕ ਬਿਮਾਰੀ ਹੈ ਜੋ ਗਰਭ ਅਵਸਥਾ (ਗਰਭ ਅਵਸਥਾ ਸ਼ੂਗਰ) ਦੇ ਦੌਰਾਨ ਵਿਕਸਤ ਹੋਈ. ਇਹ ਇਕ ਵੱਖਰੀ ਸ਼੍ਰੇਣੀ ਨਾਲ ਸਬੰਧਤ ਹੈ, ਜਨਮ ਤੋਂ ਬਾਅਦ ਖੰਡ ਆਮ ਵਾਂਗ ਹੋ ਜਾਂਦੀ ਹੈ.
ਮਾਮੂਲੀ ਪਾਚਕ ਵਿਕਾਰ ਜਿਨ੍ਹਾਂ ਨੂੰ ਅਜੇ ਤੱਕ ਸ਼ੂਗਰ ਦਾ ਕਾਰਨ ਨਹੀਂ ਮੰਨਿਆ ਜਾ ਸਕਦਾ, ਨੂੰ R73 ਕਿਹਾ ਜਾਂਦਾ ਹੈ.
ਸ਼ੂਗਰ ਦੇ ਇਸ ਵਰਗੀਕਰਣ ਦੀ ਵਰਤੋਂ ਦੁਨੀਆ ਵਿੱਚ 1994 ਵਿੱਚ ਕੀਤੀ ਜਾਣ ਲੱਗੀ. ਅੱਜ ਤਕ, ਇਹ ਬਹੁਤ ਪੁਰਾਣੀ ਹੈ. ਬਿਮਾਰੀ ਨੇ ਨਵੀਆਂ ਕਿਸਮਾਂ ਦਾ ਖੁਲਾਸਾ ਕੀਤਾ, ਵਧੇਰੇ ਆਧੁਨਿਕ ਨਿਦਾਨ ਵਿਧੀਆਂ ਪ੍ਰਗਟ ਹੋਈਆਂ ਹਨ. ਹੁਣ WHO ਆਈਸੀਡੀ -11 ਦੇ ਨਵੇਂ ਵਰਗੀਕਰਣ 'ਤੇ ਕੰਮ ਕਰ ਰਿਹਾ ਹੈ, ਇਸ ਵਿਚ ਤਬਦੀਲੀ ਦੀ ਸੰਭਾਵਨਾ 2022 ਵਿਚ ਹੈ. ਬਹੁਤੀ ਸੰਭਾਵਨਾ ਹੈ, ਸ਼ੂਗਰ ਦੇ ਲਈ ਕੋਡ ਬਣਤਰ ਅਪਡੇਟ ਕੀਤਾ ਜਾਵੇਗਾ. "ਇਨਸੁਲਿਨ-ਨਿਰਭਰ" ਅਤੇ "ਇਨਸੁਲਿਨ-ਸੁਤੰਤਰ" ਸ਼ਬਦਾਂ ਨੂੰ ਵੀ ਬਾਹਰ ਰੱਖਿਆ ਜਾਵੇਗਾ.
WHO ਵਰਗੀਕਰਣ
ਹੁਣ ਸਭ ਤੋਂ relevantੁਕਵੀਂ ਸ਼੍ਰੇਣੀਬੱਧਤਾ WHO 2017 ਦੇ ਅਨੁਸਾਰ ਹੈ. ਇਹ 1999 ਵਿੱਚ ਬਣਾਈ ਗਈ ਸੀ, ਜਿਸਦੇ ਬਾਅਦ ਇਸਨੂੰ ਦੁਹਰਾਇਆ ਗਿਆ ਸੀ.
| ਕਿਸਮ | ਉਪ ਕਿਸਮਾਂ |
| 1 | ਸਵੈ-ਇਮਯੂਨ (ਜਾਂ ਇਮਿoਨੋ-ਵਿਚੋਲੇ). |
| ਇਡੀਓਪੈਥਿਕ | |
| 2 | ਉੱਚ ਇਨਸੁਲਿਨ ਵਿਰੋਧ ਦੇ ਨਾਲ. |
| ਕਮਜ਼ੋਰ ਇਨਸੁਲਿਨ ਸੰਸਲੇਸ਼ਣ ਦੀ ਇੱਕ ਪ੍ਰਮੁੱਖਤਾ ਦੇ ਨਾਲ. | |
| ਹੋਰ ਖਾਸ ਕਿਸਮਾਂ ਸ਼ੂਗਰ ਦੇ ਕਾਰਨ ਲਈ ਵਰਗੀਕ੍ਰਿਤ ਹਨ. | ਜੀਨ ਦੇ ਨੁਕਸ ਇਨਸੁਲਿਨ ਸੰਸਲੇਸ਼ਣ ਦੇ ਕਾਰਨ ਹੁੰਦੇ ਹਨ. ਇਨ੍ਹਾਂ ਵਿੱਚ ਮੋਡੀ 1-6 ਦੇ ਉਪ ਕਿਸਮ ਸ਼ਾਮਲ ਹਨ. |
| ਜੀਨ ਦੇ ਨੁਕਸ, ਜਿਸ ਨਾਲ ਇਨਸੁਲਿਨ ਵਿਘਨ ਹੁੰਦਾ ਹੈ: ਡਾਇਸੈਂਡੋਕਰੀਨਿਜ਼ਮ, ਰੈਬਸਨ-ਮੈਂਡੇਨਹਾਲ, ਸੀਪ-ਲਾਰੈਂਸ ਸਿੰਡਰੋਮਜ਼, ਏ-ਕਿਸਮ ਦੇ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ, ਆਦਿ. | |
| ਪਾਚਕ ਰੋਗ: ਸੋਜਸ਼, ਨਿਓਪਲਾਸਮ, ਸਦਮਾ, ਸਟੀਕ ਫਾਈਬਰੋਸਿਸ, ਆਦਿ. | |
| ਐਂਡੋਕ੍ਰਾਈਨ ਰੋਗ. | |
| ਚਿਕਿਤਸਕ ਪਦਾਰਥ, ਮੁੱਖ ਤੌਰ ਤੇ ਹਾਰਮੋਨਸ. | |
| ਲਾਗ: ਇਕ ਨਵਜੰਮੇ ਵਿਚ ਸਾਇਟੋਮੇਗਲੋਵਾਇਰਸ, ਰੁਬੇਲਾ. | |
| ਜੀਨਾਂ ਦੇ ਪਥੋਲੋਜੀਜ ਜੋ ਅਕਸਰ ਡਾਇਬੀਟੀਜ਼ ਨਾਲ ਜੋੜੀਆਂ ਜਾਂਦੀਆਂ ਹਨ: ਡਾਉਨ ਅਤੇ ਟਰਨਰ ਸਿੰਡਰੋਮਜ਼, ਪੋਰਫੀਰੀਆ, ਆਦਿ. | |
| ਗਰਭ ਅਵਸਥਾ ਦੀ ਸ਼ੂਗਰ | ਉਪ-ਕਿਸਮਾਂ ਵਿਚ ਵੰਡ ਨਹੀਂ ਦਿੱਤਾ ਜਾਂਦਾ. |
ਇਸ ਵਰਗੀਕਰਣ ਵਿੱਚ, ਸ਼ੂਗਰ ਦਾ ਇਲਾਜ ਇੱਕ ਵੱਖਰੀ ਬਿਮਾਰੀ ਨਹੀਂ, ਬਲਕਿ ਇੱਕ ਸਿੰਡਰੋਮ ਦੇ ਤੌਰ ਤੇ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਉੱਚ ਸ਼ੂਗਰ ਨੂੰ ਸਰੀਰ ਵਿਚ ਕਿਸੇ ਵੀ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਪ੍ਰਗਟਾਵੇ ਵਿਚੋਂ ਇਕ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਜਾਂ ਕਾਰਵਾਈ ਦੀ ਉਲੰਘਣਾ ਹੁੰਦੀ ਹੈ. ਕਾਰਨਾਂ ਵਿੱਚ ਆਟੋਮਿ .ਨ ਪ੍ਰਕਿਰਿਆ, ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ, ਪਾਚਕ ਰੋਗ, ਜੈਨੇਟਿਕ ਨੁਕਸ ਸ਼ਾਮਲ ਹਨ.
ਵਿਗਿਆਨੀ ਮੰਨਦੇ ਹਨ ਕਿ ਆਧੁਨਿਕ ਵਰਗੀਕਰਣ ਇਕ ਤੋਂ ਵੱਧ ਵਾਰ ਬਦਲੇਗਾ. ਬਹੁਤੀ ਸੰਭਾਵਤ ਤੌਰ ਤੇ, ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀ ਪਹੁੰਚ ਬਦਲੀ ਜਾ ਰਹੀ ਹੈ. ਮੋਟਾਪਾ ਅਤੇ ਜੀਵਨਸ਼ੈਲੀ ਵਰਗੇ ਕਾਰਨਾਂ ਵੱਲ ਵਧੇਰੇ ਧਿਆਨ ਦਿੱਤਾ ਜਾਵੇਗਾ. ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਵਰਗੀਕਰਨ ਵੀ ਬਦਲ ਜਾਵੇਗਾ. ਉਸੇ ਤਰ੍ਹਾਂ ਜਿਸ ਤਰ੍ਹਾਂ ਮੋਡੀ 1-6 ਕਿਸਮਾਂ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਜੀਨਾਂ ਦੀ ਗਣਨਾ ਕੀਤੀ ਗਈ, ਸਾਰੇ ਜੀਨ ਦੇ ਨੁਕਸ ਜੋ 1 ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹਨ, ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਵੇਗਾ. ਨਤੀਜੇ ਵਜੋਂ, ਡਾਇਬੀਟੀਜ਼ ਦਾ ਇਡੀਓਪੈਥਿਕ ਉਪ-ਕਿਸਮ ਗਾਇਬ ਹੋ ਜਾਵੇਗਾ.
ਹੋਰ ਵਰਗੀਕਰਣ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨੂੰ ਫਿਰ ਬਿਮਾਰੀ ਦੇ ਕੋਰਸ ਦੀ ਗੰਭੀਰਤਾ ਦੇ ਅਨੁਸਾਰ ਡਿਗਰੀਆਂ ਵਿਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ:
| ਦੀ ਡਿਗਰੀ | ਪ੍ਰਵਾਹ ਗੁਣ | ਵੇਰਵਾ |
| ਆਈ | ਆਸਾਨ | ਵਰਤ ਰੱਖਣ ਵਾਲੀ ਚੀਨੀ 8 ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦੀ, ਦਿਨ ਦੇ ਸਮੇਂ ਉਤਰਾਅ ਚੜਾਅ ਘੱਟ ਹੁੰਦੇ ਹਨ, ਪਿਸ਼ਾਬ ਵਿਚ ਕੋਈ ਚੀਨੀ ਨਹੀਂ ਹੁੰਦੀ ਜਾਂ ਥੋੜੀ ਮਾਤਰਾ ਵਿਚ ਹੁੰਦੀ ਹੈ. ਗਲਾਈਸੀਮੀਆ ਨੂੰ ਆਮ ਬਣਾਉਣ ਲਈ, ਇੱਕ ਖੁਰਾਕ ਕਾਫ਼ੀ ਹੈ. ਜਟਿਲਤਾਵਾਂ ਇਮਤਿਹਾਨ ਦੇ ਦੌਰਾਨ ਇੱਕ ਹਲਕੇ ਰੂਪ ਵਿੱਚ ਮਿਲੀਆਂ ਹਨ. |
| II | ਮੱਧਮ ਗ੍ਰੇਡ | ਗਲਾਈਸੀਮੀਆ ਖਾਣ ਤੋਂ ਬਾਅਦ, 8-14 ਦੀ ਸ਼੍ਰੇਣੀ ਵਿਚ ਤੇਜ਼ੀ ਨਾਲ ਚੀਨੀ ਰੱਖੋ. ਪਿਸ਼ਾਬ ਵਿਚ, ਗਲੂਕੋਜ਼ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ, ਕੇਟੋਆਸੀਡੋਸਿਸ ਸੰਭਵ ਹੈ. ਪੇਚੀਦਗੀਆਂ ਸਰਗਰਮੀ ਨਾਲ ਵਿਕਾਸ ਕਰ ਰਹੀਆਂ ਹਨ. ਖੰਡ ਨੂੰ ਸਧਾਰਣ ਕਰਨ ਲਈ, ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਗੋਲੀਆਂ ਜਾਂ ਇਨਸੁਲਿਨ ਦੀ 40 ਯੂਨਿਟ ਖੁਰਾਕ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਪ੍ਰਤੀ ਦਿਨ. |
| III | ਭਾਰੀ | ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ 14 ਤੋਂ ਵੱਧ, ਪਿਸ਼ਾਬ ਵਿੱਚ - 40 g / l ਤੋਂ ਵੱਧ ਵਰਤ ਰੱਖਣਾ. ਓਰਲ ਡਰੱਗਜ਼ ਕਾਫ਼ੀ ਨਹੀਂ ਹੁੰਦੇ, 60 ਯੂਨਿਟ ਤੋਂ ਵੱਧ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ. ਪ੍ਰਤੀ ਦਿਨ ਇਨਸੁਲਿਨ. |
ਸ਼ੂਗਰ ਮੁਆਵਜ਼ੇ ਦੇ ਪੜਾਅ ਦੁਆਰਾ ਵਰਗੀਕਰਣ ਦੀ ਵਰਤੋਂ ਇਲਾਜ ਦੀ ਸਫਲਤਾ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਅਜਿਹਾ ਕਰਨ ਦਾ ਸਭ ਤੋਂ convenientੁਕਵਾਂ ਤਰੀਕਾ ਹੈ ਗਲਾਈਕੇਟਡ ਹੀਮੋਗਲੋਬਿਨ (ਐਚ.ਜੀ.) ਟੈਸਟ ਦੀ ਵਰਤੋਂ ਕਰਨਾ, ਜੋ ਤੁਹਾਨੂੰ 3 ਮਹੀਨਿਆਂ ਵਿਚ ਚੀਨੀ ਵਿਚਲੀਆਂ ਸਾਰੀਆਂ ਤਬਦੀਲੀਆਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਦੀ ਆਗਿਆ ਦਿੰਦਾ ਹੈ.
| ਮੁਆਵਜ਼ੇ ਦੀ ਡਿਗਰੀ | ਜੀ.ਜੀ. ਪੱਧਰ | ਵੇਰਵਾ |
| ਮੁਆਵਜ਼ਾ | 6.5 ਤੋਂ ਘੱਟ | ਮਰੀਜ਼ ਚੰਗਾ ਮਹਿਸੂਸ ਕਰਦਾ ਹੈ, ਤੰਦਰੁਸਤ ਵਿਅਕਤੀ ਦੀ ਜ਼ਿੰਦਗੀ ਜਿ lead ਸਕਦਾ ਹੈ. |
| ਸਬ ਕੰਪਨਸੇਸ਼ਨ | 6,5-7,5 | ਸ਼ੂਗਰ ਦੇ ਵਾਧੇ ਦੇ ਦੌਰਾਨ, ਕਿਸੇ ਦੀ ਸਿਹਤ ਖਰਾਬ ਹੋ ਜਾਂਦੀ ਹੈ, ਸਰੀਰ ਵਿੱਚ ਲਾਗਾਂ ਦਾ ਸੰਵੇਦਨਸ਼ੀਲ ਹੁੰਦਾ ਹੈ, ਪਰ ਇੱਥੇ ਕੋਈ ਕੇਟੋਸੀਡੋਸਿਸ ਨਹੀਂ ਹੁੰਦਾ. |
| ਕੰਪੋਰੇਸ਼ਨ | 7.5 ਤੋਂ ਵੱਧ | ਨਿਰੰਤਰ ਕਮਜ਼ੋਰੀ, ਕੇਟੋਆਸੀਡੋਸਿਸ ਦਾ ਉੱਚ ਜੋਖਮ, ਖੰਡ ਵਿੱਚ ਅਚਾਨਕ ਉਤਰਾਅ ਚੜਾਅ, ਇੱਕ ਸ਼ੂਗਰ ਦਾ ਕੋਮਾ ਸੰਭਵ ਹੈ. |
ਮੁਆਵਜ਼ੇ ਦੇ ਪੜਾਅ ਵਿਚ ਸ਼ੂਗਰ ਨੂੰ ਜਿੰਨਾ ਲੰਬੇ ਸਮੇਂ ਤਕ ਰੱਖਣਾ ਸੰਭਵ ਹੁੰਦਾ ਹੈ, ਨਵੀਂ ਮੁਸ਼ਕਲਾਂ ਅਤੇ ਮੌਜੂਦਾ ਰੋਗਾਂ ਦੇ ਵਿਕਾਸ ਦੀ ਸੰਭਾਵਨਾ ਘੱਟ ਹੁੰਦੀ ਹੈ. ਉਦਾਹਰਣ ਦੇ ਲਈ, ਮੁਆਵਜ਼ਾ ਦਿੱਤੀ ਗਈ ਕਿਸਮ 1 ਦੇ ਨਾਲ, ਰੈਟੀਨੋਪੈਥੀ ਦਾ ਜੋਖਮ 65% ਘੱਟ, ਨਿurਰੋਪੈਥੀ 60% ਘੱਟ ਹੈ. ਮੁਆਵਜ਼ੇ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਚਕਾਰ ਸਿੱਧਾ ਸਬੰਧ 75% ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਪਾਇਆ ਗਿਆ ਸੀ. ਤਕਰੀਬਨ 20% ਖੁਸ਼ਕਿਸਮਤ ਸ਼ਾਇਦ ਹੀ ਕਿਸੇ ਗਲਾਈਸੀਮੀਆ ਨਾਲ ਪੇਚੀਦਗੀਆਂ ਪੈਦਾ ਕਰਦੇ ਹਨ, ਡਾਕਟਰ ਇਸ ਨੂੰ ਜੈਨੇਟਿਕ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਨਾਲ ਜੋੜਦੇ ਹਨ. 5% ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਮੁਆਵਜ਼ਾ ਸ਼ੂਗਰ ਦੇ ਨਾਲ ਵੀ ਪੇਚੀਦਗੀਆਂ ਦਾ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ.
ਵਿਚਕਾਰਲੇ ਰਾਜ
ਕਾਰਬੋਹਾਈਡਰੇਟ metabolism ਅਤੇ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀ ਆਮ ਸਥਿਤੀ ਦੇ ਵਿਚਕਾਰ, ਕੁਝ ਵਿਚਕਾਰਲੀ ਸਥਿਤੀ ਹੁੰਦੀ ਹੈ, ਜਿਸ ਨੂੰ ਅਕਸਰ ਪੂਰਵ-ਸ਼ੂਗਰ ਕਹਿੰਦੇ ਹਨ. ਡਾਇਬਟੀਜ਼ ਇਕ ਭਿਆਨਕ ਬਿਮਾਰੀ ਹੈ ਜਿਸ ਨੂੰ ਇਕ ਵਾਰ ਅਤੇ ਸਾਰਿਆਂ ਲਈ ਠੀਕ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ. ਪ੍ਰੀਡਾਇਬੀਟੀਜ਼ ਇਕ ਬਦਲਾਵ ਵਾਲੀ ਸਥਿਤੀ ਹੈ. ਜੇ ਤੁਸੀਂ ਇਸ ਪੜਾਅ 'ਤੇ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਦੇ ਹੋ, ਤਾਂ ਅੱਧੇ ਮਾਮਲਿਆਂ ਵਿਚ, ਸ਼ੂਗਰ ਦੀ ਰੋਕਥਾਮ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਡਬਲਯੂਐਚਓ ਦੇ ਵਿਚਕਾਰਲੇ ਰਾਜਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਕਮਜ਼ੋਰ (ਘੱਟ) ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ. ਐਨਟੀਜੀ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ ਜੇ ਇੱਕ ਸਿਹਤਮੰਦ ਵਿਅਕਤੀ ਨਾਲੋਂ ਸ਼ੂਗਰ ਮਰੀਜ਼ ਦੁਆਰਾ ਹੌਲੀ ਹੌਲੀ ਜਜ਼ਬ ਹੁੰਦਾ ਹੈ. ਇਸ ਸਥਿਤੀ ਲਈ ਨਿਯੰਤਰਣ ਵਿਸ਼ਲੇਸ਼ਣ ਇਕ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ ਹੈ.
- ਵਰਤ ਗਲਾਈਸੀਮੀਆ. ਐਨਜੀਐਨ ਦੇ ਨਾਲ, ਸਵੇਰੇ ਖੰਡ ਆਮ ਮੁੱਲਾਂ ਤੋਂ ਉਪਰ ਹੋਵੇਗੀ, ਪਰ ਬਾਰਡਰ ਦੇ ਹੇਠਾਂ ਜੋ ਤੁਹਾਨੂੰ ਸ਼ੂਗਰ ਦੀ ਜਾਂਚ ਕਰਨ ਦੀ ਆਗਿਆ ਦਿੰਦੀ ਹੈ. ਰੋਜ਼ਾਨਾ ਵਰਤ ਰੱਖਣ ਵਾਲੇ ਗਲੂਕੋਜ਼ ਟੈਸਟ ਦੀ ਵਰਤੋਂ ਕਰਦਿਆਂ ਐਨਟੀਜੀ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾ ਸਕਦਾ ਹੈ.
ਇਨ੍ਹਾਂ ਬਿਮਾਰੀਆਂ ਦੇ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ, ਨਿਦਾਨ ਸਿਰਫ ਖੰਡ ਦੇ ਟੈਸਟਾਂ ਦੇ ਨਤੀਜਿਆਂ ਦੁਆਰਾ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਟਾਈਪ 2 ਬਿਮਾਰੀ ਦੇ ਉੱਚ ਜੋਖਮ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਟੈਸਟ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਵਿੱਚ ਮੋਟਾਪਾ, ਮਾੜੀ ਖ਼ਾਨਦਾਨੀਤਾ, ਬੁ ageਾਪਾ, ਹਾਈਪਰਟੈਨਸ਼ਨ, ਘੱਟ ਮੋਟਰ ਗਤੀਵਿਧੀ, ਕਾਰਬੋਹਾਈਡਰੇਟ ਅਤੇ ਚਰਬੀ ਦੀ ਵਧੇਰੇ ਮਾਤਰਾ ਦੇ ਨਾਲ ਅਸੰਤੁਲਿਤ ਖੁਰਾਕ ਸ਼ਾਮਲ ਹੈ.
ਸ਼ੂਗਰ ਦੀ ਜਾਂਚ ਲਈ ਮਾਪਦੰਡ
ਡਬਲਯੂਐਚਓ ਨੇ ਸ਼ੂਗਰ ਦੇ ਨਿਦਾਨ ਦੇ ਮਾਪਦੰਡਾਂ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ:
- ਆਮ ਲੱਛਣ: ਤੇਜ਼ ਪਿਸ਼ਾਬ, ਪਿਆਸ, ਵਾਰ ਵਾਰ ਲਾਗ, ਕੇਟੋਆਸੀਡੋਸਿਸ + ਸ਼ੂਗਰ ਦੀ ਹੱਦ ਤੋਂ ਉਪਰ ਇਕ ਸ਼ੂਗਰ ਟੈਸਟ. ਬਾਰਡਰ ਹੁਣ ਸਵੀਕਾਰਿਆ ਗਿਆ: ਵਰਤ ਰੱਖਣ ਵਾਲੀ ਖੰਡ 7 ਤੋਂ ਉੱਪਰ ਹੈ; 11.1 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਉਪਰ ਖਾਣ ਤੋਂ ਬਾਅਦ.
- ਲੱਛਣ ਗੈਰਹਾਜ਼ਰ ਹਨ, ਲੇਕਿਨ ਆਦਰਸ਼ ਤੋਂ ਉਪਰਲੇ ਦੋ ਟੈਸਟਾਂ ਦੇ ਅੰਕੜੇ ਹਨ, ਵੱਖੋ ਵੱਖਰੇ ਸਮੇਂ ਲਏ ਗਏ.
ਸਿਹਤਮੰਦ ਵਿਅਕਤੀ ਲਈ ਆਦਰਸ਼ ਖਾਲੀ ਪੇਟ 'ਤੇ 6.1 ਖਾਣੇ ਤੋਂ ਬਾਅਦ 7.8 ਦੇ ਵਿਸ਼ਲੇਸ਼ਣ ਦੇ ਨਤੀਜੇ ਹਨ. ਜੇ ਪ੍ਰਾਪਤ ਕੀਤਾ ਡਾਟਾ ਆਮ ਤੋਂ ਉੱਪਰ ਹੈ, ਪਰ ਸ਼ੂਗਰ ਦੀ ਸਰਹੱਦ ਦੇ ਹੇਠਾਂ ਹੈ, ਤਾਂ ਮਰੀਜ਼ ਨੂੰ ਪੂਰਵ-ਸ਼ੂਗਰ ਦੀ ਪਛਾਣ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਜੇ ਖੰਡ ਪੇਟ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੂਜੇ ਤਿਮਾਹੀ ਤੋਂ ਵਧਣੀ ਸ਼ੁਰੂ ਹੋ ਗਈ ਹੈ ਅਤੇ ਖਾਲੀ ਪੇਟ 'ਤੇ 6.1 ਤੋਂ 7 ਦੀ ਸੀਮਾ ਵਿਚ ਹੈ, ਖਾਣੇ ਤੋਂ ਬਾਅਦ 10 ਤੋਂ ਉੱਪਰ, ਗਰਭ ਅਵਸਥਾ ਵਿਚ ਸ਼ੂਗਰ ਦੀ ਪਛਾਣ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਕਿਸਮ 1 ਅਤੇ 2 ਦੇ ਭਿੰਨਤਾ ਲਈ, ਵਾਧੂ ਮਾਪਦੰਡ ਪੇਸ਼ ਕੀਤੇ ਗਏ ਹਨ:
| ਕਸੌਟੀ | ਕਿਸਮ | |
| 1 | 2 | |
| ਇਨਸੁਲਿਨ ਅਤੇ ਸੀ-ਪੇਪਟਾਇਡ | ਆਦਰਸ਼ ਦੇ ਹੇਠਾਂ, ਹੋਰ ਗਿਰਾਵਟ ਦਾ ਰੁਝਾਨ ਹੈ. | ਸਧਾਰਣ ਜਾਂ ਆਮ ਤੋਂ ਉੱਪਰ. |
| ਵਾਹਨ | 80-90% ਮਰੀਜ਼ਾਂ ਦੇ ਲਹੂ ਵਿਚ ਹੁੰਦੇ ਹਨ. | ਗੈਰਹਾਜ਼ਰ ਹਨ |
| ਜ਼ੁਬਾਨੀ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਦਵਾਈਆਂ ਪ੍ਰਤੀ ਪ੍ਰਤੀਕਰਮ | ਬੇਅਸਰ. | ਉਹ ਚੀਨੀ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਘਟਾਉਂਦੇ ਹਨ, ਬਸ਼ਰਤੇ ਕੋਈ ਕੇਟੋਆਸੀਡੋਸਿਸ ਨਾ ਹੋਵੇ. |
ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਇਹ ਮਾਪਦੰਡ ਕਾਫ਼ੀ ਨਹੀਂ ਹੁੰਦੇ, ਅਤੇ ਡਾਕਟਰਾਂ ਨੂੰ ਸਹੀ ਤਸ਼ਖੀਸ਼ ਕਰਨ ਅਤੇ ਅਨੁਕੂਲ ਇਲਾਜ ਦੇਣ ਤੋਂ ਪਹਿਲਾਂ ਉਨ੍ਹਾਂ ਦੇ ਦਿਮਾਗ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਣਾ ਪੈਂਦਾ ਹੈ. ਡਾਇਬਟੀਜ਼ ਵਿਚ ਲਗਾਤਾਰ ਵਾਧਾ ਹੁੰਦਾ ਹੈ. ਇਹ ਰੁਝਾਨ ਪਿਛਲੇ 20 ਸਾਲਾਂ ਵਿੱਚ ਵਿਸ਼ੇਸ਼ ਤੌਰ ਤੇ ਧਿਆਨ ਦੇਣ ਯੋਗ ਰਿਹਾ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਸ਼ੂਗਰ ਦੀ ਕਿਸਮ ਦਾ ਵਰਗੀਕਰਨ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਜਾ ਰਿਹਾ ਹੈ.
ਪਹਿਲਾਂ, ਇਹ ਆਪਣੇ ਆਪ ਮੰਨਿਆ ਜਾਂਦਾ ਸੀ ਕਿ ਨੌਜਵਾਨਾਂ ਵਿੱਚ ਸਿਰਫ 1 ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਹੋ ਸਕਦੀ ਹੈ, ਅਤੇ ਬਾਲਗ 40 - 2 ਕਿਸਮ ਦੇ ਬਾਅਦ. ਹੁਣ ਘਟਨਾ ਦਾ .ਾਂਚਾ ਗੰਭੀਰਤਾ ਨਾਲ ਬਦਲ ਗਿਆ ਹੈ. 20 ਤੋਂ 40 ਸਾਲ ਦੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੰਡ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਵਿਚ ਟਾਈਪ 2 ਦੇ ਸੰਕੇਤ ਹੁੰਦੇ ਹਨ. ਉਦਾਹਰਣ ਦੇ ਲਈ, ਸੰਯੁਕਤ ਰਾਜ ਵਿੱਚ ਪਿਛਲੇ 8 ਸਾਲਾਂ ਵਿੱਚ ਇਸ ਉਮਰ ਸਮੂਹ ਵਿੱਚ ਉਹਨਾਂ ਨੇ ਟਾਈਪ 2 ਦੀ ਪਛਾਣ 21% ਤੇ ਅਕਸਰ ਕਰਨੀ ਸ਼ੁਰੂ ਕੀਤੀ. ਬੱਚਿਆਂ ਵਿੱਚ ਇਹ ਨਿਦਾਨ ਕਰਨ ਦੇ ਕੇਸ ਹਨ. ਇਹੋ ਜਿਹਾ ਰੁਝਾਨ ਸਾਰੇ ਵਿਕਸਤ ਦੇਸ਼ਾਂ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ, ਅਰਥਾਤ, ਸ਼ੂਗਰ ਰੋਗ mellitus ਦਾ ਸਪੱਸ਼ਟ ਰੂਪ ਵਿੱਚ ਨਵਾਂ ਜੀਵਣ ਹੈ.
ਬੱਚਿਆਂ ਅਤੇ ਜਵਾਨੀ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਵਧੇਰੇ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ. ਬਾਲਗਾਂ ਵਿੱਚ, ਐਨਟੀਜੀ ਦੀ ਸ਼ੁਰੂਆਤ ਅਤੇ ਸ਼ੂਗਰ ਦੀ ਸ਼ੁਰੂਆਤ ਦੇ ਵਿਚਕਾਰ, youngਸਤਨ 10 ਸਾਲ ਲੰਘ ਜਾਂਦੇ ਹਨ, ਲਗਭਗ 2.5 ਵਿੱਚ. ਇਸ ਤੋਂ ਇਲਾਵਾ, 20% ਸ਼ੂਗਰ ਦਾ ਇਕ ਸਪਸ਼ਟ ਰੂਪ ਵਿਚ ਇਕ ਮਿਸ਼ਰਤ ਰੂਪ ਹੈ, ਕਿਉਂਕਿ ਉਨ੍ਹਾਂ ਦੀ ਬਿਮਾਰੀ ਤੁਲਨਾਤਮਕ ਤੌਰ ਤੇ ਹੌਲੀ ਹੌਲੀ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ, ਪਰ ਖੂਨ ਵਿਚ ਟਾਈਪ 1 ਦੇ ਅੰਦਰਲੇ ਆਟੋਨਟਾਈਬਾਡੀਜ਼ ਦਾ ਪਤਾ ਲਗਾਉਣਾ ਸੰਭਵ ਹੈ.
ਇਸ ਦੇ ਉਲਟ, "ਸ਼ੁੱਧ" ਕਿਸਮ ਦੀ 1 ਸ਼ੂਗਰ ਪੁਰਾਣੀ ਹੈ. ਪਹਿਲਾਂ, ਇਹ 35-40 ਸਾਲਾਂ ਤੱਕ ਪ੍ਰਗਟ ਹੋਇਆ ਸੀ. ਹੁਣ 50 ਸਾਲ ਤੱਕ ਦੇ ਨਿਦਾਨ ਦੇ ਕੇਸ ਹਨ. ਮੋਟਾਪਾ ਹੋਣ ਦੇ ਨਾਤੇ ਅਜਿਹਾ ਸਪੱਸ਼ਟ ਸੰਕੇਤ ਕਿਸਮ ਨਿਰਧਾਰਣ ਦੀ ਸਹੂਲਤ ਨਹੀਂ ਦਿੰਦਾ. ਪਹਿਲਾਂ, ਇਸਦੀ ਮੌਜੂਦਗੀ ਜਾਂ ਗੈਰਹਾਜ਼ਰੀ ਦੁਆਰਾ, ਉੱਚ ਸ਼ੁੱਧਤਾ ਨਾਲ ਸ਼ੂਗਰ ਦੀ ਕਿਸਮ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੰਭਵ ਸੀ. ਹੁਣ ਮਨੁੱਖਾਂ ਵਿਚ ਭਾਰ ਵਧੇਰੇ ਆਮ ਹੈ, ਇਸ ਲਈ ਡਾਕਟਰ ਸਿਰਫ ਮੋਟਾਪੇ ਦੀ ਅਣਹੋਂਦ ਵੱਲ ਧਿਆਨ ਦਿੰਦੇ ਹਨ: ਜੇ ਭਾਰ ਸਧਾਰਣ ਹੈ, ਤਾਂ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨੂੰ ਪ੍ਰਸ਼ਨ ਵਿਚ ਬੁਲਾਇਆ ਜਾਂਦਾ ਹੈ.
ਆਮ ਪੇਚੀਦਗੀਆਂ
ਪੇਚੀਦਗੀਆਂ ਦਾ ਮੁੱਖ ਕਾਰਨ ਗਲਾਈਕਸ਼ਨ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹਨ ਜੋ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਹੁੰਦੀਆਂ ਹਨ ਜਦੋਂ ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਨਾਲ ਗੱਲਬਾਤ ਕਰਦੇ ਹੋ. ਪ੍ਰੋਟੀਨ ਪੱਕੇ ਤੌਰ ਤੇ ਗਲੂਕੋਜ਼ ਦੇ ਅਣੂ ਨਾਲ ਜੁੜੇ ਹੋਏ ਹਨ, ਨਤੀਜੇ ਵਜੋਂ, ਸੈੱਲ ਆਪਣੇ ਕੰਮ ਨਹੀਂ ਕਰ ਸਕਦੇ. ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀਆਂ ਕੰਧਾਂ ਜੋ ਖੰਡ ਨਾਲ ਸਿੱਧਾ ਸੰਪਰਕ ਕਰਦੀਆਂ ਹਨ ਗਲਾਈਕੈਸੇਸ਼ਨ ਦੇ ਵਧੇਰੇ ਸੰਵੇਦਨਸ਼ੀਲ ਹੁੰਦੀਆਂ ਹਨ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਇੱਕ ਸ਼ੂਗਰ ਰੋਗ ਵੱਖ-ਵੱਖ ਪੱਧਰਾਂ ਦੇ ਐਂਜੀਓਪੈਥੀ ਨੂੰ ਵਿਕਸਤ ਕਰਦਾ ਹੈ.
ਸ਼ੂਗਰ ਦੇ ਨਾਲ ਵੱਡੇ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ਾਂ ਵਿਚ ਵਿਕਾਰ ਦਿਲ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦਾ ਖਤਰਾ ਪੈਦਾ ਕਰਦੇ ਹਨ. ਮਾਈਕ੍ਰੋਐੰਗਿਓਪੈਥੀ ਦਿਲ ਤੋਂ ਦੂਰ ਟਿਸ਼ੂਆਂ ਨੂੰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਦੀ ਉਲੰਘਣਾ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਮਰੀਜ਼ ਦੇ ਪੈਰ ਦੁਖੀ ਹੁੰਦੇ ਹਨ. ਇਹ ਗੁਰਦੇ ਦੀ ਸਥਿਤੀ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਤ ਕਰਦੇ ਹਨ, ਜੋ ਹਰ ਮਿੰਟ ਵਿਚ ਖੂਨ ਵਿਚੋਂ ਸ਼ੂਗਰ ਨੂੰ ਫਿਲਟਰ ਕਰਦੇ ਹਨ ਅਤੇ ਇਸ ਨੂੰ ਪਿਸ਼ਾਬ ਵਿਚ ਕੱ .ਣਾ ਚਾਹੁੰਦੇ ਹਨ.
ਹੀਮੋਗਲੋਬਿਨ ਦੇ ਗਲਾਈਕੈਸੇਸ਼ਨ ਦੇ ਕਾਰਨ, ਟਿਸ਼ੂਆਂ ਨੂੰ ਆਕਸੀਜਨ ਦੀ ਸਪਲਾਈ ਰੋਕ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ. ਗੰਭੀਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, 20% ਤੱਕ ਹੀਮੋਗਲੋਬਿਨ ਕੰਮ ਕਰਨਾ ਬੰਦ ਕਰ ਦਿੰਦਾ ਹੈ. ਸੋਰਬਿਟੋਲ ਦੇ ਰੂਪ ਵਿਚ ਵਧੇਰੇ ਖੰਡ ਸੈੱਲਾਂ ਵਿਚ ਜਮ੍ਹਾ ਹੁੰਦੀ ਹੈ, ਜਿਸ ਕਾਰਨ ਓਸੋਮੋਟਿਕ ਦਬਾਅ ਉਨ੍ਹਾਂ ਵਿਚ ਬਦਲ ਜਾਂਦਾ ਹੈ, ਟਿਸ਼ੂਆਂ ਵਿਚ ਸੋਜ ਆਉਂਦੀ ਹੈ. ਨਸਾਂ ਦੇ ਟਿਸ਼ੂਆਂ, ਰੇਟਿਨਾ ਅਤੇ ਲੈਂਜ਼ ਵਿਚ ਸੋਰਬਿਟੋਲ ਦੀ ਇਕੱਤਰਤਾ ਖ਼ਤਰਨਾਕ ਹੈ.