ਬਦਕਿਸਮਤੀ ਨਾਲ, ਸ਼ੂਗਰ ਅਕਸਰ ਗੁਰਦੇ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ, ਅਤੇ ਇਹ ਬਹੁਤ ਖ਼ਤਰਨਾਕ ਹੁੰਦੇ ਹਨ. ਸ਼ੂਗਰ ਨਾਲ ਗੁਰਦੇ ਨੂੰ ਨੁਕਸਾਨ ਮਰੀਜ਼ ਨੂੰ ਭਾਰੀ ਸਮੱਸਿਆਵਾਂ ਦਿੰਦਾ ਹੈ. ਕਿਉਂਕਿ ਪੇਸ਼ਾਬ ਦੀ ਅਸਫਲਤਾ ਦੇ ਇਲਾਜ ਲਈ, ਡਾਇਲਸਿਸ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨਿਯਮਤ ਤੌਰ ਤੇ ਕੀਤੀਆਂ ਜਾਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ. ਜੇ ਤੁਸੀਂ ਇੱਕ ਦਾਨੀ ਲੱਭਣ ਲਈ ਬਹੁਤ ਖੁਸ਼ਕਿਸਮਤ ਹੋ, ਤਾਂ ਉਹ ਇੱਕ ਕਿਡਨੀ ਟ੍ਰਾਂਸਪਲਾਂਟ ਆਪ੍ਰੇਸ਼ਨ ਕਰਦੇ ਹਨ. ਸ਼ੂਗਰ ਵਿਚ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਅਕਸਰ ਮਰੀਜ਼ਾਂ ਲਈ ਦੁਖਦਾਈ ਮੌਤ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ.
ਜੇ ਡਾਇਬਟੀਜ਼ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਕੰਟਰੋਲ ਕਰਨ ਵਿਚ ਚੰਗੀ ਹੈ, ਤਾਂ ਗੁਰਦੇ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਬਚਿਆ ਜਾ ਸਕਦਾ ਹੈ.
ਚੰਗੀ ਖ਼ਬਰ ਇਹ ਹੈ ਕਿ, ਜੇ ਤੁਸੀਂ ਆਪਣੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਦੇ ਨੇੜੇ ਰੱਖਦੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਲਗਭਗ ਯਕੀਨਨ ਕਿਡਨੀ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਰੋਕ ਸਕਦੇ ਹੋ. ਅਜਿਹਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਆਪਣੀ ਸਿਹਤ ਵਿਚ ਸਰਗਰਮੀ ਨਾਲ ਜੁੜੇ ਹੋਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
ਤੁਸੀਂ ਇਹ ਵੀ ਖੁਸ਼ ਹੋਵੋਗੇ ਕਿ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਨੂੰ ਰੋਕਣ ਦੇ ਉਪਾਅ ਸ਼ੂਗਰ ਦੀਆਂ ਹੋਰ ਜਟਿਲਤਾਵਾਂ ਨੂੰ ਰੋਕਣ ਲਈ ਵੀ ਕੰਮ ਕਰਦੇ ਹਨ.
ਸ਼ੂਗਰ ਕਿਸ ਤਰ੍ਹਾਂ ਕਿਡਨੀ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੀ ਹੈ
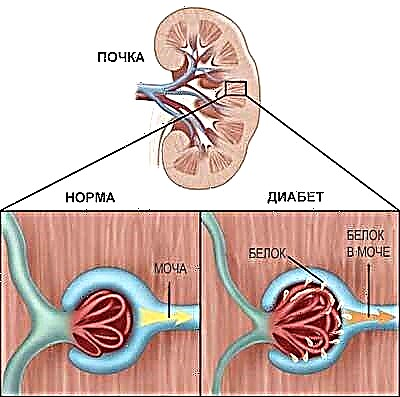
ਹਰੇਕ ਕਿਡਨੀ ਵਿਚ, ਇਕ ਵਿਅਕਤੀ ਕੋਲ ਸੈਂਕੜੇ ਹਜ਼ਾਰ ਅਖੌਤੀ "ਗਲੋਮਰੁਲੀ" ਹੁੰਦੇ ਹਨ. ਇਹ ਫਿਲਟਰ ਹਨ ਜੋ ਕਚਰੇ ਅਤੇ ਜ਼ਹਿਰੀਲੇ ਖੂਨ ਨੂੰ ਸਾਫ ਕਰਦੇ ਹਨ. ਖੂਨ ਗਲੋਮੇਰੂਲੀ ਦੀਆਂ ਛੋਟੀਆਂ ਛੋਟੀਆਂ ਕੇਸ਼ਿਕਾਵਾਂ ਵਿੱਚੋਂ ਦਬਾਅ ਹੇਠਾਂ ਲੰਘਦਾ ਹੈ ਅਤੇ ਫਿਲਟਰ ਹੁੰਦਾ ਹੈ. ਤਰਲ ਅਤੇ ਆਮ ਲਹੂ ਦੇ ਭਾਗਾਂ ਦਾ ਵੱਡਾ ਹਿੱਸਾ ਸਰੀਰ ਨੂੰ ਵਾਪਸ ਪਰਤਦਾ ਹੈ. ਅਤੇ ਰਹਿੰਦ, ਥੋੜ੍ਹੀ ਜਿਹੀ ਤਰਲ ਦੇ ਨਾਲ, ਗੁਰਦੇ ਤੋਂ ਬਲੈਡਰ ਵਿੱਚ ਜਾਂਦਾ ਹੈ. ਫਿਰ ਉਨ੍ਹਾਂ ਨੂੰ ਪਿਸ਼ਾਬ ਰਾਹੀਂ ਬਾਹਰ ਕੱ areਿਆ ਜਾਂਦਾ ਹੈ.
ਸ਼ੂਗਰ ਵਿਚ, ਉੱਚ ਸ਼ੂਗਰ ਦੀ ਮਾਤਰਾ ਵਾਲਾ ਖੂਨ ਗੁਰਦੇ ਵਿਚੋਂ ਲੰਘਦਾ ਹੈ. ਗਲੂਕੋਜ਼ ਬਹੁਤ ਤਰਲ ਕੱ draਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਹਰੇਕ ਗਲੋਮੇਰੂਲਸ ਦੇ ਅੰਦਰ ਵਧਦਾ ਦਬਾਅ ਹੁੰਦਾ ਹੈ. ਇਸ ਲਈ, ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ ਰੇਟ - ਇਹ ਗੁਰਦੇ ਦੇ ਕਾਰਜਾਂ ਦੀ ਗੁਣਵਤਾ ਦਾ ਇਕ ਮਹੱਤਵਪੂਰਣ ਸੂਚਕ ਹੈ - ਅਕਸਰ ਸ਼ੂਗਰ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿਚ ਵਧਦਾ ਹੈ. ਗਲੋਮਰੂਲਸ ਇਕ ਟਿਸ਼ੂ ਨਾਲ ਘਿਰਿਆ ਹੋਇਆ ਹੈ ਜਿਸ ਨੂੰ “ਗਲੋਮੇਰੂਲਰ ਬੇਸਮੈਂਟ ਝਿੱਲੀ” ਕਿਹਾ ਜਾਂਦਾ ਹੈ. ਅਤੇ ਇਹ ਝਿੱਲੀ ਅਸਾਧਾਰਣ ਤੌਰ ਤੇ ਸੰਘਣੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਹੋਰ ਟਿਸ਼ੂਆਂ ਵਾਂਗ ਜੋ ਇਸਦੇ ਨਾਲ ਲੱਗਦੇ ਹਨ. ਨਤੀਜੇ ਵਜੋਂ, ਗਲੋਮੇਰੂਲੀ ਦੇ ਅੰਦਰਲੀਆਂ ਕੇਸ਼ਿਕਾਵਾਂ ਹੌਲੀ ਹੌਲੀ ਵਿਸਥਾਰ ਹੋ ਜਾਂਦੀਆਂ ਹਨ. ਜਿੰਨਾ ਘੱਟ ਕਿਰਿਆਸ਼ੀਲ ਗਲੋਮੇਰੁਲੀ ਰਹਿੰਦੇ ਹਨ, ਗੁਰਦੇ ਖੂਨ ਨੂੰ ਫਿਲਟਰ ਕਰਦੇ ਹਨ. ਕਿਉਂਕਿ ਮਨੁੱਖੀ ਕਿਡਨੀ ਵਿਚ ਗਲੋਮੇਰੁਲੀ ਦਾ ਮਹੱਤਵਪੂਰਣ ਰਿਜ਼ਰਵ ਹੈ, ਖੂਨ ਸ਼ੁੱਧ ਕਰਨ ਦੀ ਪ੍ਰਕਿਰਿਆ ਜਾਰੀ ਹੈ.
ਅੰਤ ਵਿੱਚ, ਗੁਰਦੇ ਇੰਨੇ ਨਿਰਾਸ਼ ਹਨ ਕਿ ਉਹ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਗੁਰਦੇ ਫੇਲ੍ਹ ਹੋਣ ਦੇ ਲੱਛਣ:
- ਸੁਸਤ
- ਸਿਰ ਦਰਦ
- ਉਲਟੀਆਂ
- ਦਸਤ
- ਚਮੜੀ ਖੁਜਲੀ;
- ਮੂੰਹ ਵਿੱਚ ਧਾਤੂ ਸੁਆਦ;
- ਮਾੜੀ ਸਾਹ, ਪਿਸ਼ਾਬ ਦੀ ਗੰਧ ਦੀ ਯਾਦ ਦਿਵਾਉਂਦੀ ਹੈ;
- ਸਾਹ ਦੀ ਕਮੀ, ਭਾਵੇਂ ਕਿ ਘੱਟੋ ਘੱਟ ਸਰੀਰਕ ਮਿਹਨਤ ਅਤੇ ਆਰਾਮ ਦੀ ਅਵਸਥਾ ਦੇ ਨਾਲ;
- ਸੌਣ ਤੋਂ ਪਹਿਲਾਂ ਲੱਤਾਂ ਅਤੇ ਕੜਵੱਲ, ਖਾਸ ਕਰਕੇ ਸ਼ਾਮ ਨੂੰ;
- ਚੇਤਨਾ ਦਾ ਨੁਕਸਾਨ, ਕੋਮਾ.
ਇਹ ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਸ਼ੂਗਰ ਦੇ 15-20 ਸਾਲਾਂ ਬਾਅਦ ਹੁੰਦਾ ਹੈ, ਜੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਉੱਚਾ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ, ਭਾਵ ਸ਼ੂਗਰ ਦਾ ਮਾੜਾ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਸੀ. ਪਿਸ਼ਾਬ ਹੁੰਦਾ ਹੈ - ਖੂਨ ਵਿੱਚ ਨਾਈਟ੍ਰੋਜਨ ਦੇ ਰਹਿੰਦ-ਖੂੰਹਦ ਦਾ ਇਕੱਠਾ ਹੋਣਾ ਜੋ ਪ੍ਰਭਾਵਿਤ ਗੁਰਦੇ ਹੁਣ ਫਿਲਟਰ ਨਹੀਂ ਕਰ ਸਕਦੇ.
ਸ਼ੂਗਰ ਵਿੱਚ ਗੁਰਦੇ ਦੇ ਵਿਸ਼ਲੇਸ਼ਣ ਅਤੇ ਜਾਂਚ
ਸ਼ੂਗਰ ਰੋਗ ਲਈ ਆਪਣੇ ਗੁਰਦਿਆਂ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਹੇਠ ਲਿਖੀਆਂ ਜਾਂਚਾਂ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ
- ਕ੍ਰੀਏਟਾਈਨ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ;
- ਐਲਬਿinਮਿਨ ਜਾਂ ਮਾਈਕ੍ਰੋਐਲਬਮਿਨ ਲਈ ਪਿਸ਼ਾਬ ਵਿਸ਼ਲੇਸ਼ਣ;
- ਕਰੀਏਟਾਈਨ ਲਈ ਪਿਸ਼ਾਬ.
ਖੂਨ ਵਿੱਚ ਕ੍ਰੀਏਟਾਈਨਾਈਨ ਦੇ ਪੱਧਰ ਨੂੰ ਜਾਣਦੇ ਹੋਏ, ਤੁਸੀਂ ਗੁਰਦਿਆਂ ਦੇ ਗਲੋਮੇਰੂਅਲ ਫਿਲਟਰਨ ਦੀ ਦਰ ਦਾ ਹਿਸਾਬ ਲਗਾ ਸਕਦੇ ਹੋ. ਉਹ ਇਹ ਵੀ ਪਤਾ ਲਗਾਉਂਦੇ ਹਨ ਕਿ ਕੀ ਮਾਈਕ੍ਰੋਬਲੂਮਿਨੂਰੀਆ ਹੈ ਜਾਂ ਨਹੀਂ, ਅਤੇ ਪਿਸ਼ਾਬ ਵਿਚ ਕਰੀਬੀਨਾਈਨ ਨਾਲ ਐਲਬਮਿਨ ਦੇ ਅਨੁਪਾਤ ਦੀ ਗਣਨਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਇਹਨਾਂ ਸਾਰੇ ਟੈਸਟਾਂ ਅਤੇ ਗੁਰਦੇ ਦੇ ਕਾਰਜ ਸੂਚਕਾਂ ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ, “ਗੁਰਦੇ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਕਿਹੜੇ ਟੈਸਟ ਪਾਸ ਕਰਨੇ ਹਨ” ਪੜ੍ਹੋ (ਇੱਕ ਵੱਖਰੀ ਵਿੰਡੋ ਵਿੱਚ ਖੁੱਲ੍ਹਦਾ ਹੈ).
ਡਾਇਬੀਟੀਜ਼ ਵਿਚ ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਦਾ ਸਭ ਤੋਂ ਪੁਰਾਣਾ ਸੰਕੇਤ ਹੈ ਮਾਈਕਰੋਲੋਬੂਇਨੂਰੀਆ. ਐਲਬਮਿਨ ਇਕ ਪ੍ਰੋਟੀਨ ਹੈ ਜਿਸ ਦੇ ਅਣੂ ਵਿਆਸ ਦੇ ਛੋਟੇ ਹੁੰਦੇ ਹਨ. ਸਿਹਤਮੰਦ ਗੁਰਦੇ ਪਿਸ਼ਾਬ ਵਿਚ ਬਹੁਤ ਥੋੜ੍ਹੀ ਜਿਹੀ ਮਾਤਰਾ ਨੂੰ ਪਾਸ ਕਰਦੇ ਹਨ. ਜਿਵੇਂ ਹੀ ਉਨ੍ਹਾਂ ਦਾ ਕੰਮ ਥੋੜ੍ਹਾ ਵਿਗੜ ਜਾਂਦਾ ਹੈ - ਪਿਸ਼ਾਬ ਵਿਚ ਐਲਬਿinਮਿਨ ਵੱਡਾ ਹੁੰਦਾ ਜਾਂਦਾ ਹੈ.
ਐਲਬਿinਮਿਨੂਰੀਆ ਦੇ ਨਿਦਾਨ ਸੰਕੇਤਕ
| ਸਵੇਰੇ ਦੇ ਪਿਸ਼ਾਬ ਵਿਚ ਐਲਬਿinਮਿਨੂਰੀਆ, ਐਮ ਸੀ ਜੀ / ਮਿੰਟ | ਐਲਬਿinਮਿਨੂਰੀਆ ਪ੍ਰਤੀ ਦਿਨ, ਮਿਲੀਗ੍ਰਾਮ | ਪਿਸ਼ਾਬ ਵਿਚ ਐਲਬਿinਮਿਨ ਦੀ ਇਕਾਗਰਤਾ, ਮਿਲੀਗ੍ਰਾਮ / ਐਲ | ਐਲਬਿinਮਿਨ / ਕਰੀਟੀਨਾਈਨ ਪਿਸ਼ਾਬ ਦਾ ਅਨੁਪਾਤ, ਮਿਲੀਗ੍ਰਾਮ / ਮੋਲ | |
|---|---|---|---|---|
| ਨੋਰਮੋਲੋਮਿਨੂਰੀਆ | < 20 | < 30 | < 20 | <ਪੁਰਸ਼ਾਂ ਲਈ 2.5 ਅਤੇ 3.5ਰਤਾਂ ਲਈ <3.5 |
| ਮਾਈਕ੍ਰੋਬਲੂਮਿਨੂਰੀਆ | 20-199 | 30-299 | 20-199 | ਮਰਦਾਂ ਲਈ 2.5-25.0 ਅਤੇ forਰਤਾਂ ਲਈ 3.5-25.0 |
| ਮੈਕਰੋਅਲਬੂਇਨੂਰੀਆ | >= 200 | >= 300 | >= 200 | > 25 |
ਤੁਹਾਨੂੰ ਪਤਾ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਪਿਸ਼ਾਬ ਵਿਚ ਐਲਬਿinਮਿਨ ਦੀ ਵੱਧ ਰਹੀ ਮਾਤਰਾ ਸਿਰਫ ਕਿਡਨੀ ਦੇ ਨੁਕਸਾਨ ਕਾਰਨ ਨਹੀਂ ਹੋ ਸਕਦੀ. ਜੇ ਕੱਲ੍ਹ ਮਹੱਤਵਪੂਰਣ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਸੀ, ਤਾਂ ਅੱਜ ਐਲਬਿinਮਿਨੂਰੀਆ ਆਮ ਨਾਲੋਂ ਉੱਚਾ ਹੋ ਸਕਦਾ ਹੈ. ਵਿਸ਼ਲੇਸ਼ਣ ਦੇ ਦਿਨ ਦੀ ਯੋਜਨਾ ਬਣਾਉਣ ਵੇਲੇ ਇਸ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਐਲਬਿinਮਿਨੂਰੀਆ ਵੀ ਵਧਿਆ ਹੈ: ਉੱਚ ਪ੍ਰੋਟੀਨ ਖੁਰਾਕ, ਬੁਖਾਰ, ਪਿਸ਼ਾਬ ਨਾਲੀ ਦੀ ਲਾਗ, ਦਿਲ ਦੀ ਅਸਫਲਤਾ, ਗਰਭ ਅਵਸਥਾ. ਪਿਸ਼ਾਬ ਵਿਚ ਕਰੀਬੀਨੇਨ ਦਾ ਐਲਬਿinਮਿਨ ਦਾ ਅਨੁਪਾਤ ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਦਾ ਵਧੇਰੇ ਭਰੋਸੇਮੰਦ ਸੰਕੇਤਕ ਹੈ. ਇਸ ਬਾਰੇ ਹੋਰ ਪੜ੍ਹੋ ਇਥੇ (ਇੱਕ ਵੱਖਰੀ ਵਿੰਡੋ ਵਿੱਚ ਖੁੱਲ੍ਹਦਾ ਹੈ)
ਜੇ ਸ਼ੂਗਰ ਦਾ ਮਰੀਜ਼ ਮਾਈਕਰੋਲੋਬਿinਮਿਨੂਰੀਆ ਨਾਲ ਕਈ ਵਾਰ ਪਾਇਆ ਗਿਆ ਅਤੇ ਇਸਦੀ ਪੁਸ਼ਟੀ ਕੀਤੀ ਗਈ, ਤਾਂ ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਉਸ ਨੂੰ ਨਾ ਸਿਰਫ ਕਿਡਨੀ ਦੇ ਅਸਫਲ ਹੋਣ ਦਾ, ਬਲਕਿ ਦਿਲ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦਾ ਵੀ ਵੱਧ ਖ਼ਤਰਾ ਹੈ. ਜੇ ਇਲਾਜ਼ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਬਾਅਦ ਵਿੱਚ ਗੁਰਦਿਆਂ ਦੀ ਫਿਲਟ੍ਰੇਸ਼ਨ ਸਮਰੱਥਾ ਹੋਰ ਕਮਜ਼ੋਰ ਹੋ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਇੱਕ ਵੱਡੇ ਅਕਾਰ ਦੇ ਹੋਰ ਪ੍ਰੋਟੀਨ ਪਿਸ਼ਾਬ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ. ਇਸ ਨੂੰ ਪ੍ਰੋਟੀਨੂਰੀਆ ਕਿਹਾ ਜਾਂਦਾ ਹੈ.
ਗੁਰਦੇ ਜਿੰਨੇ ਮਾੜੇ ਕੰਮ ਕਰਦੇ ਹਨ, ਕ੍ਰੇਟਿਨਾਈਨ ਖੂਨ ਵਿੱਚ ਜਮਾਂ ਹੋ ਜਾਂਦਾ ਹੈ. ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ ਰੇਟ ਦੀ ਗਣਨਾ ਕਰਨ ਤੋਂ ਬਾਅਦ, ਇਹ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੰਭਵ ਹੈ ਕਿ ਮਰੀਜ਼ ਦੇ ਗੁਰਦੇ ਦਾ ਨੁਕਸਾਨ ਕਿਸ ਪੜਾਅ 'ਤੇ ਹੁੰਦਾ ਹੈ.
ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ ਰੇਟ ਦੇ ਅਧਾਰ ਤੇ, ਗੁਰਦੇ ਦੀ ਗੰਭੀਰ ਬਿਮਾਰੀ ਦੇ ਪੜਾਅ
ਗੁਰਦੇ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਣ ਦੀ ਅਵਸਥਾ | ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ ਰੇਟ (ਜੀਐਫਆਰ), ਮਿ.ਲੀ. / ਮਿੰਟ / 1.73 ਐਮ 2 |
|---|---|
ਸਧਾਰਣ | > 90 |
1 | > 90, ਟੈਸਟਾਂ ਨਾਲ ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਦੇ ਸਬੂਤ ਦਰਸਾਉਂਦੇ ਹਨ |
2 | 60-90 - ਮਾਮੂਲੀ ਪੇਸ਼ਾਬ ਕਮਜ਼ੋਰੀ |
3-ਏ | 45-59 - ਮੱਧਮ ਗੁਰਦੇ ਦੇ ਨੁਕਸਾਨ |
3-ਬੀ | 30-44 - ਮੱਧਮ ਗੁਰਦੇ ਦਾ ਨੁਕਸਾਨ |
4 | 15-29 - ਗੰਭੀਰ ਪੇਸ਼ਾਬ ਕਮਜ਼ੋਰੀ |
5 | <15 ਜਾਂ ਡਾਇਲਸਿਸ - ਪੁਰਾਣੀ ਪੇਸ਼ਾਬ ਦੀ ਅਸਫਲਤਾ |
ਟੇਬਲ ਨੂੰ ਨੋਟ. ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਦਾ ਸਬੂਤ ਜੋ ਟੈਸਟਾਂ ਅਤੇ ਜਾਂਚਾਂ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ. ਇਹ ਹੋ ਸਕਦਾ ਹੈ:
- ਮਾਈਕ੍ਰੋਲਾਬਿinਮਿਨੂਰੀਆ;
- ਪ੍ਰੋਟੀਨੂਰੀਆ (ਪਿਸ਼ਾਬ ਵਿਚ ਵੱਡੇ ਪ੍ਰੋਟੀਨ ਦੇ ਅਣੂ ਦੀ ਮੌਜੂਦਗੀ);
- ਪਿਸ਼ਾਬ ਵਿਚ ਖੂਨ (ਹੋਰ ਸਾਰੇ ਕਾਰਨਾਂ ਤੋਂ ਇਨਕਾਰ ਕਰਨ ਤੋਂ ਬਾਅਦ);
- structਾਂਚਾਗਤ ਅਸਧਾਰਨਤਾਵਾਂ, ਜਿਨ੍ਹਾਂ ਨੇ ਗੁਰਦੇ ਦਾ ਅਲਟਰਾਸਾਉਂਡ ਦਿਖਾਇਆ;
- ਗਲੋਮੇਰੂਲੋਨਫ੍ਰਾਈਟਿਸ, ਜਿਸਦੀ ਪੁਸ਼ਟੀ ਗੁਰਦੇ ਦੇ ਬਾਇਓਪਸੀ ਦੁਆਰਾ ਕੀਤੀ ਗਈ ਸੀ.
ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਲੱਛਣ ਸਿਰਫ ਗੰਭੀਰ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਦੇ 4 ਵੇਂ ਪੜਾਅ 'ਤੇ ਦਿਖਾਈ ਦੇਣਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ. ਅਤੇ ਸਾਰੇ ਪਹਿਲੇ ਪੜਾਅ ਬਾਹਰੀ ਪ੍ਰਗਟਾਵੇ ਦੇ ਬਗੈਰ ਅੱਗੇ ਵਧਦੇ ਹਨ. ਜੇ ਇਹ ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਤੇ ਕਿਡਨੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਅਤੇ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਲਈ ਬਾਹਰ ਆਉਂਦਾ ਹੈ, ਤਾਂ ਪੇਸ਼ਾਬ ਵਿੱਚ ਅਸਫਲਤਾ ਦੇ ਵਿਕਾਸ ਨੂੰ ਅਕਸਰ ਰੋਕਿਆ ਜਾਂਦਾ ਹੈ. ਇਕ ਵਾਰ ਫਿਰ, ਅਸੀਂ ਜ਼ੋਰਦਾਰ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਾਂ ਕਿ ਤੁਸੀਂ ਸਾਲ ਵਿਚ ਘੱਟੋ ਘੱਟ ਇਕ ਵਾਰ ਨਿਯਮਤ ਤੌਰ 'ਤੇ ਆਪਣੇ ਟੈਸਟ ਲਓ, ਜਿਵੇਂ ਕਿ "ਤੁਹਾਡੇ ਗੁਰਦਿਆਂ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਕਿਹੜੇ ਟੈਸਟ ਲਏ ਜਾਣੇ ਹਨ" ਭਾਗ ਵਿਚ ਦੱਸਿਆ ਗਿਆ ਹੈ. ਉਸੇ ਸਮੇਂ, ਤੁਸੀਂ ਖੂਨ ਵਿੱਚ ਯੂਰੀਆ ਅਤੇ ਯੂਰਿਕ ਐਸਿਡ ਦੇ ਪੱਧਰ ਦੀ ਜਾਂਚ ਵੀ ਕਰ ਸਕਦੇ ਹੋ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀਆਂ ਗੋਲੀਆਂ ਜੋ ਕਿ ਕਿਡਨੀ ਬਿਮਾਰੀ ਦੇ ਵੱਖ ਵੱਖ ਪੜਾਵਾਂ ਤੇ ਵਰਤਣ ਦੀ ਆਗਿਆ ਹਨ
| ਨਸ਼ਾ | ਗੁਰਦੇ ਦੇ ਨੁਕਸਾਨ ਦੀਆਂ ਪੜਾਵਾਂ, ਜਿਸ ਤੇ ਇਸਨੂੰ ਲਾਗੂ ਕਰਨ ਦੀ ਆਗਿਆ ਹੈ |
|---|---|
| ਮੈਟਫੋਰਮਿਨ (ਸਿਓਫੋਰ, ਗਲੂਕੋਫੇਜ) | 1-3 ਏ |
| ਮਾਈਕ੍ਰੋਨਾਈਜ਼ਡ (ਮੈਨੀਨਾਈਲ) ਸਮੇਤ, ਗਲਾਈਬੇਨਕਲਾਮਾਈਡ | 1-2 |
| ਗਲਾਈਕਲਾਜ਼ਾਈਡ ਅਤੇ ਗਲਾਈਕਲਾਜ਼ਾਈਡ ਐਮਵੀ (ਗਲਿਡੀਆਬ, ਐਕਟੋਜ਼) | 1-4* |
| ਗਲੈਮੀਪੀਰੀਡ (ਅਮੇਰੇਲ) | 1-3* |
| ਗਲਾਈਕਵਿਡੋਨ (ਗਲੂਰਨੋਰਮ) | 1-4 |
| ਗਲਾਈਪਾਈਜ਼ਾਈਡ, ਸਮੇਤ ਲੰਬੇ ਸਮੇਂ ਲਈ (ਮੋਗੋਲਕਨ, ਗਲਾਈਬਨਜ਼ ਰਿਟਾਰਡ) | 1-4 |
| ਰੇਪਗਲਾਈਨਾਈਡ (ਨੋਵੋਨੋਰਮ, ਡਾਇਗਨਿਨੀਡ) | 1-4 |
| ਨੈਟਾਗਲਾਈਡ (ਸਟਾਰਲਿਕਸ) | 1-3* |
| ਪਿਓਗਲੀਟਾਜ਼ੋਨ (ਐਕਟੋਜ਼) | 1-4 |
| ਸੀਤਾਗਲੀਪਟਿਨ (ਜਾਨੂਵੀਅਸ) | 1-5* |
| ਵਿਲਡਗਲਾਈਪਟਿਨ (ਗੈਲਵਸ) | 1-5* |
| ਸਕੈਕਸੈਗਲੀਪਟਿਨ (ਓਂਗਲੀਸਾ) | 1-5* |
| ਲੀਨਾਗਲੀਪਟਿਨ (ਟ੍ਰੈਜ਼ੈਂਟਾ) | 1-5 |
| ਐਕਸੀਨੇਟਿਡ (ਬੇਟਾ) | 1-3 |
| ਲੀਰਾਗਲੂਟਿਡ (ਵਿਕਟੋਜ਼ਾ) | 1-3 |
| ਅਕਬਰੋਜ਼ (ਗਲੂਕੋਬਾਈ) | 1-3 |
| ਇਨਸੁਲਿਨ | 1-5* |
ਟੇਬਲ ਨੂੰ ਨੋਟ ਕਰੋ.
* ਗੁਰਦੇ ਦੇ ਨੁਕਸਾਨ ਦੇ 4-5 ਪੜਾਵਾਂ 'ਤੇ, ਤੁਹਾਨੂੰ ਦਵਾਈ ਦੀ ਖੁਰਾਕ ਨੂੰ ਅਨੁਕੂਲ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਨਾਲ ਹੀ, ਜਿਵੇਂ ਕਿ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਵੱਧਦੀ ਜਾਂਦੀ ਹੈ, ਸਰੀਰ ਵਿਚ ਇਨਸੁਲਿਨ ਦਾ ਟੁੱਟਣਾ ਹੌਲੀ ਹੋ ਜਾਂਦਾ ਹੈ. ਇਹ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾਉਂਦਾ ਹੈ. ਇਸ ਲਈ, ਇਨਸੁਲਿਨ ਖੁਰਾਕਾਂ ਨੂੰ ਹੇਠਾਂ ਐਡਜਸਟ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
ਉਹ ਮਰੀਜ਼ ਜਿਨ੍ਹਾਂ ਨੂੰ ਕਿਡਨੀ ਫੇਲ੍ਹ ਹੋਣ ਦਾ ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ.
| ਮਰੀਜ਼ਾਂ ਦੀਆਂ ਸ਼੍ਰੇਣੀਆਂ | ਕਿੰਨੀ ਵਾਰ ਚੈੱਕ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ |
|---|---|
| ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ ਜੋ ਬਚਪਨ ਵਿੱਚ ਜਾਂ ਜਵਾਨੀ ਦੇ ਬਾਅਦ ਬਿਮਾਰ ਹੋ ਜਾਂਦੇ ਹਨ | ਸ਼ੂਗਰ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ 5 ਸਾਲ ਬਾਅਦ, ਫਿਰ ਹਰ ਸਾਲ |
| ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ ਜੋ ਜਵਾਨੀ ਦੇ ਸਮੇਂ ਬਿਮਾਰ ਹੋ ਜਾਂਦੇ ਹਨ | ਨਿਦਾਨ ਦੇ ਤੁਰੰਤ ਬਾਅਦ, ਫਿਰ ਹਰ ਸਾਲ |
| ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ | ਨਿਦਾਨ ਦੇ ਤੁਰੰਤ ਬਾਅਦ, ਫਿਰ ਹਰ ਸਾਲ |
| ਸ਼ੂਗਰ ਜਾਂ ਗਰਭ ਅਵਸਥਾ ਦੇ ਸ਼ੂਗਰ ਨਾਲ ਗਰਭਵਤੀ ਰਤਾਂ | 1 ਪ੍ਰਤੀ ਤਿਮਾਹੀ |
ਸ਼ੂਗਰ ਵਿੱਚ ਗੁਰਦੇ ਦੇ ਨੁਕਸਾਨ ਦੀ ਰੋਕਥਾਮ
ਟਾਈਪ 1 ਅਤੇ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਾਲੇ ਲਗਭਗ 1/3 ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਗੰਭੀਰ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ, ਯਾਨੀ, ਇਹ ਸਭ ਤੋਂ ਬਹੁਤ ਦੂਰ ਹੈ. ਤੁਹਾਡੇ ਕਿਡਨੀ ਦੀ ਅਸਫਲਤਾ ਦੇ ਲੱਛਣ ਪ੍ਰਾਪਤ ਕਰਨ ਦੀ ਕਿੰਨੀ ਸੰਭਾਵਨਾ ਹੈ ਇਹ ਪਿਛਲੇ ਟੈਸਟ ਵਿਚ ਦੱਸੇ ਗਏ ਟੈਸਟਾਂ ਦੇ ਨਤੀਜਿਆਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ. ਟੈਸਟ ਲਓ ਅਤੇ ਆਪਣੇ ਨਤੀਜਿਆਂ ਬਾਰੇ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਵਿਚਾਰ ਕਰੋ.
ਸ਼ੂਗਰ ਵਿਚ ਗੁਰਦੇ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਰੋਕਣ ਲਈ ਤੁਸੀਂ ਕੀ ਕਰ ਸਕਦੇ ਹੋ:
- ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਦੇ ਨੇੜੇ ਰੱਖੋ - ਇਹ ਸਭ ਤੋਂ ਜ਼ਰੂਰੀ ਹੈ
- "ਸ਼ੂਗਰ ਵਾਲੇ ਗੁਰਦਿਆਂ ਲਈ ਖੁਰਾਕ" ਲੇਖ ਦਾ ਅਧਿਐਨ ਕਰੋ;
- ਘਰ ਵਿੱਚ ਨਿਯਮਿਤ ਤੌਰ ਤੇ ਇੱਕ ਟੋਨੋਮੀਟਰ ਦੇ ਨਾਲ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਮਾਪੋ (ਇਸ ਨੂੰ ਸਹੀ ਤਰੀਕੇ ਨਾਲ ਕਿਵੇਂ ਕਰੀਏ ਤਾਂ ਜੋ ਨਤੀਜਾ ਸਹੀ ਹੋਵੇ);
- ਤੁਹਾਡਾ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਆਮ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ, 130/80 ਤੋਂ ਘੱਟ;
- ਟੈਸਟ ਲਓ ਜੋ ਹਰ ਸਾਲ ਘੱਟੋ ਘੱਟ 1 ਵਾਰ ਗੁਰਦੇ ਦੇ ਕੰਮ ਦੀ ਜਾਂਚ ਕਰਦੇ ਹਨ;
- ਸ਼ੂਗਰ, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ, ਕੋਲੈਸਟ੍ਰੋਲ ਅਤੇ ਖੂਨ ਦੇ ਚਰਬੀ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਲਈ ਲੋੜੀਂਦੀ ਹਰ ਚੀਜ਼ ਕਰੋ, ਜਿਸ ਵਿੱਚ ਆਪਣੇ ਡਾਕਟਰ ਦੁਆਰਾ ਲਿਖੀਆਂ ਦਵਾਈਆਂ ਵੀ ਸ਼ਾਮਲ ਕਰੋ;
- ਡਾਇਬਟੀਜ਼ ਲਈ ਸਹੀ ਖੁਰਾਕ 'ਤੇ ਅੜੇ ਰਹੋ (ਇਸ ਮਾਮਲੇ ਵਿਚ, "ਅਧਿਕਾਰਤ" ਸਿਫਾਰਸ਼ਾਂ ਸਾਡੇ ਨਾਲੋਂ ਬਹੁਤ ਵੱਖਰੀਆਂ ਹਨ, ਇਸ ਲੇਖ ਵਿਚ ਹੇਠਾਂ ਪੜ੍ਹੋ);
- ਨਿਯਮਤ ਕਸਰਤ ਦੀ ਥੈਰੇਪੀ ਵਿਚ ਰੁੱਝੋ, ਹਲਕੇ ਡੰਬਲਜ਼ ਨਾਲ ਘਰੇਲੂ ਕਸਰਤ ਕਰੋ, ਜੋ ਕਿ ਗੁਰਦੇ ਲਈ ਬਿਲਕੁਲ ਸੁਰੱਖਿਅਤ ਹਨ;
- ਕਦੇ ਵੀ ਸ਼ਰਾਬੀ ਨਾ ਹੋਵੋ;
- ਤਮਾਕੂਨੋਸ਼ੀ ਛੱਡੋ;
- ਇਕ ਚੰਗਾ ਡਾਕਟਰ ਲੱਭੋ ਜੋ ਤੁਹਾਡੀ ਸ਼ੂਗਰ ਦੀ “ਅਗਵਾਈ” ਕਰੇਗਾ, ਅਤੇ ਨਿਯਮਿਤ ਤੌਰ ਤੇ ਉਸ ਕੋਲ ਜਾਓ.
ਅਧਿਐਨ ਨੇ ਯਕੀਨ ਨਾਲ ਸਾਬਤ ਕੀਤਾ ਹੈ ਕਿ ਤੰਬਾਕੂਨੋਸ਼ੀ ਆਪਣੇ ਆਪ ਵਿਚ ਇਕ ਮਹੱਤਵਪੂਰਣ ਕਾਰਕ ਹੈ ਜੋ ਸ਼ੂਗਰ ਵਿਚ ਕਿਡਨੀ ਫੇਲ੍ਹ ਹੋਣ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾਉਂਦਾ ਹੈ. ਤਮਾਕੂਨੋਸ਼ੀ ਛੱਡਣਾ ਕੋਈ ਰਸਮੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਹੈ, ਪਰ ਇਸ ਦੀ ਤੁਰੰਤ ਲੋੜ ਹੈ.
ਕਿਡਨੀ ਸ਼ੂਗਰ ਰੋਗ ਦਾ ਇਲਾਜ
ਸ਼ੂਗਰ ਦੇ ਲਈ ਡਾਕਟਰ ਗੁਰਦੇ ਦੇ ਇਲਾਜ ਦੀ ਸਲਾਹ ਦਿੰਦਾ ਹੈ, ਇਸ ਗੱਲ ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ ਕਿ ਉਨ੍ਹਾਂ ਦੇ ਜਖਮ ਕਿਸ ਪੜਾਅ 'ਤੇ ਹਨ. ਮੁਲਾਕਾਤਾਂ ਕਰਨ ਦੀ ਮੁ responsibilityਲੀ ਜ਼ਿੰਮੇਵਾਰੀ ਮਰੀਜ਼ ਦੀ ਹੁੰਦੀ ਹੈ. ਕੁਝ ਉਸ ਦੇ ਪਰਿਵਾਰ ਦੇ ਮੈਂਬਰਾਂ 'ਤੇ ਵੀ ਨਿਰਭਰ ਕਰਦਾ ਹੈ.

ਅਸੀਂ ਸ਼ੂਗਰ ਵਿੱਚ ਗੁਰਦੇ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਲਈ ਥੈਰੇਪੀ ਦੇ ਮੁੱਖ ਖੇਤਰਾਂ ਦੀ ਸੂਚੀ ਦਿੰਦੇ ਹਾਂ:
- ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਗਹਿਰੇ ਨਿਯੰਤਰਣ;
- 130/80 ਮਿਲੀਮੀਟਰ ਆਰ ਟੀ ਦੇ ਟੀਚੇ ਦੇ ਪੱਧਰ ਤੱਕ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਘਟਾਉਣਾ. ਕਲਾ. ਅਤੇ ਹੇਠਾਂ;
- ਸ਼ੂਗਰ ਗੁਰਦੇ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਲਈ ਇਕ ਅਨੁਕੂਲ ਖੁਰਾਕ ਨੂੰ ਕਾਇਮ ਰੱਖਣਾ;
- ਖੂਨ ਵਿੱਚ ਕੋਲੇਸਟ੍ਰੋਲ ਅਤੇ ਟ੍ਰਾਈਗਲਾਈਸਰਾਈਡਜ਼ (ਚਰਬੀ) ਦਾ ਨਿਯੰਤਰਣ;
- ਡਾਇਲਸਿਸ;
- ਕਿਡਨੀ ਟਰਾਂਸਪਲਾਂਟ.
ਲੇਖ “ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ” ਨੇ ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਦੇ ਇਲਾਜ ਬਾਰੇ ਵਿਸਥਾਰ ਨਾਲ ਦੱਸਿਆ। “ਸ਼ੂਗਰ ਵਾਲੇ ਗੁਰਦਿਆਂ ਲਈ ਖੁਰਾਕ” ਵੀ ਦੇਖੋ।
ਸ਼ੂਗਰ ਅਤੇ ਗੁਰਦੇ: ਤੁਹਾਨੂੰ ਯਾਦ ਰੱਖਣ ਦੀ ਕੀ ਜ਼ਰੂਰਤ ਹੈ
ਜੇ ਕਿਡਨੀ ਨਾਲ ਸਮੱਸਿਆਵਾਂ ਹਨ, ਤਾਂ ਮਾਈਕ੍ਰੋਆਲੂਬਿਨੂਰੀਆ ਲਈ ਕਰੀਏਟਾਈਨ ਅਤੇ ਪਿਸ਼ਾਬ ਲਈ ਖੂਨ ਦੇ ਟੈਸਟ ਉਨ੍ਹਾਂ ਨੂੰ ਜਲਦੀ ਪਛਾਣ ਸਕਦੇ ਹਨ. ਜੇ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਇਹ ਸਫਲਤਾ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਬਹੁਤ ਵਧਾ ਦਿੰਦਾ ਹੈ. ਇਸ ਲਈ, ਟੈਸਟ ਜੋ ਇੱਥੇ ਵਰਣਿਤ ਕੀਤੇ ਗਏ ਹਨ (ਇੱਕ ਵੱਖਰੀ ਵਿੰਡੋ ਵਿੱਚ ਖੁੱਲ੍ਹਦੇ ਹਨ) ਨੂੰ ਨਿਯਮਿਤ ਤੌਰ ਤੇ ਸਾਲ ਵਿੱਚ ਇੱਕ ਵਾਰ ਜਮ੍ਹਾ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ. ਆਪਣੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਬਣਾਉਣ ਲਈ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਦੀ ਵਰਤੋਂ ਕਰਨ 'ਤੇ ਵਿਚਾਰ ਕਰੋ. ਲੇਖ ਵਿਚ ਹੋਰ ਪੜ੍ਹੋ "ਸ਼ੂਗਰ ਵਾਲੇ ਗੁਰਦਿਆਂ ਲਈ ਖੁਰਾਕ."
ਬਹੁਤ ਸਾਰੇ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਲਈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਹੈ, ਦਵਾਈਆਂ ਤੋਂ ਇਲਾਵਾ, ਉਨ੍ਹਾਂ ਦੇ ਖੁਰਾਕ ਵਿੱਚ ਨਮਕ ਨੂੰ ਸੀਮਤ ਕਰਨਾ ਮਦਦ ਕਰਦਾ ਹੈ. ਸੋਡੀਅਮ ਕਲੋਰਾਈਡ, ਭਾਵ ਟੇਬਲ ਲੂਣ ਦੇ ਸੇਵਨ ਨੂੰ ਘਟਾਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ ਅਤੇ ਮੁਲਾਂਕਣ ਕਰੋ ਕਿ ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਨਤੀਜੇ ਮਿਲਦੇ ਹਨ. ਹਰ ਵਿਅਕਤੀ ਦੀ ਆਪਣੀ ਲੂਣ ਪ੍ਰਤੀ ਵਿਅਕਤੀਗਤ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਹੁੰਦੀ ਹੈ.
ਇਕ ਹੋਰ ਪੇਚੀਦਗੀ, ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ, ਬਲੈਡਰ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਵਾਲੀਆਂ ਨਾੜਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾ ਸਕਦੀ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਬਲੈਡਰ ਨੂੰ ਖਾਲੀ ਕਰਨ ਦਾ ਕੰਮ ਕਮਜ਼ੋਰ ਹੁੰਦਾ ਹੈ. ਪਿਸ਼ਾਬ ਵਿੱਚ, ਜੋ ਕਿ ਹਰ ਸਮੇਂ ਰਹਿੰਦਾ ਹੈ, ਇੱਕ ਲਾਗ ਜਿਹੜੀ ਕਿਡਨੀ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੀ ਹੈ, ਗੁਣਾ ਕਰ ਸਕਦੀ ਹੈ. ਉਸੇ ਸਮੇਂ, ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਵਿੱਚ ਜੋ ਆਪਣੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਬਣਾਉਣ ਦੇ ਯੋਗ ਸਨ, ਨਯੂਰੋਪੈਥੀ ਅਕਸਰ ਉਲਟਾ ਹੋਣ ਦਾ ਪਤਾ ਲਗਾਉਂਦੀ ਹੈ, ਅਰਥਾਤ, ਪੂਰੀ ਤਰ੍ਹਾਂ ਲੰਘ ਜਾਂਦੀ ਹੈ.
ਜੇ ਤੁਹਾਨੂੰ ਪਿਸ਼ਾਬ ਕਰਨ ਵਿਚ ਜਾਂ ਪਿਸ਼ਾਬ ਨਾਲੀ ਦੀ ਲਾਗ ਦੇ ਹੋਰ ਲੱਛਣਾਂ ਵਿਚ ਮੁਸ਼ਕਲ ਆਉਂਦੀ ਹੈ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਤੁਰੰਤ ਦੇਖੋ. ਇਹ ਸਮੱਸਿਆਵਾਂ ਸ਼ੂਗਰ ਵਿਚ ਪੇਸ਼ਾਬ ਰਹਿਤ ਦੇ ਵਿਕਾਸ ਨੂੰ ਗੰਭੀਰਤਾ ਨਾਲ ਤੇਜ਼ ਕਰ ਸਕਦੀਆਂ ਹਨ.