ਸ਼ੂਗਰ ਰੋਗ mellitus ਇੱਕ ਛਲ ਬਿਮਾਰੀ ਹੈ, ਇਸ ਦੀਆਂ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਲਈ ਖ਼ਤਰਨਾਕ ਹੈ. ਉਨ੍ਹਾਂ ਵਿਚੋਂ ਇਕ, ਡਾਇਬੇਟਿਕ ਕੇਟੋਆਸੀਡੋਸਿਸ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਕਾਰਨ ਸੈੱਲ ਗੁਲੂਕੋਜ਼ ਦੀ ਬਜਾਏ ਸਰੀਰ ਦੀ ਲਿਪਿਡ ਸਪਲਾਈ ਤੇ ਕਾਰਵਾਈ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ.
ਸ਼ੂਗਰ ਰੋਗ mellitus ਇੱਕ ਛਲ ਬਿਮਾਰੀ ਹੈ, ਇਸ ਦੀਆਂ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਲਈ ਖ਼ਤਰਨਾਕ ਹੈ. ਉਨ੍ਹਾਂ ਵਿਚੋਂ ਇਕ, ਡਾਇਬੇਟਿਕ ਕੇਟੋਆਸੀਡੋਸਿਸ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਕਾਰਨ ਸੈੱਲ ਗੁਲੂਕੋਜ਼ ਦੀ ਬਜਾਏ ਸਰੀਰ ਦੀ ਲਿਪਿਡ ਸਪਲਾਈ ਤੇ ਕਾਰਵਾਈ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ.
ਲਿਪਿਡ ਟੁੱਟਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਕੇਟੋਨ ਸਰੀਰ ਬਣਦੇ ਹਨ, ਜੋ ਐਸਿਡ-ਬੇਸ ਸੰਤੁਲਨ ਵਿਚ ਤਬਦੀਲੀ ਲਿਆਉਣ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ.
ਪੀਐਚ ਵਿਚ ਤਬਦੀਲੀ ਆਉਣ ਦਾ ਖ਼ਤਰਾ ਕੀ ਹੈ?
 ਆਗਿਆਕਾਰੀ pH 7.2-7.4 ਤੋਂ ਵੱਧ ਨਹੀਂ ਜਾਣਾ ਚਾਹੀਦਾ. ਸਰੀਰ ਵਿੱਚ ਐਸਿਡਿਟੀ ਦੇ ਪੱਧਰ ਵਿੱਚ ਵਾਧਾ ਸ਼ੂਗਰ ਦੀ ਤੰਦਰੁਸਤੀ ਵਿੱਚ ਗਿਰਾਵਟ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ.
ਆਗਿਆਕਾਰੀ pH 7.2-7.4 ਤੋਂ ਵੱਧ ਨਹੀਂ ਜਾਣਾ ਚਾਹੀਦਾ. ਸਰੀਰ ਵਿੱਚ ਐਸਿਡਿਟੀ ਦੇ ਪੱਧਰ ਵਿੱਚ ਵਾਧਾ ਸ਼ੂਗਰ ਦੀ ਤੰਦਰੁਸਤੀ ਵਿੱਚ ਗਿਰਾਵਟ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ.
ਇਸ ਤਰ੍ਹਾਂ, ਜਿੰਨੀ ਜ਼ਿਆਦਾ ਕੇਟੋਨ ਸਰੀਰ ਪੈਦਾ ਹੁੰਦੇ ਹਨ, ਐਸਿਡਿਟੀ ਵੱਧ ਜਾਂਦੀ ਹੈ ਅਤੇ ਜਿੰਨੀ ਤੇਜ਼ੀ ਨਾਲ ਮਰੀਜ਼ ਦੀ ਕਮਜ਼ੋਰੀ ਵੱਧਦੀ ਹੈ. ਜੇ ਤੁਸੀਂ ਸਮੇਂ ਸਿਰ ਸ਼ੂਗਰ ਦੇ ਰੋਗੀਆਂ ਦੀ ਮਦਦ ਨਹੀਂ ਕਰਦੇ, ਤਾਂ ਕੋਮਾ ਪੈਦਾ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਭਵਿੱਖ ਵਿੱਚ ਮੌਤ ਹੋ ਸਕਦੀ ਹੈ.
ਵਿਸ਼ਲੇਸ਼ਣ ਦੇ ਨਤੀਜਿਆਂ ਦੇ ਅਨੁਸਾਰ, ਅਜਿਹੀਆਂ ਤਬਦੀਲੀਆਂ ਦੁਆਰਾ ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਵਿਕਾਸ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੰਭਵ ਹੈ:
- ਖੂਨ ਵਿਚ ਕੇਟੋਨ ਦੇ ਸਰੀਰ ਦੇ ਗੁਣਾ ਵਿਚ 6 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਅਤੇ ਗਲੂਕੋਜ਼ 13.7 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਹੁੰਦਾ ਹੈ;
- ਕੀਟੋਨ ਦੇ ਸਰੀਰ ਵੀ ਪਿਸ਼ਾਬ ਵਿਚ ਮੌਜੂਦ ਹੁੰਦੇ ਹਨ;
- ਐਸਿਡਿਟੀ ਤਬਦੀਲੀ.
ਪੈਥੋਲੋਜੀ ਅਕਸਰ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਨਾਲ ਰਜਿਸਟਰਡ ਹੁੰਦੀ ਹੈ. ਟਾਈਪ 2 ਸ਼ੂਗਰ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ, ਕੇਟੋਆਸੀਡੋਸਿਸ ਬਹੁਤ ਘੱਟ ਪਾਇਆ ਜਾਂਦਾ ਹੈ. 15 ਸਾਲਾਂ ਦੀ ਮਿਆਦ ਵਿਚ, ਡਾਇਬਟੀਜ਼ ਕੇਟੋਆਸੀਡੋਸਿਸ ਹੋਣ ਦੇ ਬਾਅਦ 15% ਤੋਂ ਵੱਧ ਮੌਤਾਂ ਦਰਜ ਕੀਤੀਆਂ ਗਈਆਂ.
ਅਜਿਹੀ ਪੇਚੀਦਗੀ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਣ ਲਈ, ਮਰੀਜ਼ ਨੂੰ ਇਹ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਕਿ ਹਾਰਮੋਨ ਇਨਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਦੀ ਸੁਤੰਤਰ ਰੂਪ ਵਿਚ ਗਣਨਾ ਕਿਵੇਂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ ਅਤੇ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਗਾਉਣ ਦੀ ਤਕਨੀਕ ਵਿਚ ਮੁਹਾਰਤ ਹਾਸਲ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ.
ਪੈਥੋਲੋਜੀ ਦੇ ਵਿਕਾਸ ਦੇ ਮੁੱਖ ਕਾਰਨ
 ਇਨਸੁਲਿਨ ਦੇ ਨਾਲ ਸੈੱਲਾਂ ਦੇ ਆਪਸੀ ਤਾਲਮੇਲ ਦੇ ਨਾਲ-ਨਾਲ ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਕਾਰਨ ਕੇਟੋਨ ਸਰੀਰ ਦਾ ਉਤਪਾਦਨ ਹੋਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਦੇ ਨਾਲ ਸੈੱਲਾਂ ਦੇ ਆਪਸੀ ਤਾਲਮੇਲ ਦੇ ਨਾਲ-ਨਾਲ ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ ਦੇ ਕਾਰਨ ਕੇਟੋਨ ਸਰੀਰ ਦਾ ਉਤਪਾਦਨ ਹੋਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ.
ਇਹ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਮਲੇਟਸ ਨਾਲ ਹੋ ਸਕਦਾ ਹੈ, ਜਦੋਂ ਸੈੱਲ ਆਪਣੀ ਹਾਰਮੋਨ ਪ੍ਰਤੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਗੁਆ ਬੈਠਦੇ ਹਨ ਜਾਂ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਨਾਲ, ਜਦੋਂ ਖਰਾਬ ਹੋਏ ਪੈਨਕ੍ਰੀਅਸ ਕਾਫ਼ੀ ਇੰਸੁਲਿਨ ਪੈਦਾ ਕਰਨਾ ਬੰਦ ਕਰ ਦਿੰਦੇ ਹਨ. ਕਿਉਂਕਿ ਸ਼ੂਗਰ ਰੋਗ ਪਿਸ਼ਾਬ ਦੇ ਤੀਬਰ ਨਿਕਾਸ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ, ਕਾਰਕਾਂ ਦਾ ਇਹ ਸੁਮੇਲ ਕੇਟੋਆਸੀਡੋਸਿਸ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ.
ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਕਾਰਨ ਅਜਿਹੇ ਕਾਰਨ ਹੋ ਸਕਦੇ ਹਨ:
- ਹਾਰਮੋਨਲ, ਸਟੀਰੌਇਡ ਦਵਾਈਆਂ, ਐਂਟੀਸਾਈਕੋਟਿਕਸ ਅਤੇ ਡਾਇਯੂਰੇਟਿਕਸ ਲੈਣਾ;
- ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਸ਼ੂਗਰ;
- ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਬੁਖਾਰ, ਉਲਟੀਆਂ, ਜਾਂ ਦਸਤ;
- ਸਰਜੀਕਲ ਦਖਲ, ਪਾਚਕ ਰੋਗ ਖ਼ਾਸਕਰ ਖ਼ਤਰਨਾਕ ਹੈ;
- ਸੱਟਾਂ
- ਟਾਈਪ 2 ਸ਼ੂਗਰ ਰੋਗ mellitus ਦੀ ਮਿਆਦ.
ਇਕ ਹੋਰ ਕਾਰਨ ਇੰਸੁਲਿਨ ਟੀਕੇ ਦੇ ਕਾਰਜਕ੍ਰਮ ਅਤੇ ਤਕਨੀਕ ਦੀ ਉਲੰਘਣਾ ਮੰਨਿਆ ਜਾ ਸਕਦਾ ਹੈ:
- ਮਿਆਦ ਪੁੱਗੀ ਹਾਰਮੋਨ ਦੀ ਵਰਤੋਂ;
- ਬਲੱਡ ਸ਼ੂਗਰ ਦੀ ਤਵੱਜੋ ਦਾ ਇੱਕ ਦੁਰਲੱਭ ਮਾਪ;
- ਇਨਸੁਲਿਨ ਦੇ ਮੁਆਵਜ਼ੇ ਤੋਂ ਬਿਨਾਂ ਖੁਰਾਕ ਦੀ ਉਲੰਘਣਾ;
- ਸਰਿੰਜ ਜਾਂ ਪੰਪ ਨੂੰ ਨੁਕਸਾਨ;
- ਛੱਡਿਆ ਟੀਕੇ ਦੇ ਨਾਲ ਬਦਲਵੇਂ ਤਰੀਕਿਆਂ ਨਾਲ ਸਵੈ-ਦਵਾਈ.
ਕੇਟੋਆਸੀਡੋਸਿਸ, ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਸ਼ੂਗਰ ਰੋਗ ਦੇ ਨਿਦਾਨ ਦੀ ਪ੍ਰਕ੍ਰਿਆ ਵਿਚ ਗਲਤੀ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ ਅਤੇ, ਇਸ ਦੇ ਅਨੁਸਾਰ, ਇਨਸੁਲਿਨ ਨਾਲ ਇਲਾਜ ਦੀ ਦੇਰੀ ਅਰੰਭ.

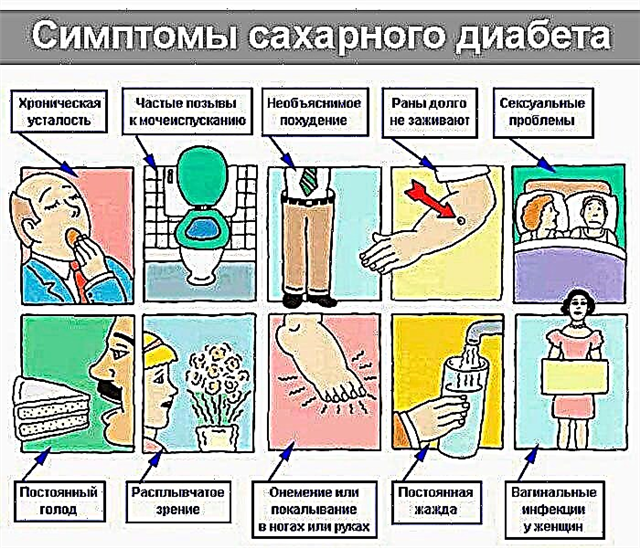
ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ
ਕੇਟੋਨ ਦੇ ਸਰੀਰ ਹੌਲੀ-ਹੌਲੀ ਬਣਦੇ ਹਨ, ਆਮ ਤੌਰ ਤੇ ਪਹਿਲੇ ਸੰਕੇਤਾਂ ਤੋਂ ਲੈ ਕੇ ਪੂਰਵ-ਪ੍ਰੀਤਮਿਕ ਅਵਸਥਾ ਦੀ ਸ਼ੁਰੂਆਤ ਤਕ, ਕਈ ਦਿਨ ਬੀਤ ਜਾਂਦੇ ਹਨ. ਪਰ ਕੇਟੋਆਸੀਡੋਸਿਸ ਨੂੰ ਵਧਾਉਣ ਦੀ ਇਕ ਹੋਰ ਤੇਜ਼ ਪ੍ਰਕਿਰਿਆ ਵੀ ਹੈ. ਹਰ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਲਈ ਚਿੰਤਾਜਨਕ ਲੱਛਣਾਂ ਨੂੰ ਸਮੇਂ ਸਿਰ ਪਛਾਣਣ ਅਤੇ ਲੋੜੀਂਦੇ ਉਪਾਅ ਕਰਨ ਲਈ ਸਮਾਂ ਕੱ toਣ ਲਈ ਉਨ੍ਹਾਂ ਦੀ ਤੰਦਰੁਸਤੀ ਦੀ ਧਿਆਨ ਨਾਲ ਨਿਗਰਾਨੀ ਕਰਨਾ ਮਹੱਤਵਪੂਰਣ ਹੈ.
ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ 'ਤੇ, ਤੁਸੀਂ ਅਜਿਹੇ ਪ੍ਰਗਟਾਵੇ ਵੱਲ ਧਿਆਨ ਦੇ ਸਕਦੇ ਹੋ:
- ਲੇਸਦਾਰ ਝਿੱਲੀ ਅਤੇ ਚਮੜੀ ਦੀ ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ;
- ਅਕਸਰ ਅਤੇ ਭਰਪੂਰ ਪਿਸ਼ਾਬ ਆਉਟਪੁੱਟ;
- ਬੇਮਿਸਾਲ ਪਿਆਸ;
- ਖੁਜਲੀ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ;
- ਤਾਕਤ ਦਾ ਨੁਕਸਾਨ;
- ਅਣਜਾਣ ਭਾਰ ਘਟਾਉਣਾ.
ਇਹ ਲੱਛਣ ਅਕਸਰ ਕਿਸੇ ਦੇ ਧਿਆਨ ਵਿਚ ਨਹੀਂ ਜਾਂਦੇ, ਕਿਉਂਕਿ ਇਹ ਸ਼ੂਗਰ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹਨ.
ਸਰੀਰ ਵਿਚ ਐਸਿਡਿਟੀ ਵਿਚ ਤਬਦੀਲੀ ਅਤੇ ਕੇਟੋਨਸ ਦਾ ਵਾਧਾ ਬਣਨਾ ਵਧੇਰੇ ਮਹੱਤਵਪੂਰਣ ਲੱਛਣਾਂ ਨਾਲ ਆਪਣੇ ਆਪ ਪ੍ਰਗਟ ਹੋਣਾ ਸ਼ੁਰੂ ਕਰਦਾ ਹੈ:

- ਮਤਲੀ ਦੇ ਹਮਲੇ ਹੁੰਦੇ ਹਨ, ਉਲਟੀਆਂ ਵਿੱਚ ਬਦਲਦੇ ਹਨ;
- ਸਾਹ ਉੱਚੀ ਆਵਾਜ਼ ਵਿਚ ਅਤੇ ਡੂੰਘਾ ਹੋ ਜਾਂਦਾ ਹੈ;
- ਮੂੰਹ ਵਿੱਚ ਇੱਕ ਆੱਫਟੈਸਟੇਟ ਅਤੇ ਐਸੀਟੋਨ ਦੀ ਸੁਗੰਧ ਹੈ.
ਭਵਿੱਖ ਵਿੱਚ, ਸਥਿਤੀ ਬਦਤਰ ਹੁੰਦੀ ਹੈ:
- ਮਾਈਗਰੇਨ ਦੇ ਹਮਲੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ;
- ਵਧ ਰਹੀ ਨੀਂਦ ਅਤੇ ਸੁਸਤ ਅਵਸਥਾ;
- ਭਾਰ ਘਟਾਉਣਾ ਜਾਰੀ;
- ਪੇਟ ਅਤੇ ਗਲੇ ਵਿਚ ਦਰਦ ਹੁੰਦਾ ਹੈ.
ਡੀਹਾਈਡਰੇਸ਼ਨ ਅਤੇ ਪਾਚਕ ਅੰਗਾਂ 'ਤੇ ਕੇਟੋਨ ਸਰੀਰ ਦੇ ਜਲਣ ਪ੍ਰਭਾਵ ਕਾਰਨ ਦਰਦ ਸਿੰਡਰੋਮ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ. ਤੀਬਰ ਦਰਦ, ਪੈਰੀਟੋਨਿਅਮ ਅਤੇ ਕਬਜ਼ ਦੀ ਪਿਛਲੀ ਕੰਧ ਦਾ ਵਧਿਆ ਤਣਾਅ ਇੱਕ ਨਿਦਾਨ ਦੀ ਗਲਤੀ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ ਅਤੇ ਇੱਕ ਛੂਤਕਾਰੀ ਜਾਂ ਸੋਜਸ਼ ਬਿਮਾਰੀ ਦੇ ਸ਼ੱਕ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ.
ਇਸ ਦੌਰਾਨ, ਇਕ ਅਚਾਨਕ ਸਥਿਤੀ ਦੇ ਲੱਛਣ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ:
- ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ;
- ਖੁਸ਼ਕ ਲੇਸਦਾਰ ਝਿੱਲੀ ਅਤੇ ਚਮੜੀ;
- ਚਮੜੀ ਫ਼ਿੱਕੇ ਅਤੇ ਠੰਡੇ ਹੋ ਜਾਂਦੀ ਹੈ;
- ਮੱਥੇ, ਚੀਕ ਦੀ ਹੱਡੀ ਅਤੇ ਠੋਡੀ ਦੀ ਲਾਲੀ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ;
- ਮਾਸਪੇਸ਼ੀ ਅਤੇ ਚਮੜੀ ਦੀ ਧੁਨ ਕਮਜ਼ੋਰ;
- ਦਬਾਅ ਤੇਜ਼ੀ ਨਾਲ ਘਟਦਾ ਹੈ;
- ਸਾਹ ਉੱਚੀ ਆਵਾਜ਼ ਵਿਚ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਸ ਦੇ ਨਾਲ ਐਸੀਟੋਨ ਦੀ ਸੁਗੰਧ ਆਉਂਦੀ ਹੈ;
- ਚੇਤਨਾ ਬੱਦਲਵਾਈ ਹੋ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਇੱਕ ਵਿਅਕਤੀ ਕੌਮਾ ਵਿੱਚ ਫਸ ਜਾਂਦਾ ਹੈ.
ਸ਼ੂਗਰ ਦਾ ਨਿਦਾਨ
 ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਨਾਲ, ਗਲੂਕੋਜ਼ ਗੁਣਾਂਕ 28 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਪਹੁੰਚ ਸਕਦਾ ਹੈ. ਇਹ ਇੱਕ ਖੂਨ ਦੇ ਟੈਸਟ ਦੇ ਨਤੀਜਿਆਂ ਦੁਆਰਾ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਪਹਿਲਾ ਲਾਜ਼ਮੀ ਅਧਿਐਨ, ਜੋ ਮਰੀਜ਼ ਨੂੰ ਇੰਟੈਨਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਵਿੱਚ ਰੱਖੇ ਜਾਣ ਤੋਂ ਬਾਅਦ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਜੇ ਗੁਰਦੇ ਦਾ ਐਕਸਟਰਿ functionਟਰੀ ਫੰਕਸ਼ਨ ਥੋੜ੍ਹਾ ਕਮਜ਼ੋਰ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਖੰਡ ਦਾ ਪੱਧਰ ਘੱਟ ਹੋ ਸਕਦਾ ਹੈ.
ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਨਾਲ, ਗਲੂਕੋਜ਼ ਗੁਣਾਂਕ 28 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਪਹੁੰਚ ਸਕਦਾ ਹੈ. ਇਹ ਇੱਕ ਖੂਨ ਦੇ ਟੈਸਟ ਦੇ ਨਤੀਜਿਆਂ ਦੁਆਰਾ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਪਹਿਲਾ ਲਾਜ਼ਮੀ ਅਧਿਐਨ, ਜੋ ਮਰੀਜ਼ ਨੂੰ ਇੰਟੈਨਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਵਿੱਚ ਰੱਖੇ ਜਾਣ ਤੋਂ ਬਾਅਦ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਜੇ ਗੁਰਦੇ ਦਾ ਐਕਸਟਰਿ functionਟਰੀ ਫੰਕਸ਼ਨ ਥੋੜ੍ਹਾ ਕਮਜ਼ੋਰ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਖੰਡ ਦਾ ਪੱਧਰ ਘੱਟ ਹੋ ਸਕਦਾ ਹੈ.
ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਵਿਕਾਸ ਦਾ ਨਿਰਧਾਰਕ ਸੰਕੇਤਕ ਖੂਨ ਦੇ ਸੀਰਮ ਵਿਚ ਕੇਟੋਨਸ ਦੀ ਮੌਜੂਦਗੀ ਹੋਵੇਗਾ, ਜੋ ਕਿ ਆਮ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਨਾਲ ਨਹੀਂ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ. ਪਿਸ਼ਾਬ ਵਿਚ ਕੀਟੋਨ ਲਾਸ਼ਾਂ ਦੀ ਮੌਜੂਦਗੀ ਵੀ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰੇਗੀ.
ਬਾਇਓਕੈਮੀਕਲ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਦੁਆਰਾ, ਇਲੈਕਟ੍ਰੋਲਾਈਟਸ ਦੀ ਬਣਤਰ ਵਿੱਚ ਹੋਏ ਨੁਕਸਾਨ ਅਤੇ ਬਾਈਕਾਰਬੋਨੇਟ ਅਤੇ ਐਸਿਡਿਟੀ ਵਿੱਚ ਕਮੀ ਦੀ ਡਿਗਰੀ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੰਭਵ ਹੈ.
ਖੂਨ ਦੇ ਲੇਸ ਦੀ ਡਿਗਰੀ ਵੀ ਮਹੱਤਵਪੂਰਨ ਹੈ. ਸੰਘਣਾ ਲਹੂ ਦਿਲ ਦੀ ਮਾਸਪੇਸ਼ੀ ਦੇ ਕੰਮਕਾਜ ਨੂੰ ਰੋਕਦਾ ਹੈ, ਜਿਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਮਾਇਓਕਾਰਡੀਅਮ ਅਤੇ ਦਿਮਾਗ ਦੀ ਆਕਸੀਜਨ ਭੁੱਖਮਰੀ ਹੁੰਦੀ ਹੈ. ਮਹੱਤਵਪੂਰਣ ਅੰਗਾਂ ਨੂੰ ਇਸ ਤਰ੍ਹਾਂ ਦਾ ਗੰਭੀਰ ਨੁਕਸਾਨ ਪ੍ਰੀ-ਕੋਮਾ ਜਾਂ ਕੋਮਾ ਤੋਂ ਬਾਅਦ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਵੱਲ ਲੈ ਜਾਂਦਾ ਹੈ.
 ਇਕ ਹੋਰ ਖੂਨ ਦੀ ਗਿਣਤੀ ਜੋ ਕਿ ਕਰੀਏਟਾਈਨ ਅਤੇ ਯੂਰੀਆ ਵੱਲ ਧਿਆਨ ਦੇਵੇਗੀ. ਉੱਚ ਪੱਧਰੀ ਸੰਕੇਤਕ ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ ਨੂੰ ਸੰਕੇਤ ਕਰਦੇ ਹਨ, ਨਤੀਜੇ ਵਜੋਂ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਤੀਬਰਤਾ ਘੱਟ ਜਾਂਦੀ ਹੈ.
ਇਕ ਹੋਰ ਖੂਨ ਦੀ ਗਿਣਤੀ ਜੋ ਕਿ ਕਰੀਏਟਾਈਨ ਅਤੇ ਯੂਰੀਆ ਵੱਲ ਧਿਆਨ ਦੇਵੇਗੀ. ਉੱਚ ਪੱਧਰੀ ਸੰਕੇਤਕ ਗੰਭੀਰ ਡੀਹਾਈਡਰੇਸ਼ਨ ਨੂੰ ਸੰਕੇਤ ਕਰਦੇ ਹਨ, ਨਤੀਜੇ ਵਜੋਂ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਤੀਬਰਤਾ ਘੱਟ ਜਾਂਦੀ ਹੈ.
ਖੂਨ ਵਿਚ ਚਿੱਟੇ ਲਹੂ ਦੇ ਸੈੱਲਾਂ ਦੀ ਗਾੜ੍ਹਾਪਣ ਵਿਚ ਵਾਧਾ ਸਰੀਰ ਦੇ ਤਣਾਅ ਦੀ ਸਥਿਤੀ ਦੁਆਰਾ ਕੇਟੋਆਸੀਡੋਸਿਸ ਜਾਂ ਇਕੋ ਸਮੇਂ ਦੀ ਛੂਤ ਵਾਲੀ ਬਿਮਾਰੀ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਦੱਸਿਆ ਗਿਆ ਹੈ.
ਮਰੀਜ਼ ਦਾ ਤਾਪਮਾਨ ਆਮ ਤੌਰ 'ਤੇ ਆਮ ਜਾਂ ਥੋੜ੍ਹਾ ਘੱਟ ਨਹੀਂ ਹੁੰਦਾ, ਜੋ ਕਿ ਘੱਟ ਦਬਾਅ ਅਤੇ ਐਸੀਡਿਟੀ ਵਿੱਚ ਤਬਦੀਲੀ ਕਾਰਨ ਹੁੰਦਾ ਹੈ.
ਹਾਈਪਰਸੋਲਰ ਸਿੰਡਰੋਮ ਅਤੇ ਕੀਟੋਆਸੀਡੋਸਿਸ ਦੀ ਵਿਭਿੰਨ ਨਿਦਾਨ ਟੇਬਲ ਦੀ ਵਰਤੋਂ ਨਾਲ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ:
| ਸੰਕੇਤਕ | ਸ਼ੂਗਰ ਕੇਟੋਆਸੀਡੋਸਿਸ | ਹਾਈਪਰਸੋਲਰ ਸਿੰਡਰੋਮ | ||
|---|---|---|---|---|
| ਹਲਕਾ ਭਾਰ | ਦਰਮਿਆਨੇ | ਭਾਰੀ | ||
| ਬਲੱਡ ਸ਼ੂਗਰ, ਐਮ ਐਮੋਲ / ਐਲ | 13 ਤੋਂ ਵੱਧ | 13 ਤੋਂ ਵੱਧ | 13 ਤੋਂ ਵੱਧ | 31-60 |
| ਬਾਈਕਾਰਬੋਨੇਟ, ਮੇਕ / ਐੱਲ | 16-18 | 10-16 | 10 ਤੋਂ ਘੱਟ | 15 ਤੋਂ ਵੱਧ |
| ਖੂਨ ਦਾ pH | 7,26-7,3 | 7-7,25 | 7 ਤੋਂ ਘੱਟ | 7.3 ਤੋਂ ਵੱਧ |
| ਖੂਨ ਦੇ ਕੀਟੋਨਸ | + | ++ | +++ | ਥੋੜ੍ਹਾ ਜਿਹਾ ਵਾਧਾ ਹੋਇਆ ਜਾਂ ਆਮ |
| ਪਿਸ਼ਾਬ ਵਿਚ ਕੇਟੋਨਸ | + | ++ | +++ | ਬਹੁਤ ਘੱਟ ਜਾਂ ਕੋਈ ਨਹੀਂ |
| ਐਨੀਓਨਿਕ ਅੰਤਰ | 10 ਤੋਂ ਵੱਧ | 12 ਤੋਂ ਵੱਧ | 12 ਤੋਂ ਵੱਧ | 12 ਤੋਂ ਘੱਟ |
| ਕਮਜ਼ੋਰ ਚੇਤਨਾ | ਨਹੀਂ | ਨਹੀਂ ਜਾਂ ਸੁਸਤੀ | ਕੋਮਾ ਜਾਂ ਮੂਰਖਤਾ | ਕੋਮਾ ਜਾਂ ਮੂਰਖਤਾ |
ਇਲਾਜ ਦਾ ਤਰੀਕਾ
 ਸ਼ੂਗਰ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਨੂੰ ਇਕ ਖਤਰਨਾਕ ਪੇਚੀਦਗੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ. ਜਦੋਂ ਸ਼ੂਗਰ ਦਾ ਮਰੀਜ਼ ਅਚਾਨਕ ਵਿਗੜ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਉਸਨੂੰ ਐਮਰਜੈਂਸੀ ਦੇਖਭਾਲ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਪੈਥੋਲੋਜੀ ਨੂੰ ਸਮੇਂ ਸਿਰ ਰਾਹਤ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਇਕ ਗੰਭੀਰ ਕੇਟੋਆਸੀਡੋਟਿਕ ਕੋਮਾ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ ਅਤੇ ਨਤੀਜੇ ਵਜੋਂ, ਦਿਮਾਗ ਨੂੰ ਨੁਕਸਾਨ ਅਤੇ ਮੌਤ ਹੋ ਸਕਦੀ ਹੈ.
ਸ਼ੂਗਰ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਨੂੰ ਇਕ ਖਤਰਨਾਕ ਪੇਚੀਦਗੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ. ਜਦੋਂ ਸ਼ੂਗਰ ਦਾ ਮਰੀਜ਼ ਅਚਾਨਕ ਵਿਗੜ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਉਸਨੂੰ ਐਮਰਜੈਂਸੀ ਦੇਖਭਾਲ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਪੈਥੋਲੋਜੀ ਨੂੰ ਸਮੇਂ ਸਿਰ ਰਾਹਤ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਇਕ ਗੰਭੀਰ ਕੇਟੋਆਸੀਡੋਟਿਕ ਕੋਮਾ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ ਅਤੇ ਨਤੀਜੇ ਵਜੋਂ, ਦਿਮਾਗ ਨੂੰ ਨੁਕਸਾਨ ਅਤੇ ਮੌਤ ਹੋ ਸਕਦੀ ਹੈ.
ਮੁ aidਲੀ ਸਹਾਇਤਾ ਲਈ, ਤੁਹਾਨੂੰ ਸਹੀ ਕਿਰਿਆਵਾਂ ਲਈ ਐਲਗੋਰਿਦਮ ਨੂੰ ਯਾਦ ਰੱਖਣ ਦੀ ਲੋੜ ਹੈ:
- ਪਹਿਲੇ ਲੱਛਣਾਂ ਵੱਲ ਧਿਆਨ ਦੇਣਾ, ਬਿਨਾਂ ਦੇਰੀ ਕੀਤੇ, ਇਕ ਐਂਬੂਲੈਂਸ ਬੁਲਾਉਣ ਅਤੇ ਡਿਸਪੈਚਰ ਨੂੰ ਇਹ ਦੱਸਣਾ ਜ਼ਰੂਰੀ ਹੈ ਕਿ ਮਰੀਜ਼ ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਹੈ ਅਤੇ ਉਸ ਨੂੰ ਐਸੀਟੋਨ ਦੀ ਮਹਿਕ ਹੈ. ਇਹ ਪਹੁੰਚੀ ਮੈਡੀਕਲ ਟੀਮ ਨੂੰ ਗਲਤੀ ਨਾ ਕਰਨ ਅਤੇ ਮਰੀਜ਼ ਨੂੰ ਗਲੂਕੋਜ਼ ਦੇ ਟੀਕੇ ਲਗਾਉਣ ਦੀ ਆਗਿਆ ਦੇਵੇਗਾ. ਅਜਿਹੀ ਇਕ ਮਿਆਰੀ ਕਾਰਵਾਈ ਗੰਭੀਰ ਨਤੀਜੇ ਭੁਗਤਦੀ ਹੈ.
- ਪੀੜਤ ਵਿਅਕਤੀ ਨੂੰ ਉਸ ਵੱਲ ਮੋੜੋ ਅਤੇ ਉਸ ਨੂੰ ਤਾਜ਼ੀ ਹਵਾ ਦੀ ਆਮਦ ਪ੍ਰਦਾਨ ਕਰੋ.
- ਜੇ ਸੰਭਵ ਹੋਵੇ ਤਾਂ ਨਬਜ਼, ਦਬਾਅ ਅਤੇ ਦਿਲ ਦੀ ਗਤੀ ਦੀ ਜਾਂਚ ਕਰੋ.
- ਕਿਸੇ ਵਿਅਕਤੀ ਨੂੰ 5 ਯੂਨਿਟ ਦੀ ਇੱਕ ਖੁਰਾਕ 'ਤੇ ਛੋਟਾ ਇਨਸੁਲਿਨ ਦਾ ਛੂਤ ਦਾ ਟੀਕਾ ਦਿਓ ਅਤੇ ਡਾਕਟਰ ਦੇ ਆਉਣ ਤਕ ਪੀੜਤ ਦੇ ਕੋਲ ਮੌਜੂਦ ਰਹੋ.
ਡਾਇਬਟੀਜ਼ ਦੀ ਸਿਹਤ ਅਤੇ ਜੀਵਨ ਹਮਲੇ ਦੌਰਾਨ ਸਾਫ਼ ਅਤੇ ਸ਼ਾਂਤ ਕਿਰਿਆਵਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ.
ਪਹੁੰਚਣ ਵਾਲੇ ਡਾਕਟਰ ਮਰੀਜ਼ ਨੂੰ ਇਕ ਇੰਟਰਾਮਸਕੂਲਰ ਇਨਸੁਲਿਨ ਟੀਕਾ ਦੇਣਗੇ, ਡੀਹਾਈਡਰੇਸ਼ਨ ਨੂੰ ਰੋਕਣ ਲਈ ਖਾਰੇ ਨਾਲ ਇਕ ਡਰਾਪਰ ਲਗਾਉਣਗੇ ਅਤੇ ਤੀਬਰ ਦੇਖਭਾਲ ਵਿਚ ਤਬਦੀਲ ਕਰ ਦਿੱਤਾ ਜਾਵੇਗਾ.
ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਮਾਮਲੇ ਵਿਚ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਇੰਟੈਂਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਜਾਂ ਇੰਟੈਂਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਵਿਚ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ.
ਹਸਪਤਾਲ ਵਿੱਚ ਰਿਕਵਰੀ ਉਪਾਅ ਹੇਠ ਦਿੱਤੇ ਅਨੁਸਾਰ ਹਨ:
- ਟੀਕੇ ਜਾਂ ਫੈਲਣ ਵਾਲੇ ਪ੍ਰਸ਼ਾਸਨ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਲਈ ਮੁਆਵਜ਼ਾ;
- ਅਨੁਕੂਲ ਐਸਿਡਿਟੀ ਦੀ ਬਹਾਲੀ;
- ਇਲੈਕਟ੍ਰੋਲਾਈਟਸ ਦੀ ਘਾਟ ਲਈ ਮੁਆਵਜ਼ਾ;
- ਡੀਹਾਈਡਰੇਸ਼ਨ ਦਾ ਖਾਤਮਾ;
- ਉਲੰਘਣਾ ਦੇ ਪਿਛੋਕੜ ਤੋਂ ਪੈਦਾ ਹੋਈਆਂ ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਰਾਹਤ.
ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨ ਲਈ, ਅਧਿਐਨ ਦਾ ਇੱਕ ਸਮੂਹ ਜ਼ਰੂਰੀ ਤੌਰ ਤੇ ਕੀਤਾ ਜਾਂਦਾ ਹੈ:
- ਪਿਸ਼ਾਬ ਵਿਚ ਐਸੀਟੋਨ ਦੀ ਮੌਜੂਦਗੀ ਨੂੰ ਭਵਿੱਖ ਵਿਚ ਦਿਨ ਵਿਚ ਦੋ ਵਾਰ ਪਹਿਲੇ ਦੋ ਦਿਨਾਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ;
- ਖੰਡ ਦਾ ਟੈਸਟ ਪ੍ਰਤੀ ਘੰਟਾ ਜਦੋਂ ਤਕ 13.5 ਮਿਲੀਮੀਟਰ / ਐਲ ਦਾ ਪੱਧਰ ਸਥਾਪਤ ਨਹੀਂ ਹੁੰਦਾ, ਫਿਰ ਤਿੰਨ ਘੰਟਿਆਂ ਦੇ ਅੰਤਰਾਲਾਂ ਤੇ;
- ਇਲੈਕਟ੍ਰੋਲਾਈਟਸ ਲਈ ਖੂਨ ਦਿਨ ਵਿਚ ਦੋ ਵਾਰ ਲਿਆ ਜਾਂਦਾ ਹੈ;
- ਆਮ ਕਲੀਨਿਕਲ ਜਾਂਚ ਲਈ ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ - ਹਸਪਤਾਲ ਵਿਚ ਦਾਖਲ ਹੋਣ ਸਮੇਂ, ਫਿਰ ਦੋ ਦਿਨਾਂ ਦੇ ਬਰੇਕ ਦੇ ਨਾਲ;
- ਖੂਨ ਦੀ ਐਸਿਡਿਟੀ ਅਤੇ ਹੇਮਾਟੋਕਰੀਟ - ਦਿਨ ਵਿਚ ਦੋ ਵਾਰ;
- ਯੂਰੀਆ, ਫਾਸਫੋਰਸ, ਨਾਈਟ੍ਰੋਜਨ, ਕਲੋਰਾਈਡਾਂ ਦੇ ਅਵਸ਼ੇਸ਼ਾਂ ਦੇ ਅਧਿਐਨ ਲਈ ਖੂਨ;
- ਪਿਸ਼ਾਬ ਦੀ ਪ੍ਰਤੀ ਘੰਟਾ ਨਿਯੰਤਰਿਤ ਮਾਤਰਾ;
- ਨਬਜ਼, ਤਾਪਮਾਨ, ਧਮਣੀਦਾਰ ਅਤੇ ਨਾੜੀ ਦੇ ਦਬਾਅ ਦੇ ਨਿਯਮਤ ਮਾਪ ਲਏ ਜਾਂਦੇ ਹਨ;
- ਦਿਲ ਦੇ ਕਾਰਜਾਂ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਜੇ ਸਮੇਂ ਸਿਰ ਸਹਾਇਤਾ ਪ੍ਰਦਾਨ ਕੀਤੀ ਜਾਂਦੀ ਸੀ ਅਤੇ ਮਰੀਜ਼ ਸੁਚੇਤ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਸਥਿਰਤਾ ਦੇ ਬਾਅਦ ਉਸਨੂੰ ਐਂਡੋਕਰੀਨੋਲੋਜੀਕਲ ਜਾਂ ਇਲਾਜ ਵਿਭਾਗ ਵਿੱਚ ਤਬਦੀਲ ਕਰ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ.
ਕੇਟੋਆਸੀਡੋਸਿਸ ਵਾਲੇ ਮਰੀਜ਼ ਦੀ ਐਮਰਜੈਂਸੀ ਦੇਖਭਾਲ ਲਈ ਵੀਡੀਓ ਸਮੱਗਰੀ:
ਕੇਟੋਆਸੀਡੋਸਿਸ ਲਈ ਡਾਇਬੀਟੀਜ਼ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ
ਯੋਜਨਾਬੱਧ ਇਨਸੁਲਿਨ ਟੀਕਿਆਂ ਦੁਆਰਾ ਪੈਥੋਲੋਜੀ ਦੀ ਮੌਜੂਦਗੀ ਨੂੰ ਰੋਕਣਾ ਸੰਭਵ ਹੈ, ਘੱਟੋ ਘੱਟ 50 ਐਮਸੀਈਡੀ / ਮਿ.ਲੀ. ਦੇ ਹਾਰਮੋਨ ਦੇ ਪੱਧਰ ਨੂੰ ਕਾਇਮ ਰੱਖਣਾ, ਇਹ ਹਰ ਘੰਟੇ (5 ਤੋਂ 10 ਇਕਾਈਆਂ ਤੋਂ) ਥੋੜ੍ਹੇ ਸਮੇਂ ਲਈ ਕਿਰਿਆਸ਼ੀਲ ਦਵਾਈ ਦੀ ਛੋਟੀ ਖੁਰਾਕ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਕੇ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਅਜਿਹੀ ਥੈਰੇਪੀ ਚਰਬੀ ਦੇ ਟੁੱਟਣ ਅਤੇ ਕੇਟੋਨਸ ਦੇ ਗਠਨ ਨੂੰ ਘਟਾ ਸਕਦੀ ਹੈ, ਅਤੇ ਗਲੂਕੋਜ਼ ਦੀ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਵਧਾਉਣ ਦੀ ਆਗਿਆ ਵੀ ਨਹੀਂ ਦਿੰਦੀ.
ਇੱਕ ਹਸਪਤਾਲ ਦੀ ਸੈਟਿੰਗ ਵਿੱਚ, ਇੱਕ ਡਾਇਬੀਟੀਜ਼ ਇੱਕ ਡਰਾਪਰ ਦੁਆਰਾ ਨਿਰੰਤਰ ਨਾੜੀ ਪ੍ਰਸ਼ਾਸਨ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਪ੍ਰਾਪਤ ਕਰਦਾ ਹੈ. ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਵੱਧਣ ਦੀ ਸੰਭਾਵਨਾ ਦੇ ਮਾਮਲੇ ਵਿਚ, ਹਾਰਮੋਨ ਨੂੰ ਮਰੀਜ਼ ਨੂੰ ਹੌਲੀ ਹੌਲੀ ਅਤੇ ਨਿਰਵਿਘਨ 5-9 ਯੂਨਿਟ / ਘੰਟੇ ਵਿਚ ਦਾਖਲ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ.
 ਇਨਸੁਲਿਨ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਇਕਾਗਰਤਾ ਨੂੰ ਰੋਕਣ ਲਈ, ਮਨੁੱਖੀ ਐਲਬਮਿਨ ਨੂੰ ਹਾਰਮੋਨ ਦੇ ਪ੍ਰਤੀ 50 ਯੂਨਿਟ ਪ੍ਰਤੀ 2.5 ਮਿ.ਲੀ. ਦੀ ਖੁਰਾਕ ਤੇ ਡਰਾਪਰ ਨਾਲ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਇਕਾਗਰਤਾ ਨੂੰ ਰੋਕਣ ਲਈ, ਮਨੁੱਖੀ ਐਲਬਮਿਨ ਨੂੰ ਹਾਰਮੋਨ ਦੇ ਪ੍ਰਤੀ 50 ਯੂਨਿਟ ਪ੍ਰਤੀ 2.5 ਮਿ.ਲੀ. ਦੀ ਖੁਰਾਕ ਤੇ ਡਰਾਪਰ ਨਾਲ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ.
ਸਮੇਂ ਸਿਰ ਸਹਾਇਤਾ ਲਈ ਸੰਭਾਵਨਾ ਕਾਫ਼ੀ ਅਨੁਕੂਲ ਹੈ. ਇੱਕ ਹਸਪਤਾਲ ਵਿੱਚ, ਕੇਟੋਆਸੀਡੋਸਿਸ ਰੁਕ ਜਾਂਦਾ ਹੈ ਅਤੇ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਸਥਿਰ ਹੋ ਜਾਂਦੀ ਹੈ. ਮੌਤ ਦਾ ਇਲਾਜ ਸਿਰਫ ਇਲਾਜ ਦੀ ਗੈਰ ਹਾਜ਼ਰੀ ਵਿੱਚ ਜਾਂ ਗਲਤ ਸਮੇਂ ਤੇ ਮੁੜ ਸੁਰੱਿਖਆ ਉਪਾਅ ਅਰੰਭ ਹੋਣ ਤੇ ਹੀ ਸੰਭਵ ਹੈ.
ਦੇਰੀ ਨਾਲ ਇਲਾਜ ਦੇ ਨਾਲ ਗੰਭੀਰ ਨਤੀਜੇ ਭੁਗਤਣ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ:
- ਖੂਨ ਵਿੱਚ ਪੋਟਾਸ਼ੀਅਮ ਜਾਂ ਗਲੂਕੋਜ਼ ਦੀ ਇਕਾਗਰਤਾ ਨੂੰ ਘਟਾਉਣਾ;
- ਫੇਫੜੇ ਵਿਚ ਤਰਲ ਦਾ ਇਕੱਠਾ;
- ਦੌਰਾ;
- ਿ .ੱਡ
- ਦਿਮਾਗ ਨੂੰ ਨੁਕਸਾਨ;
- ਖਿਰਦੇ ਦੀ ਗ੍ਰਿਫਤਾਰੀ.
ਕੁਝ ਸਿਫਾਰਸ਼ਾਂ ਦੀ ਪਾਲਣਾ ਕੇਟੋਆਸੀਡੋਸਿਸ ਪੇਚੀਦਗੀ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਸਹਾਇਤਾ ਕਰੇਗੀ:
- ਨਿਯਮਿਤ ਰੂਪ ਨਾਲ ਸਰੀਰ ਵਿਚ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਨੂੰ ਮਾਪੋ, ਖ਼ਾਸਕਰ ਘਬਰਾਹਟ, ਸਦਮੇ ਅਤੇ ਛੂਤ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਤੋਂ ਬਾਅਦ;
- ਪਿਸ਼ਾਬ ਵਿਚ ਕੇਟੋਨ ਬਾਡੀਜ਼ ਦੇ ਪੱਧਰ ਨੂੰ ਮਾਪਣ ਲਈ ਐਕਸਪ੍ਰੈਸ ਪੱਟੀਆਂ ਦੀ ਵਰਤੋਂ ਕਰਨਾ;
- ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਗਾਉਣ ਦੀ ਤਕਨੀਕ ਵਿਚ ਮੁਹਾਰਤ ਰੱਖੋ ਅਤੇ ਲੋੜੀਂਦੀ ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਕਿਵੇਂ ਕਰਨਾ ਹੈ ਬਾਰੇ ਸਿੱਖੋ;
- ਇਨਸੁਲਿਨ ਟੀਕੇ ਦੇ ਕਾਰਜਕ੍ਰਮ ਦੀ ਪਾਲਣਾ ਕਰੋ;
- ਸਵੈ-ਦਵਾਈ ਨਾ ਕਰੋ ਅਤੇ ਡਾਕਟਰ ਦੀਆਂ ਸਾਰੀਆਂ ਸਿਫਾਰਸ਼ਾਂ ਦੀ ਪਾਲਣਾ ਨਾ ਕਰੋ;
- ਮਾਹਰ ਦੀ ਨਿਯੁਕਤੀ ਤੋਂ ਬਿਨਾਂ ਦਵਾਈਆਂ ਨਾ ਲਓ;
- ਛੂਤ ਵਾਲੀਆਂ ਅਤੇ ਭੜਕਾ; ਬਿਮਾਰੀਆਂ ਅਤੇ ਪਾਚਨ ਸੰਬੰਧੀ ਬਿਮਾਰੀਆਂ ਦਾ ਸਮੇਂ ਸਿਰ ਇਲਾਜ;
- ਇੱਕ ਖੁਰਾਕ ਨਾਲ ਜੁੜੇ;
- ਭੈੜੀਆਂ ਆਦਤਾਂ ਤੋਂ ਗੁਰੇਜ਼ ਕਰੋ;
- ਵਧੇਰੇ ਤਰਲ ਪੀਓ;
- ਅਸਾਧਾਰਣ ਲੱਛਣਾਂ ਵੱਲ ਧਿਆਨ ਦਿਓ ਅਤੇ ਤੁਰੰਤ ਡਾਕਟਰੀ ਸਹਾਇਤਾ ਲਓ.