ਸ਼ੂਗਰ ਰੋਗਨਾਸ਼ਕ ਐਂਜੀਓਪੈਥੀ ਰੋਗਾਂ ਦਾ ਸਮੂਹ ਹੈ ਜੋ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਨੁਕਸਾਨ ਅਤੇ ਸੰਚਾਰਿਤ ਗੇੜ ਨਾਲ ਸੰਬੰਧਿਤ ਹੈ.
ਸ਼ੂਗਰ ਦੀ ਵਿਕਾਸ ਹੌਲੀ ਹੌਲੀ ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਵਿਕਾਸ ਵੱਲ ਜਾਂਦਾ ਹੈ. ਪਹਿਲਾਂ, ਨਾੜੀ ਦੀ ਧੁਨੀ ਘੱਟ ਜਾਂਦੀ ਹੈ, ਉਨ੍ਹਾਂ ਵਿਚਲੇ ਪਾੜੇ ਤੰਗ ਹੋ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਪੌਸ਼ਟਿਕ ਘਾਟ ਹੁੰਦੀ ਹੈ.
ਕਿਸੇ ਦੇਰ ਤੱਕ ਦੇਰ ਤੱਕ ਪਹੁੰਚ ਦਾ ਕਾਰਨ ਕੱਟਣਾ ਅਤੇ ਮੌਤ ਦਾ ਕਾਰਨ ਵੀ ਹੋ ਸਕਦਾ ਹੈ.
ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ ਕੀ ਹੈ?
 ਇਸ ਦੇ ਬਾਅਦ, ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਲੰਬੇ ਸਮੇਂ ਤਕ ਪਾਥੋਜਨਿਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹੁੰਦੀ ਹੈ ਜੋ ਦਿਮਾਗੀ ਟਿਸ਼ੂ ਅਤੇ ਨਾੜੀ ਦੀਆਂ ਕੰਧਾਂ ਵਿਚ ਵਿਕਸਤ ਹੁੰਦੀਆਂ ਹਨ. ਉਹ ਇਸ ਤੱਥ ਦੁਆਰਾ ਸੁਨਿਸ਼ਚਿਤ ਹਨ ਕਿ ਗਲੂਕੋਜ਼ ਟੁੱਟਣ ਵਾਲੇ ਉਤਪਾਦ ਖੂਨ ਦੇ ਪ੍ਰੋਟੀਨ ਅਤੇ ਸਰੀਰ ਦੇ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਦਾਖਲ ਹੋਣਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ. ਇਹ ਸਿਰਫ ਐਂਜੀਓਪੈਥੀ ਹੀ ਨਹੀਂ, ਬਲਕਿ ਐਜੀਓਨੀਓਰੋਪੈਥੀ - ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਅਤੇ ਨਾੜੀਆਂ ਦੋਵਾਂ ਨੂੰ ਨੁਕਸਾਨ ਵੀ ਪਹੁੰਚਾ ਸਕਦਾ ਹੈ.
ਇਸ ਦੇ ਬਾਅਦ, ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਲੰਬੇ ਸਮੇਂ ਤਕ ਪਾਥੋਜਨਿਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹੁੰਦੀ ਹੈ ਜੋ ਦਿਮਾਗੀ ਟਿਸ਼ੂ ਅਤੇ ਨਾੜੀ ਦੀਆਂ ਕੰਧਾਂ ਵਿਚ ਵਿਕਸਤ ਹੁੰਦੀਆਂ ਹਨ. ਉਹ ਇਸ ਤੱਥ ਦੁਆਰਾ ਸੁਨਿਸ਼ਚਿਤ ਹਨ ਕਿ ਗਲੂਕੋਜ਼ ਟੁੱਟਣ ਵਾਲੇ ਉਤਪਾਦ ਖੂਨ ਦੇ ਪ੍ਰੋਟੀਨ ਅਤੇ ਸਰੀਰ ਦੇ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਦਾਖਲ ਹੋਣਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ. ਇਹ ਸਿਰਫ ਐਂਜੀਓਪੈਥੀ ਹੀ ਨਹੀਂ, ਬਲਕਿ ਐਜੀਓਨੀਓਰੋਪੈਥੀ - ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਅਤੇ ਨਾੜੀਆਂ ਦੋਵਾਂ ਨੂੰ ਨੁਕਸਾਨ ਵੀ ਪਹੁੰਚਾ ਸਕਦਾ ਹੈ.
ਤਾਂ ਫਿਰ ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ ਕੀ ਹੈ? ਇਹ ਇਕ ਰੋਗ ਵਿਗਿਆਨ ਹੈ ਜਿਸ ਵਿਚ ਕੰਮਾ ਦੀਆਂ ਕੰਧਾਂ ਦੇ ਪਾੜੇ ਤੰਗ ਜਾਂ ਪੂਰੀ ਤਰ੍ਹਾਂ ਭਰੇ ਹੋਏ ਹਨ. ਨਤੀਜੇ ਵਜੋਂ, ਉਨ੍ਹਾਂ ਵਿਚ ਖੂਨ ਦਾ ਗੇੜ ਪਰੇਸ਼ਾਨ ਹੁੰਦਾ ਹੈ. ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨਾਲ ਸੰਬੰਧਿਤ ਪੈਥੋਲੋਜੀਕਲ ਪ੍ਰਕਿਰਿਆਵਾਂ ਬਹੁਤ ਸਾਰੇ ਅੰਗਾਂ ਵਿਚ ਵਿਕਸਤ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਇਸ ਲਈ ਡਾਇਬਟਿਕ ਐਨਜੀਓਪੈਥੀ ਦੀਆਂ ਲੱਤਾਂ, ਰੇਟਿਨਾ, ਗੁਰਦੇ, ਦਿਮਾਗ ਅਤੇ ਦਿਲ ਵਿਚ ਹੋ ਸਕਦੀਆਂ ਹਨ. ਇਸ ਬਿਮਾਰੀ ਦੇ ਫੋਟੋ ਸੰਕੇਤ ਇੰਟਰਨੈਟ ਤੇ ਵੇਖੇ ਜਾ ਸਕਦੇ ਹਨ.
ਨਾੜੀ ਦੇ ਜਖਮ ਦੇ ਅਧਾਰ ਤੇ, ਬਿਮਾਰੀ ਨੂੰ ਕਈ ਕਿਸਮਾਂ ਵਿਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ:
- ਛੋਟੇ ਭਾਂਡਿਆਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਨ ਵਾਲੇ ਮਾਈਕ੍ਰੋਐਨਜੀਓਪੈਥੀ.
- ਮੈਕਰੋਨਜਿਓਪੈਥੀ ਵੱਡੇ ਜਹਾਜ਼ਾਂ ਨਾਲ ਜੁੜੀ ਇਕ ਰੋਗ ਵਿਗਿਆਨ ਹੈ.
- ਸੰਯੁਕਤ ਐਂਜੀਓਪੈਥੀ - ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਛੋਟੇ ਅਤੇ ਵੱਡੇ ਦੋਵਾਂ toਾਂਚਿਆਂ ਨੂੰ ਨੁਕਸਾਨ.
ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਪੈਥੋਲੋਜੀ ਦੇ ਵਿਕਾਸ ਲਈ ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਨੂੰ ਸ਼ੂਗਰ ਦੇ "ਤਜਰਬੇ", ਗਲਾਈਸੀਮੀਆ ਦਾ ਪੱਧਰ, ਉਮਰ, ਸਹਿਮ ਦੀਆਂ ਬਿਮਾਰੀਆਂ, ਮੋਟਾਪਾ, ਤਮਾਕੂਨੋਸ਼ੀ, ਖੂਨ ਦੇ ਜੰਮਣ ਵਿੱਚ ਵਾਧਾ, ਹਾਈਪਰਟੈਨਸ਼ਨ ਅਤੇ ਨਿਰੰਤਰ ਪੈਰ ਵਰਗਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਹਰ ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਆਪਣੇ ਆਪ ਨੂੰ ਵਿਸ਼ੇਸ਼ ਲੱਛਣਾਂ ਨਾਲ ਪ੍ਰਗਟ ਕਰਦੀ ਹੈ, ਜਿਸ ਬਾਰੇ ਹਰ ਸ਼ੂਗਰ ਨੂੰ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ
 ਡਾਇਬੀਟੀਜ਼ ਮਲੇਟਸ ਵਿਚ ਐਂਜੀਓਪੈਥੀ ਦੀ ਤਰੱਕੀ ਪੇਸ਼ਾਬ ਵਿਚ ਅਸਫਲਤਾ ਦੇ ਵਿਕਾਸ ਵੱਲ ਅਗਵਾਈ ਕਰਦੀ ਹੈ. ਇਸ ਅੰਗ ਵਿਚ ਬਹੁਤ ਸਾਰੇ ਨੇਫ੍ਰੋਨ ਹੁੰਦੇ ਹਨ ਜੋ ਖੂਨ ਨੂੰ ਫਿਲਟਰ ਕਰਨ ਲਈ ਤਿਆਰ ਕੀਤੇ ਗਏ ਹਨ. ਨੇਫ੍ਰੋਨਸ ਇਕ ਕੈਪਸੂਲ, ਟਿulesਬਿulesਲਜ਼ ਅਤੇ ਗਲੋਮਰੂਲਸ ਵਰਗੇ ਤੱਤ ਨਾਲ ਬਣੇ ਹੁੰਦੇ ਹਨ. ਜਦੋਂ ਗਲੋਮੇਰੂਲੀ ਵਿਚ ਕੇਸ਼ਿਕਾਵਾਂ ਦੀਆਂ ਕੰਧਾਂ ਤੰਗ ਹੋ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਪੇਅਰ ਕੀਤੇ ਅੰਗ ਦਾ ਆਮ ਕੰਮਕਾਜ ਬੰਦ ਹੋ ਜਾਂਦਾ ਹੈ.
ਡਾਇਬੀਟੀਜ਼ ਮਲੇਟਸ ਵਿਚ ਐਂਜੀਓਪੈਥੀ ਦੀ ਤਰੱਕੀ ਪੇਸ਼ਾਬ ਵਿਚ ਅਸਫਲਤਾ ਦੇ ਵਿਕਾਸ ਵੱਲ ਅਗਵਾਈ ਕਰਦੀ ਹੈ. ਇਸ ਅੰਗ ਵਿਚ ਬਹੁਤ ਸਾਰੇ ਨੇਫ੍ਰੋਨ ਹੁੰਦੇ ਹਨ ਜੋ ਖੂਨ ਨੂੰ ਫਿਲਟਰ ਕਰਨ ਲਈ ਤਿਆਰ ਕੀਤੇ ਗਏ ਹਨ. ਨੇਫ੍ਰੋਨਸ ਇਕ ਕੈਪਸੂਲ, ਟਿulesਬਿulesਲਜ਼ ਅਤੇ ਗਲੋਮਰੂਲਸ ਵਰਗੇ ਤੱਤ ਨਾਲ ਬਣੇ ਹੁੰਦੇ ਹਨ. ਜਦੋਂ ਗਲੋਮੇਰੂਲੀ ਵਿਚ ਕੇਸ਼ਿਕਾਵਾਂ ਦੀਆਂ ਕੰਧਾਂ ਤੰਗ ਹੋ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਪੇਅਰ ਕੀਤੇ ਅੰਗ ਦਾ ਆਮ ਕੰਮਕਾਜ ਬੰਦ ਹੋ ਜਾਂਦਾ ਹੈ.
ਲੰਬੇ ਸਮੇਂ ਲਈ, ਬਿਮਾਰੀ ਲਗਭਗ ਲੱਛਣ ਵਾਲੀ ਹੋ ਸਕਦੀ ਹੈ. ਇਸ ਦੇ ਲੱਛਣ ਸ਼ੂਗਰ ਦੀ ਤਰ੍ਹਾਂ ਹੀ ਹਨ: ਸੁੱਕੇ ਮੂੰਹ, ਅਣਜਾਣ ਪਿਆਸ ਅਤੇ ਅਕਸਰ ਪਿਸ਼ਾਬ. ਸ਼ੂਗਰ ਦੀ ਨੈਫਰੋਪੈਥੀ ਦੀ ਤਰੱਕੀ ਸੋਜਸ਼, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਅਤੇ ਨਸ਼ਾ ਵਧਾਉਣ ਦੀ ਅਗਵਾਈ ਕਰਦੀ ਹੈ, ਜੋ ਸੁਸਤੀ ਅਤੇ ਚਿੜਚਿੜੇਪਨ ਦੁਆਰਾ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ.
ਅਣਅਧਿਕਾਰਤ ਇਲਾਜ ਹੋਰ ਵੀ ਗੰਭੀਰ ਸਿੱਟੇ ਪੈਦਾ ਕਰ ਸਕਦਾ ਹੈ. ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਪੇਸ਼ਾਬ ਦੀ ਅਸਫਲਤਾ ਦੇ ਨਾਲ, ਸਰੀਰ ਵਿਚ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥ ਇਕੱਠੇ ਹੋਣਾ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦੇ ਹਨ, ਜਿਨ੍ਹਾਂ ਵਿਚੋਂ ਇਕ ਅਮੋਨੀਆ ਹੈ. ਇਹ ਆਸਾਨੀ ਨਾਲ ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ ਵਿਚ ਦਾਖਲ ਹੋ ਜਾਂਦਾ ਹੈ, ਇਸ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦਾ ਹੈ. ਹਾਈ ਅਮੋਨੀਆ ਜਾਂ ਹਾਈਪਰਰਾਮੋਨਮੀਆ ਦੇ ਮੁੱਖ ਲੱਛਣ ਉਲਟੀਆਂ, ਸੁਸਤੀ, ਚੱਕਰ ਆਉਣੇ ਅਤੇ ਦੌਰੇ ਪੈਣਾ ਹੈ.
ਇਹ ਨੋਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਨਸ਼ਾ ਦੀ ਤੀਬਰਤਾ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ ਕਿ ਗੁਰਦੇ ਦੇ ਕੰਮਕਾਜ ਵਿਚ ਕਿੰਨਾ ਵਿਗਾੜ ਹੁੰਦਾ ਹੈ.
ਸ਼ੂਗਰ ਰੇਟਿਨੋਪੈਥੀ ਦੇ ਚਿੰਨ੍ਹ
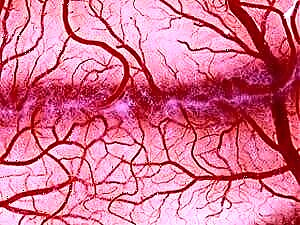
 ਆਈਬੌਟਲ ਦੀ ਰੈਟਿਨਾ ਕੋਲ ਕੇਸ਼ਿਕਾਵਾਂ ਦਾ ਆਪਣਾ ਨੈਟਵਰਕ ਹੈ. ਸ਼ੂਗਰ ਦੀ ਵੱਧਦੀ ਹੋਈ ਰੋਗ ਦੇ ਨਾਲ, ਇਹ ਉਹ ਹੈ ਜੋ ਸਭ ਤੋਂ ਵੱਧ ਦੁਖੀ ਹੈ. ਧਮਣੀਆਂ, ਨਾੜੀਆਂ, ਕੇਸ਼ਿਕਾਵਾਂ ਅਤੇ ਨਾੜੀਆਂ ਇਸ ਵਿਚੋਂ ਲੰਘਦੀਆਂ ਹਨ. ਜਦੋਂ ਉਨ੍ਹਾਂ ਵਿਚ ਕਲੀਅਰੈਂਸ ਘੱਟ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਖੂਨ ਦਾ ਗੇੜ ਪਰੇਸ਼ਾਨ ਹੋ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਰੈਟੀਨੋਪੈਥੀ ਦੇ ਵਿਕਾਸ ਵੱਲ ਜਾਂਦਾ ਹੈ.
ਆਈਬੌਟਲ ਦੀ ਰੈਟਿਨਾ ਕੋਲ ਕੇਸ਼ਿਕਾਵਾਂ ਦਾ ਆਪਣਾ ਨੈਟਵਰਕ ਹੈ. ਸ਼ੂਗਰ ਦੀ ਵੱਧਦੀ ਹੋਈ ਰੋਗ ਦੇ ਨਾਲ, ਇਹ ਉਹ ਹੈ ਜੋ ਸਭ ਤੋਂ ਵੱਧ ਦੁਖੀ ਹੈ. ਧਮਣੀਆਂ, ਨਾੜੀਆਂ, ਕੇਸ਼ਿਕਾਵਾਂ ਅਤੇ ਨਾੜੀਆਂ ਇਸ ਵਿਚੋਂ ਲੰਘਦੀਆਂ ਹਨ. ਜਦੋਂ ਉਨ੍ਹਾਂ ਵਿਚ ਕਲੀਅਰੈਂਸ ਘੱਟ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਖੂਨ ਦਾ ਗੇੜ ਪਰੇਸ਼ਾਨ ਹੋ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਰੈਟੀਨੋਪੈਥੀ ਦੇ ਵਿਕਾਸ ਵੱਲ ਜਾਂਦਾ ਹੈ.
ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੀ ਜਾਂਚ ਕਰਨ ਵੇਲੇ, ਨੇਤਰ ਅਤੇ ਕਲੀਨਿਕਲ ਲੱਛਣਾਂ ਨੂੰ ਵੱਖਰਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਨੇਤਰ ਦੇ ਲੱਛਣ ਉਹ ਹੁੰਦੇ ਹਨ ਜੋ ਚਸ਼ਮੇ ਦੀ ਜਾਂਚ ਦੌਰਾਨ ਪਾਇਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਮਰੀਜ਼ ਦੁਆਰਾ ਦਰਸਾਏ ਗਏ ਚਿਕਿਤਸਕ ਨੂੰ ਦਰਸਾਏ ਗਏ ਲੱਛਣਾਂ ਨੂੰ ਕਲੀਨਿਕਲ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
ਇਹ ਨੋਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਰੈਟੀਨੋਪੈਥੀ ਦਾ ਵਿਕਾਸ ਲਗਭਗ ਅਸੈਂਪਟੋਮੈਟਿਕ ਹੁੰਦਾ ਹੈ, ਇਸ ਲਈ, ਅਕਸਰ ਇੱਕ ਦੇਰ ਪੜਾਅ 'ਤੇ ਇਸਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ. ਕਿਸੇ ਮਾਹਰ ਨਾਲ ਸੰਪਰਕ ਕਰਨ ਵੇਲੇ ਮਰੀਜ਼ ਦੀਆਂ ਸ਼ਿਕਾਇਤਾਂ ਵਿੱਚ ਇਹ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਅੱਖਾਂ ਸਾਹਮਣੇ ਪਰਦਾ;
- ਵਿਜ਼ੂਅਲ ਉਪਕਰਣ ਦਾ ਵਿਗਾੜ;
- ਹਨੇਰਾ ਬਿੰਦੀਆਂ ਜਾਂ ਚਮਕਦਾਰ.
ਬਿਮਾਰੀ ਦੀ ਤਰੱਕੀ ਅੱਖਾਂ ਦੇ ਸਾਹਮਣੇ ਤਸਵੀਰ ਦੇ ਆਕਾਰ ਅਤੇ ਸ਼ਕਲ ਨੂੰ ਭਟਕਣਾ ਵੱਲ ਲੈ ਜਾਂਦੀ ਹੈ. ਅਤੇ ਜਦੋਂ ਰੈਟੀਨੋਪੈਥੀ ਵਿਟ੍ਰੀਅਸ ਸਰੀਰ ਵਿਚ ਇਕ ਹੇਮਰੇਜ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਡਾਇਬਟੀਜ਼ ਦੇ ਕਾਲੇ ਧੁੰਦਲੇ ਧੱਬੇ ਹੁੰਦੇ ਹਨ. ਸਭ ਤੋਂ ਭੈੜੇ ਹਾਲਾਤ ਵਿੱਚ, ਪੈਥੋਲੋਜੀ ਅੰਨ੍ਹੇਪਣ ਵੱਲ ਅਗਵਾਈ ਕਰਦੀ ਹੈ.
ਨੇਤਰਹੀਣ ਜਾਂਚ ਦੌਰਾਨ, ਡਾਕਟਰ ਰੇਟਿਨਾ ਦੀਆਂ ਨਾੜੀਆਂ ਅਤੇ ਨਾੜੀਆਂ ਦੀ ਜਾਂਚ ਕਰਦਾ ਹੈ. ਭਾਵੇਂ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਕੋਈ ਸਪੱਸ਼ਟ ਲੱਛਣ ਮਹਿਸੂਸ ਨਹੀਂ ਹੁੰਦਾ, ਰੈਟਿਨੋਪੈਥੀ ਦੇ ਲੱਛਣਾਂ ਦੀ ਪਹਿਲਾਂ ਹੀ ਜਾਂਚ ਕੀਤੀ ਜਾ ਰਹੀ ਹੈ. ਡਾਕਟਰ ਫੰਡਸ, ਅਤੇ ਕਈ ਵਾਰੀ ਮਾਈਕ੍ਰੋਨੇਯੂਰਿਜ਼ਮ ਵਿਚ ਤੰਗ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਦੇਖ ਸਕਦਾ ਹੈ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਵੱਡੀ ਨਾੜੀਆਂ ਵਿਚ ਸੋਜਸ਼ ਅਤੇ ਤਰਲ ਪਦਾਰਥ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ.
ਹੇਠਲੇ ਕੱਦ ਦਾ ਪਿਆਰ
 ਸ਼ੂਗਰ ਵਿੱਚ ਘੱਟ ਪਾਚਕ ਐਂਜੀਓਪੈਥੀ ਦੀ ਸ਼ੁਰੂਆਤ ਦੀ ਸਹੀ ਪਛਾਣ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਇਹ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਕਿਹੜੇ ਲੱਛਣ ਅਨੁਭਵ ਹੋ ਸਕਦੇ ਹਨ. ਆਖਰਕਾਰ, ਅਚਾਨਕ ਜਾਂ ਪ੍ਰਭਾਵਹੀਣ ਥੈਰੇਪੀ ਅਟੱਲ ਨਤੀਜਿਆਂ ਵੱਲ ਲੈ ਜਾਂਦੀ ਹੈ.
ਸ਼ੂਗਰ ਵਿੱਚ ਘੱਟ ਪਾਚਕ ਐਂਜੀਓਪੈਥੀ ਦੀ ਸ਼ੁਰੂਆਤ ਦੀ ਸਹੀ ਪਛਾਣ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਇਹ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਕਿਹੜੇ ਲੱਛਣ ਅਨੁਭਵ ਹੋ ਸਕਦੇ ਹਨ. ਆਖਰਕਾਰ, ਅਚਾਨਕ ਜਾਂ ਪ੍ਰਭਾਵਹੀਣ ਥੈਰੇਪੀ ਅਟੱਲ ਨਤੀਜਿਆਂ ਵੱਲ ਲੈ ਜਾਂਦੀ ਹੈ.
ਹੇਠਲੀਆਂ ਹੱਡੀਆਂ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਤੰਗ ਹੋਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਈਸੈਕਮੀਆ ਵਿਕਸਿਤ ਹੁੰਦਾ ਹੈ, ਭਾਵ, ਆਕਸੀਜਨ ਅਤੇ ਖੂਨ ਦੀ ਸਪਲਾਈ ਦੀ ਘਾਟ, ਜਿਸ ਨਾਲ ਲੱਤ ਦੇ ਕਾਰਜ ਕਮਜ਼ੋਰ ਹੋ ਜਾਂਦੇ ਹਨ. ਚਮੜੀ ਵਿਚ ਭਿਆਨਕ ਤਬਦੀਲੀਆਂ ਅਤੇ ਇੱਥੋਂ ਤਕ ਕਿ ਨੈਕਰੋਸਿਸ ਜਾਂ ਗੈਂਗਰੇਨ ਵੀ ਹੁੰਦੇ ਹਨ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਤ ਪੈਰ, ਕਿਉਂਕਿ ਉਹ ਸਭ ਤੋਂ ਦੂਰ ਦੀ ਜਗ੍ਹਾ ਹਨ.
ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਲੱਛਣ ਉਹਨਾਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੁਆਰਾ ਹੁੰਦੇ ਹਨ ਜੋ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਅਤੇ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੋਵੇਂ ਨਾਲ ਹੁੰਦੀਆਂ ਹਨ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਡਾਕਟਰ ਹੋਰ ਕਾਰਕਾਂ ਦੀ ਪਛਾਣ ਕਰਦੇ ਹਨ ਜੋ ਲੱਤਾਂ ਅਤੇ ਪੈਰਾਂ ਦੀ ਰੋਗ ਸੰਬੰਧੀ ਪ੍ਰਕਿਰਿਆ ਦੀ ਦਿੱਖ ਨੂੰ ਭੜਕਾਉਂਦੇ ਹਨ. ਇਨ੍ਹਾਂ ਵਿੱਚ ਤਮਾਕੂਨੋਸ਼ੀ, ਇਕ ਜੈਨੇਟਿਕ ਪ੍ਰਵਿਰਤੀ ਅਤੇ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥਾਂ ਨਾਲ ਖਤਰਨਾਕ ਕੰਮ ਸ਼ਾਮਲ ਹਨ.
ਹੇਠਲੇ ਕੱਦ ਦੀ ਸ਼ੂਗਰ ਦੀ ਐਂਜੀਓਪੈਥੀ ਅਕਸਰ ਹੇਠਲੇ ਲੱਛਣਾਂ ਦੁਆਰਾ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ:
- ਲਤ੍ਤਾ ਅਤੇ ਲਤ੍ਤਾ ਸੁੰਨ ਹੋਣਾ.
- ਗੂਸਬੱਪਸ.
- ਪੈਰ ਦੇ ਟ੍ਰੋਫਿਕ ਫੋੜੇ
- ਕੜਵੱਲ ਅਤੇ ਦਰਦ.
- ਚਮੜੀ ਵਿਚ ਤਬਦੀਲੀ.
ਨਾੜੀ ਦੇ ਨੁਕਸਾਨ ਦੀ ਡਿਗਰੀ ਦੇ ਅਧਾਰ ਤੇ, ਹੇਠਲੇ ਕੱਦ ਦੇ ਮੈਕਰੋ- ਅਤੇ ਮਾਈਕਰੋਜੀਓਪੈਥੀ ਹਨ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਉਪਰਲੀਆਂ ਸਿਰੇ ਨੂੰ ਨੁਕਸਾਨ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ.
ਲੱਤਾਂ ਦੇ ਜਹਾਜ਼ਾਂ ਨੂੰ ਥੋੜ੍ਹਾ ਜਿਹਾ ਨੁਕਸਾਨ ਹੋਣ ਦੇ ਨਾਲ, ਮਰੀਜ਼ ਹਲਕੀ ਝਰਨਾਹਟ ਦੀਆਂ ਭਾਵਨਾਵਾਂ ਮਹਿਸੂਸ ਕਰਦਾ ਹੈ. ਕਈ ਵਾਰ ਉਸ ਦੀਆਂ ਲੱਤਾਂ ਜੰਮ ਜਾਂਦੀਆਂ ਹਨ, ਅਤੇ ਛੋਟੇ ਫੋੜੇ ਉਨ੍ਹਾਂ 'ਤੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ. ਮੈਕਰੋਨਜਿਓਪੈਥੀ ਦੀ ਤਰੱਕੀ ਅੰਗਾਂ, ਲੰਗੜੇਪਨ, ਚਮੜੀ ਦਾ ਚਿੜਚਿੜਾਪਣ, ਨਿਰੰਤਰ ਕੜਵੱਲ, ਦਰਦ ਅਤੇ ਬੁਖਾਰ ਦੀ ਸੁੰਨਤਾ ਵੱਲ ਖੜਦੀ ਹੈ.
ਸ਼ੂਗਰ ਦੇ ਪੈਰ ਇੱਕ ਬਹੁਤ ਹੀ ਖਤਰਨਾਕ ਪੇਚੀਦਗੀ ਹੈ ਜੋ ਉਦੋਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਸ਼ੂਗਰ ਦੇ ਹੇਠਲੇ ਅੰਗ ਦੇ ਐਂਜੀਓਪੈਥੀ ਦਾ ਇਲਾਜ ਪ੍ਰਭਾਵਿਤ ਨਹੀਂ ਹੁੰਦਾ ਸੀ. ਇਸ ਜਰਾਸੀਮਿਕ ਪ੍ਰਕਿਰਿਆ ਦੇ ਨਾਲ, ਜੋੜਾਂ ਅਤੇ ਹੱਡੀਆਂ ਦੇ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਕੁਝ ਤਬਦੀਲੀਆਂ ਹੁੰਦੀਆਂ ਹਨ. ਇਸ ਦੇ ਨਤੀਜੇ ਵਿਚੋਂ ਇਕ ਹੈ ਸ਼ੂਗਰ ਦੀ ਆਰਥਰੋਪੈਥੀ, ਜਿਸ ਨਾਲ ਪੈਰਾਂ ਦੀਆਂ ਹੱਡੀਆਂ ਦੇ ਭੰਜਨ ਅਤੇ ਭੰਗ ਹੋ ਜਾਂਦੇ ਹਨ. ਅਜਿਹੀਆਂ ਤਬਦੀਲੀਆਂ ਬਾਅਦ ਵਿੱਚ ਮੇਨਕੇਬਰਗ ਸਿੰਡਰੋਮ (ਪੈਰਾਂ ਦੇ ਜਹਾਜ਼ਾਂ ਦੇ ਕੈਲਸੀਫਿਕੇਸ਼ਨ ਅਤੇ ਸਕਲੇਰੋਸਿਸ) ਅਤੇ ਪੈਰ ਦੀ ਵਿਕਾਰ ਵੱਲ ਲੈ ਜਾਂਦੀਆਂ ਹਨ.
ਇਹ ਨੋਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਆਪਣੇ ਆਪ ਨੂੰ ਹੇਠਲੇ ਸਿਰੇ ਦੇ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ਾਂ ਦੀ ਸ਼ੂਗਰ ਦੀ ਐਂਜੀਓਪੈਥੀ ਲਗਭਗ ਕਦੇ ਵੀ ਅੱਗੇ ਨਹੀਂ ਵੱਧਦੀ.
ਇਸ ਤਰ੍ਹਾਂ ਦਾ ਪੈਥੋਲੋਜੀ ਨੇਫਰੋਪੈਥੀ ਅਤੇ ਰੈਟੀਨੋਪੈਥੀ ਦੇ ਨਾਲ ਮਿਲ ਕੇ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ.
ਸ਼ੂਗਰ ਰੋਗ ਦੇ ਸੰਕੇਤ
ਜਦੋਂ ਐਨਸੇਫੈਲੋਪੈਥੀ ਇੱਕ ਸ਼ੂਗਰ ਵਿੱਚ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਯਾਦਦਾਸ਼ਤ ਵਿੱਚ ਕਮਜ਼ੋਰੀ ਅਤੇ ਉਲਝਣ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦੇ ਹਨ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਮਰੀਜ਼ ਨਿਰੰਤਰ ਸਿਰ ਦਰਦ ਅਤੇ ਥਕਾਵਟ ਦੀ ਸ਼ਿਕਾਇਤ ਕਰਦਾ ਹੈ. ਅਜਿਹੀ ਰੋਗ ਵਿਗਿਆਨ ਦਿਮਾਗ ਦੇ ਖੂਨ ਦੇ ਗੇੜ ਵਿੱਚ ਉਲੰਘਣਾ ਦਾ ਨਤੀਜਾ ਹੈ.
ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਅਰੰਭ ਵਿਚ, ਇਕ ਵਿਅਕਤੀ ਸ਼ਾਇਦ ਕੋਈ ਲੱਛਣ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰ ਸਕਦਾ. ਪਰ ਸਮੇਂ ਦੇ ਨਾਲ, ਮਰੀਜ਼ ਲਗਾਤਾਰ ਸਿਰ ਦਰਦ ਦੇ ਕਾਰਨ ਦਰਦ-ਨਿਵਾਰਕ ਦਵਾਈਆਂ ਦਾ ਆਦੀ ਹੋ ਜਾਂਦਾ ਹੈ. ਇਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਦਿਨ ਭਰ ਨੀਂਦ ਦੀ ਪ੍ਰੇਸ਼ਾਨੀ ਅਤੇ ਨੀਂਦ ਆਉਂਦੀ ਹੈ. ਭਵਿੱਖ ਵਿੱਚ, ਰੋਗੀ ਭਟਕਦਾ ਅਤੇ ਭੁੱਲ ਜਾਂਦਾ ਹੈ.
ਦਿਮਾਗ ਦੇ ਲੱਛਣਾਂ ਤੋਂ ਇਲਾਵਾ, ਫੋਕਲ ਵਾਇਰਸ ਵਿਕਸਤ ਹੁੰਦੇ ਹਨ, ਜਿਸ ਵਿਚ ਅੰਦੋਲਨ ਦਾ ਕਮਜ਼ੋਰ ਤਾਲਮੇਲ, ਪੈਥੋਲੋਜੀਕਲ ਰਿਫਲਿਕਸ ਅਤੇ ਇਕ ਹਿੱਲਿਆ ਹੋਇਆ ਪ੍ਰਭਾਵ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ. ਇੱਕ ਕਨਵਰਜੈਂਸ ਵਿਕਾਰ ਇੱਕ ਖ਼ਤਰਨਾਕ ਸੰਕੇਤ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਅਰਥਾਤ, ਦੋਹਰੀ ਨਜ਼ਰ, ਧੁੰਦਲੀ ਤਸਵੀਰ, ਧੁੰਦਲੀ ਨਜ਼ਰ, ਆਸਣ ਦਾ ਅਸਧਾਰਨ ਅਨੁਕੂਲਣ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਐਨੀਸੋਕੋਰੀਆ ਪੈਦਾ ਹੁੰਦੀ ਹੈ - ਇਕ ਅਜਿਹੀ ਸਥਿਤੀ ਜਿਸ ਵਿਚ ਵਿਦਿਆਰਥੀਆਂ ਦਾ ਇਕ ਵੱਖਰਾ ਵਿਆਸ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ.
ਅਜਿਹੀਆਂ ਪੈਥੋਲੋਜੀਕਲ ਪ੍ਰਕਿਰਿਆਵਾਂ ਮਰੀਜ਼ ਲਈ ਖ਼ਤਰਨਾਕ ਹੁੰਦੀਆਂ ਹਨ ਜਦੋਂ ਕਾਰ ਚਲਾਉਣ ਦੇ ਨਾਲ ਨਾਲ ਵੱਖ ਵੱਖ mechanਾਂਚੇ ਨਾਲ ਜੁੜੇ ਕੰਮ ਕਰਦੇ ਹਨ.
ਦਿਲ ਦੀਆਂ ਕੇਸ਼ਿਕਾਵਾਂ ਅਤੇ ਕੋਰੋਨਰੀ ਨਾੜੀਆਂ ਦੀ ਹਾਰ
 ਦਿਲ ਦੇ ਸੈੱਲਾਂ ਦੀ ਨਿਰੰਤਰ ਸਪਲਾਈ ਲਈ, ਇਕ ਕੇਸ਼ਿਕਾ ਨੈਟਵਰਕ ਅਤੇ ਕੋਰੋਨਰੀ ਨਾੜੀਆਂ ਹਨ.
ਦਿਲ ਦੇ ਸੈੱਲਾਂ ਦੀ ਨਿਰੰਤਰ ਸਪਲਾਈ ਲਈ, ਇਕ ਕੇਸ਼ਿਕਾ ਨੈਟਵਰਕ ਅਤੇ ਕੋਰੋਨਰੀ ਨਾੜੀਆਂ ਹਨ.
ਡਾਇਬਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ ਸੱਜੇ ਅਤੇ ਖੱਬੇ ਕੋਰੋਨਰੀ ਨਾੜੀਆਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ. ਇਸ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਮੈਕਰੋਨਜਿਓਪੈਥੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੇ ਵਿਕਾਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ.
ਜਦੋਂ ਕੇਸ਼ਿਕਾਵਾਂ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀਆਂ ਹਨ, ਤਾਂ ਸ਼ੂਗਰ ਮਾਈਕ੍ਰੋਐਨਜੀਓਪੈਥੀ ਵਿਕਸਿਤ ਹੁੰਦੀ ਹੈ.
ਜੇ ਕੋਈ ਰੋਗ ਵਿਗਿਆਨ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਮਰੀਜ਼ ਹੇਠ ਲਿਖਿਆਂ ਲੱਛਣਾਂ ਦੀ ਸ਼ਿਕਾਇਤ ਕਰਦਾ ਹੈ:
- ਐਨਜਾਈਨਾ ਦਾ ਦਰਦ. ਇਹ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਲੂਮਨ ਵਿਚ ਤਖ਼ਤੀਆਂ ਅਤੇ ਪੱਟੀਆਂ ਦੇ ਗਠਨ ਕਾਰਨ ਹੁੰਦਾ ਹੈ. ਨਤੀਜੇ ਵਜੋਂ, ਖੂਨ ਲੋੜੀਂਦੀ ਮਾਤਰਾ ਵਿਚ ਨਹੀਂ ਵਹਿ ਸਕਦਾ, ਅਤੇ ਦਿਲ ਵਿਚ ਆਕਸੀਜਨ ਦੀ ਘਾਟ ਹੈ. ਇਹ ਪ੍ਰਕਿਰਿਆ ਗੁਲੂਕੋਜ਼ ਦੇ ਆਕਸੀਜਨ ਰਹਿਤ ਵਿਘਨ ਅਤੇ ਲੈਕਟਿਕ ਐਸਿਡ ਦੇ ਛੁਟਕਾਰਾ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ. ਇਹ ਦਿਲ ਵਿਚ ਨਸਾਂ ਦੇ ਅੰਤ ਨੂੰ ਭੜਕਾਉਂਦੀ ਹੈ, ਇਸ ਲਈ ਇਕ ਵਿਅਕਤੀ ਦਰਦ ਮਹਿਸੂਸ ਕਰਦਾ ਹੈ.
- ਦਿਲ ਦੀ ਅਸਫਲਤਾ, ਖੰਘ ਦੁਆਰਾ ਪ੍ਰਗਟ, ਦਿਲ ਦੀ ਗਤੀ ਅਤੇ ਸਾਹ ਦੀ ਕਮੀ.
- ਦਿਲ ਦੀ ਲੈਅ ਪ੍ਰੇਸ਼ਾਨ. ਮਾਇਓਕਾਰਡੀਅਮ ਵਿਚ ਛੋਟੇ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ਾਂ ਦੇ ਜਖਮਾਂ ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਸਕੇਲਰੋਸਿਸ ਦੇ ਨਾਲ ਵਿਕਾਸ ਕਰੋ. ਇਸ ਦੀਆਂ ਕਈ ਕਿਸਮਾਂ ਦੀਆਂ ਤਾਲਾਂ ਵਿਚ ਪਰੇਸ਼ਾਨੀ ਹਨ: ਬ੍ਰੈਡੀਕਾਰਡੀਆ (ਦਿਲ ਦੀ ਧੜਕਣ 50 ਧੜਕਣ / ਮਿੰਟ ਤੋਂ ਘੱਟ), ਟੈਚੀਕਾਰਡਿਆ (90 ਤੋਂ ਵੱਧ ਧੜਕਣ / ਮਿੰਟ ਤੋਂ ਵੱਧ), ਐਕਸਟਰੈਸਿਸਟੋਲ (ਸਮੇਂ ਦੀ ਘਾਟ) ਅਤੇ ਐਰੀਥਮਿਆ (ਆਮ ਤਾਲ ਦੀ ਗੜਬੜੀ).
ਇਹ ਯਾਦ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਦਿਲ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਨੁਕਸਾਨ ਅਕਸਰ ਲੱਤਾਂ, ਗੁਰਦੇ ਅਤੇ ਰੈਟਿਨਾ ਦੇ ਜਹਾਜ਼ਾਂ ਦੇ ਨੁਕਸਾਨ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ.
ਬਿਮਾਰੀ ਦਾ ਨਿਦਾਨ ਅਤੇ ਇਲਾਜ
 ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ ਦੇ ਵਿਕਾਸ ਲਈ ਡਾਇਗਨੋਸਟਿਕ ਉਪਾਅ ਵਿਆਪਕ .ੰਗ ਨਾਲ ਕੀਤੇ ਜਾਣੇ ਚਾਹੀਦੇ ਹਨ. ਇਸ ਲਈ, ਨਾ ਸਿਰਫ ਜੀਵ-ਵਿਗਿਆਨ ਤਰਲ ਪਦਾਰਥਾਂ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਬਲਕਿ ਅੰਗ ਵੀ ਜੋ ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦਾ ਖ਼ਤਰਾ ਹਨ.
ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਪੈਥੀ ਦੇ ਵਿਕਾਸ ਲਈ ਡਾਇਗਨੋਸਟਿਕ ਉਪਾਅ ਵਿਆਪਕ .ੰਗ ਨਾਲ ਕੀਤੇ ਜਾਣੇ ਚਾਹੀਦੇ ਹਨ. ਇਸ ਲਈ, ਨਾ ਸਿਰਫ ਜੀਵ-ਵਿਗਿਆਨ ਤਰਲ ਪਦਾਰਥਾਂ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਬਲਕਿ ਅੰਗ ਵੀ ਜੋ ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦਾ ਖ਼ਤਰਾ ਹਨ.
ਬਿਮਾਰੀ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਬਹੁਤ ਸਾਰੇ ਤਰੀਕੇ ਹਨ.
ਖੂਨ ਦੇ ਨਾਈਟ੍ਰੋਜਨ ਦੀ ਬਚਤ ਨਾਈਟ੍ਰੋਜਨ ਗਾੜ੍ਹਾਪਣ ਦਾ ਵਾਧਾ ਯੂਰੀਆ ਅਤੇ ਕਰੀਟੀਨਾਈਨ ਦੇ ਪੱਧਰ ਵੀ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਨਾਈਟ੍ਰੋਜਨ ਦਾ ਪੱਧਰ: 14 ਤੋਂ 28 ਮਿਲੀਮੀਟਰ / ਲੀਟਰ. ਯੂਰੀਆ ਸਮੱਗਰੀ: 2.5 ਤੋਂ 8.3 ਮਿਲੀਮੀਟਰ / ਲੀਟਰ.
ਪਿਸ਼ਾਬ ਵਿਸ਼ਲੇਸ਼ਣ ਗੁਲੂਕੋਜ਼, ਕੀਟੋਨ ਬਾਡੀ ਅਤੇ ਪ੍ਰੋਟੀਨ ਵਰਗੇ ਸੰਕੇਤਕ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਗਲੂਕੋਜ਼ ਦੀ ਸਮਗਰੀ: 10 ਮਿਲੀਮੀਟਰ / ਲੀ ਤੱਕ. ਪ੍ਰੋਟੀਨ ਦਾ ਪੱਧਰ: 300 ਮਿਲੀਗ੍ਰਾਮ / ਦਿਨ ਤੱਕ.
ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ ਰੇਟ ਦਾ ਅਧਿਐਨ. ਨੇਫਰੋਪੈਥੀ ਦੀ ਜਾਂਚ ਲਈ ਮੁੱਖ ਸੂਚਕ. ਗਲੋਮੇਰੂਲਰ ਫਿਲਟ੍ਰੇਸ਼ਨ: 140 ਮਿ.ਲੀ. / ਮਿੰਟ ਤੱਕ.
ਬੀ 2-ਮਾਈਕਰੋਗਲੋਬੂਲਿਨ ਦਾ ਪਿਸ਼ਾਬ ਨਿਰਣਾ. ਬੀ 2-ਮਾਈਕਰੋਗਲੋਬੂਲਿਨ ਦੀ ਪਛਾਣ ਡਾਇਬੀਟੀਜ਼ ਐਂਜੀਓਨੋਫਰੋਪੈਥੀ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ. ਇੱਕ ਤੰਦਰੁਸਤ ਵਿਅਕਤੀ ਨੂੰ ਪਿਸ਼ਾਬ ਵਿੱਚ ਨਹੀਂ ਹੋਣਾ ਚਾਹੀਦਾ.
ਬਲੱਡ ਲਿਪਿਡ ਸਪੈਕਟ੍ਰਮ. ਖੂਨ ਦੇ ਲਿਪੋਪ੍ਰੋਟੀਨ ਅਤੇ ਕੋਲੇਸਟ੍ਰੋਲ ਦੀ ਖੋਜ. ਕੋਲੇਸਟ੍ਰੋਲ ਦਾ ਪੱਧਰ: 5.5 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਨਹੀਂ. ਲਿਪੋਪ੍ਰੋਟੀਨ ਦੀ ਇਕਾਗਰਤਾ: 1 ਤੋਂ 2.9 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੱਕ.
ਬਿਮਾਰੀ ਦਾ ਨਿਦਾਨ ਹੋਰ ਤਰੀਕਿਆਂ ਦੀ ਵਰਤੋਂ ਤੋਂ ਭਾਵ ਹੈ:
- ਵਿਆਪਕ ਨੇਤਰਿਕ ਜਾਂਚ;
- ਖਰਕਿਰੀ
- ਈਕੋਕਾਰਡੀਓਗ੍ਰਾਫੀ;
- ਡੋਪਲੇਰੋਗ੍ਰਾਫੀ ਅਤੇ ਲਤ੍ਤਾ ਦੀ ਆਰਟਰਿਓਗ੍ਰਾਫੀ;
- ਕੋਰੋਨਰੀ ਐਨਜੀਓਗ੍ਰਾਫੀ;
- ਇਲੈਕਟ੍ਰੋਕਾਰਡੀਓਗਰਾਮਸ (ਈਸੀਜੀ);
- ਦਿਮਾਗ ਦੀ ਚੁੰਬਕੀ ਪਰਮਾਣੂ ਗੂੰਜ.
ਜਦੋਂ ਡਾਕਟਰ ਤਸ਼ਖੀਸ ਲਗਾਉਂਦਾ ਹੈ, ਤਾਂ ਐਂਜੀਓਪੈਥੀ ਥੈਰੇਪੀ ਦੀ ਵਿਧੀ ਤਿਆਰ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਵਿਚ ਸੰਤੁਲਿਤ ਖੁਰਾਕ ਬਣਾਈ ਰੱਖਣਾ, ਇਕ ਕਿਰਿਆਸ਼ੀਲ ਜੀਵਨ ਸ਼ੈਲੀ ਨੂੰ ਬਣਾਈ ਰੱਖਣਾ ਅਤੇ ਕੰਮ ਦੇ ਨਾਲ ਆਰਾਮ ਨੂੰ ਬਦਲਣਾ ਸ਼ਾਮਲ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਐਂਜੀਓਪੈਥੀ ਦਾ ਇਲਾਜ ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ:
- ਗਲਾਈਸੀਮੀਆ ਨੂੰ ਕੰਟਰੋਲ ਕਰਨ ਲਈ ਸ਼ੂਗਰ ਦੀਆਂ ਦਵਾਈਆਂ.
- ਘੱਟ ਕੋਲੇਸਟ੍ਰੋਲ ਲਈ ਦਵਾਈਆਂ.
- ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਘੱਟ ਕਰਨ ਵਾਲੀਆਂ ਦਵਾਈਆਂ.
- ਪਿਸ਼ਾਬ ਵਾਲੀਆਂ ਦਵਾਈਆਂ.
- ਖੂਨ ਦੇ ਗੇੜ ਵਿੱਚ ਸੁਧਾਰ ਲਈ ਮਤਲਬ.
- ਡਰੱਗਜ਼ ਜੋ ਥ੍ਰੋਮੋਬਸਿਸ ਨੂੰ ਰੋਕਦੀਆਂ ਹਨ.
- ਦਵਾਈਆਂ ਜੋ ਪਾਚਕ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਂਦੀਆਂ ਹਨ.
ਕਿਸੇ ਮਾਹਿਰ ਦੀ ਸਖਤ ਨਿਗਰਾਨੀ ਹੇਠ ਅਜਿਹੀ ਗੰਭੀਰ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ, ਉਸਦੀਆਂ ਸਾਰੀਆਂ ਸਿਫਾਰਸ਼ਾਂ ਦਾ ਪਾਲਣ ਕਰਨਾ ਇਸ ਲੇਖ ਵਿਚਲੀ ਵੀਡੀਓ ਸ਼ੂਗਰ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਸ਼ੇ ਨੂੰ ਜਾਰੀ ਰੱਖੇਗੀ.