ਡਾਇਬੀਟੀਜ਼ ਮੇਲਿਟਸ ਬਿਮਾਰੀਆਂ ਦਾ ਸਮੂਹ ਹੈ ਜੋ ਵੱਖ ਵੱਖ ਕਾਰਨਾਂ ਕਰਕੇ ਪੈਦਾ ਹੁੰਦਾ ਹੈ, ਪਰੰਤੂ ਇਸਦੇ ਨਾਲ ਇੱਕ ਲੱਛਣ ਹੁੰਦਾ ਹੈ - ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ (ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦਾ ਉੱਚ ਪੱਧਰ). ਇਹ ਬਿਮਾਰੀ ਹਾਰਮੋਨ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੀ ਪਿੱਠਭੂਮੀ ਜਾਂ ਸਰੀਰ ਦੇ ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਤੇ ਇਸ ਦੇ ਪ੍ਰਭਾਵ ਦੀ ਉਲੰਘਣਾ ਦੇ ਵਿਰੁੱਧ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ mellitus ਆਧੁਨਿਕ ਸਮਾਜ ਵਿੱਚ ਇੱਕ ਆਮ ਆਮ ਰੋਗ ਵਿਗਿਆਨ ਹੈ. ਇਹ ਮੁ stagesਲੇ ਪੜਾਅ ਵਿਚ ਬਿਮਾਰੀ ਦੀ ਬਿਹਤਰ ਜਾਂਚ ਅਤੇ ਬਿਮਾਰੀ ਦੇ ਆਪਣੇ ਆਪ ਵਿਚ ਇਕ ਜੈਨੇਟਿਕ ਸੁਭਾਅ ਦੇ ਕਾਰਨ ਹੈ. ਲੇਖ ਵਿੱਚ ਬਚਪਨ ਦੀ ਸ਼ੂਗਰ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ, ਇਸ ਦੀਆਂ ਕਿਸਮਾਂ, ਕਾਰਣਾਂ, ਲੱਛਣਾਂ ਅਤੇ ਮਰੀਜ਼ਾਂ ਦੀ ਦੇਖਭਾਲ ਦੇ ਸਿਧਾਂਤਾਂ ਬਾਰੇ ਚਰਚਾ ਕੀਤੀ ਗਈ ਹੈ.
ਬੱਚਿਆਂ ਅਤੇ ਅੱਲੜ੍ਹਾਂ ਵਿਚ ਸ਼ੂਗਰ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਮਾਪਦੰਡ
"ਮਿੱਠੀ ਬਿਮਾਰੀ" ਦੀ ਪਛਾਣ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਦੀ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਦੁਆਰਾ ਕੀਤੀ ਗਈ ਪੁਸ਼ਟੀਕਰਣ ਅਤੇ ਬਿਮਾਰੀ ਦੇ ਲੱਛਣਾਂ ਦੀ ਮੌਜੂਦਗੀ ਦੁਆਰਾ ਸਥਾਪਤ ਕੀਤੀ ਗਈ ਹੈ. ਡਾਇਗਨੋਸਟਿਕ ਮਾਪਦੰਡ:
- 10 ਐਮਐਮਓਲ / ਐਲ ਤੋਂ ਉੱਪਰ ਖੂਨ ਦੇ ਸ਼ੂਗਰ ਦੇ ਸੰਕੇਤਾਂ ਦਾ ਬੇਤਰਤੀਬ ਦ੍ਰਿੜਤਾ (ਦਿਨ ਦੇ ਕਿਸੇ ਵੀ ਸਮੇਂ, ਸਰੀਰ ਵਿੱਚ ਉਤਪਾਦਾਂ ਦੇ ਦਾਖਲੇ ਨਾਲ ਕੋਈ ਸਬੰਧ ਨਹੀਂ ਹੁੰਦਾ);
- ਸਵੇਰ ਦੇ ਨਾਸ਼ਤੇ ਤੋਂ ਪਹਿਲਾਂ ਬਲੱਡ ਸ਼ੂਗਰ ਦਾ ਪੱਧਰ 6.3 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਉਪਰ;
- ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਮਿੱਠੇ ਘੋਲ ਦੀ ਵਰਤੋਂ ਕਰਨ ਤੋਂ ਬਾਅਦ 120 ਮਿੰਟ ਬਾਅਦ ਗਲਾਈਸੀਮੀਆ ਸੂਚਕ 10 ਐਮ.ਐਮ.ਓ.ਐਲ. / ਐਲ.
ਮਹੱਤਵਪੂਰਨ! ਅਸੀਂ ਕੇਸ਼ਿਕਾ ਦੇ ਖੂਨ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਬਾਰੇ ਗੱਲ ਕਰ ਰਹੇ ਹਾਂ, ਭਾਵ, ਉਂਗਲ ਤੋਂ ਲਿਆ ਗਿਆ ਹੈ. ਨਾੜੀ ਦੇ ਲਹੂ ਵਿਚ, ਗਿਣਤੀ ਵੱਧ ਹੋਵੇਗੀ (ਕ੍ਰਮਵਾਰ 11.1 ਅਤੇ 7).
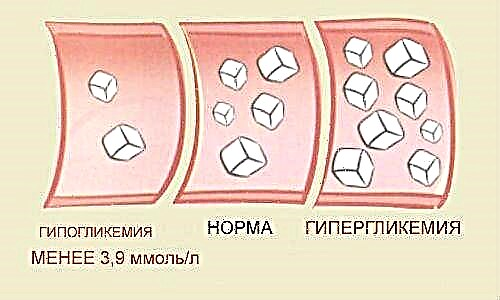
ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਇੱਕ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਦਾ ਮੁੱਖ ਲੱਛਣ ਹੈ, ਹਾਲਾਂਕਿ, ਕਈ ਕਾਰਨਾਂ ਕਰਕੇ, ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਵਿੱਚ ਇੱਕ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਸਥਿਤੀ ਵਿਕਸਤ ਹੋ ਸਕਦੀ ਹੈ
"ਬਚਪਨ ਦੀ ਸ਼ੂਗਰ," ਦੀ ਧਾਰਨਾ ਤੋਂ ਇਲਾਵਾ, ਇਹ ਸ਼ਬਦ "ਖਰਾਬ ਹੋਏ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ" ਵੀ ਹੈ. ਇਸਦਾ ਅਰਥ ਹੈ ਸ਼ੂਗਰ ਅਤੇ ਸਰੀਰ ਵਿੱਚ ਆਮ ਸ਼ੂਗਰ ਹੋਮਿਓਸਟੈਸੀਸ ਦੇ ਵਿਚਕਾਰ ਬਾਰਡਰਲਾਈਨ ਸਟੇਟ. ਇਸ ਸ਼ਬਦ ਦਾ ਦੂਜਾ ਨਾਮ ਹੈ ਪਰੀਡੀਆਬਾਈਟਸ, ਜਿਸਦਾ ਅਰਥ ਹੈ ਕਿ ਇੱਕ ਬੱਚੇ ਨੂੰ ਇੱਕ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਦੇ ਵੱਧ ਖਤਰੇ ਵਾਲੇ ਸਮੂਹ ਵਿੱਚ ਸ਼ਾਮਲ ਕਰਨਾ.
ਪੈਥੋਲੋਜੀ ਦੀ ਪੁਸ਼ਟੀ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ ਦੁਆਰਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਜੇ ਮਿੱਠੇ ਗਲੂਕੋਜ਼ ਘੋਲ ਦੇ ਸੇਵਨ ਤੋਂ 2 ਘੰਟੇ ਬਾਅਦ, ਗਲਾਈਸੀਮੀਆ ਦੇ ਮੁੱਲ 7.8 ਐਮਐਮੋਲ / ਐਲ ਤੋਂ 11.1 ਮਿਲੀਮੀਟਰ / ਐਲ ਦੀ ਸੀਮਾ ਦੇ ਅੰਦਰ ਹਨ, ਤਾਂ ਡਾਕਟਰ ਐਨਜੀਟੀ ਬਾਰੇ ਸੋਚਦਾ ਹੈ.
ਟਾਈਪ 1 ਬਿਮਾਰੀ ਬੱਚਿਆਂ ਵਿੱਚ ਕਿਵੇਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ
ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਪਾਚਕ ਹਾਰਮੋਨ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ. ਖੰਡ ਦੇ ਅਣੂਆਂ ਨੂੰ ਪੈਰੀਫਿਰਲ ਟਿਸ਼ੂਆਂ ਅਤੇ ਸੈੱਲਾਂ ਤੱਕ ਪਹੁੰਚਾਉਣ ਲਈ ਇਹ ਪਦਾਰਥ ਜ਼ਰੂਰੀ ਹੈ. ਜੇ ਆਇਰਨ ਹਾਰਮੋਨ ਦੀ ਲੋੜੀਂਦੀ ਮਾਤਰਾ ਨੂੰ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿਚ ਨਹੀਂ ਛੱਡ ਸਕਦਾ, ਤਾਂ ਜ਼ਿਆਦਾਤਰ ਗਲੂਕੋਜ਼ ਖੂਨ ਦੇ ਧਾਰਾ ਵਿਚ ਰਹਿੰਦਾ ਹੈ, ਅਤੇ ਸਰੀਰ energyਰਜਾ ਦੀ ਭੁੱਖ ਤੋਂ ਪੀੜਤ ਹੋਣਾ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦਾ ਹੈ.
ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਇਕੱਠੇ ਹੋਣ ਦੇ ਸਮਾਨ ਰੂਪ ਵਿੱਚ, ਰੈਡੌਕਸ ਸਮੇਤ ਸਾਰੀਆਂ ਪਾਚਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੀ ਉਲੰਘਣਾ ਹੁੰਦੀ ਹੈ. ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ, ਚਰਬੀ ਦੇ ਪਾਚਕ ਦੀ ਘਾਟ, ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ ਵਿਚ ਕੇਟੋਨਸ ਇਕੱਤਰ ਹੋਣ ਅਤੇ ਪਿਸ਼ਾਬ ਵਿਚ ਸ਼ੂਗਰ ਦੀ ਦਿੱਖ (ਗਲੂਕੋਸੂਰੀਆ) ਦੀ ਉਲੰਘਣਾ ਹੁੰਦੀ ਹੈ.

ਪੈਥੋਲੋਜੀ ਦੇ ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਰੂਪ ਦੇ ਵਿਕਾਸ ਦੀ ਵਿਧੀ
ਹੌਲੀ ਹੌਲੀ, ਬਿਮਾਰੀ ਦੀ ਪਹਿਲੀ ਕਿਸਮ ਦੀ ਤਰੱਕੀ ਹੁੰਦੀ ਹੈ, ਚਮੜੀ ਦੇ ਟ੍ਰੋਫਿਕ ਨੁਕਸ ਅਤੇ ਲੇਸਦਾਰ ਝਿੱਲੀ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਵੱਡੇ ਅਤੇ ਛੋਟੇ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਕੇਂਦਰੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਦੁਖੀ ਹੁੰਦੀ ਹੈ.
ਪੁੱਛਣ ਦੇ ਕਾਰਕ ਇਹ ਹਨ:
- ਵਾਇਰਲ ਮੂਲ ਦੇ ਸੰਕਰਮਣ (ਐਂਟਰੋਵਾਇਰਸ, ਸਾਹ ਲੈਣ ਵਾਲੇ ਵਾਇਰਸ, ਕੋਕਸਸਕੀ ਵਾਇਰਸ, ਰੁਬੇਲਾ);
- ਮਕੈਨੀਕਲ ਸੱਟਾਂ;
- ਤਣਾਅ ਦਾ ਪ੍ਰਭਾਵ;
- ਜ਼ਹਿਰੀਲੇ ਅਤੇ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥ (ਅਲਕੋਹਲ, ਨਾਈਟ੍ਰੇਟਸ, ਦਵਾਈਆਂ, ਰੰਗਾਂ);
- ਸਹੀ ਪੋਸ਼ਣ ਦੀ ਘਾਟ.
ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ 2 ਕਿਸਮ ਦੀ ਪੈਥੋਲੋਜੀ
ਆਧੁਨਿਕ ਬਾਲ ਰੋਗ ਵਿਗਿਆਨ ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਰਗੇ ਪੈਥੋਲੋਜੀ ਦੇ ਨਾਲ ਵੱਧਦੇ ਸਮੇਂ ਵੇਖਣ ਨੂੰ ਮਿਲਦਾ ਹੈ. ਬਿਮਾਰੀ ਸਿਹਤ ਸੰਭਾਲ ਪ੍ਰਣਾਲੀ ਲਈ ਇਕ ਵਧਦੀ ਮਹੱਤਵਪੂਰਨ ਸਮੱਸਿਆ ਬਣ ਰਹੀ ਹੈ. ਪਹਿਲਾਂ ਇਹ ਮੰਨਿਆ ਜਾਂਦਾ ਸੀ ਕਿ ਬਿਮਾਰੀ ਦਾ ਗੈਰ-ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਰੂਪ ਸਿਰਫ ਬਜ਼ੁਰਗਾਂ ਲਈ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ. ਇਸ ਸਮੇਂ, ਬਹੁਤ ਸਾਰੇ ਬੱਚਿਆਂ ਨੂੰ ਪਹਿਲੀ ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਦੀ ਮੁ diagnosisਲੀ ਤਸ਼ਖੀਸ ਨਾਲ ਸ਼ੁਰੂ ਵਿੱਚ ਪੈਥੋਲੋਜੀ ਦਾ ਇੱਕ ਗਲਤ ਰੂਪ ਦਿੱਤਾ ਗਿਆ ਹੈ. ਇਹ ਪਤਾ ਚਲਿਆ ਕਿ ਉਨ੍ਹਾਂ ਨੂੰ ਦੂਜੀ ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਹੈ.
ਗੈਰ-ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਫਾਰਮ ਪਾਇਆ ਜਾਂਦਾ ਹੈ:
- ਦੂਜੇ ਦਹਾਕੇ ਦੇ ਦੌਰਾਨ ਛੋਟੀ ਉਮਰ ਵਿੱਚ (ageਸਤਨ ਉਮਰ - 14 ਸਾਲ);
- ਵਧੇਰੇ ਅਕਸਰ ਅਫਰੀਕੀ, ਮੈਕਸੀਕੋ, ਏਸ਼ੀਆਈ;
- 70% ਬਿਮਾਰ ਬੱਚਿਆਂ ਦੇ ਰਿਸ਼ਤੇਦਾਰਾਂ ਦੇ ਅਗਲੇ ਬਿਮਾਰੀ ਇਕੋ ਬਿਮਾਰੀ ਹੁੰਦੀ ਹੈ;
- ਬਹੁਤੇ ਬੱਚੇ ਅਤੇ ਕਿਸ਼ੋਰ ਅਸਾਧਾਰਣ ਭਾਰ ਤੋਂ ਦੁਖੀ ਹੁੰਦੇ ਹਨ;
- 30% ਬੱਚੇ ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ ਵਿਚ ਕੇਟੋਨ ਸਰੀਰ ਦੀ ਦਿੱਖ ਕਾਰਨ ਗਲਤ ਤਸ਼ਖੀਸ ਕਰਦੇ ਹਨ ਜਦੋਂ ਉਹ ਪਹਿਲੀਂ ਸਹਾਇਤਾ ਲੈਂਦੇ ਹਨ;
- ਬੱਚਿਆਂ ਦੇ 15% ਵਿੱਚ, ਜਰਾਸੀਮ ਪਹਿਲਾਂ ਹੀ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਦੇ ਦੌਰਾਨ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.

ਸ਼ੂਗਰ ਦੇ ਦੋ ਮੁੱਖ ਰੂਪਾਂ ਅਤੇ ਇਸ ਦੇ ਪਾਚਕ ਕਿਸਮ ਦੀ ਭਿੰਨਤਾਪੂਰਣ ਨਿਦਾਨ
ਬਿਮਾਰੀ ਦੇ ਪੜਾਅ ਅਤੇ ਉਨ੍ਹਾਂ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ
ਇਹ ਭਾਗ ਸ਼ੂਗਰ ਦੇ ਇੰਸੁਲਿਨ-ਨਿਰਭਰ ਰੂਪ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰੇਗਾ, ਕਿਉਂਕਿ ਬਚਪਨ ਵਿਚ ਇਸ ਦੀ ਅਕਸਰ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਟਾਈਪ 1 ਬਿਮਾਰੀ ਦੇ ਕਈ ਪੜਾਅ ਹੁੰਦੇ ਹਨ ਜੋ ਪੈਥੋਲੋਜੀ ਦੀ ਵਿਕਾਸ ਦੇ ਨਾਲ ਇਕ ਦੂਜੇ ਦਾ ਪਾਲਣ ਕਰਦੇ ਹਨ.
ਪ੍ਰੀਕਲਿਨਿਕ ਪੜਾਅ
ਇਹ ਅਵਧੀ ਕਈ ਮਹੀਨਿਆਂ ਤੋਂ ਕਈ ਸਾਲਾਂ ਤਕ ਰਹਿ ਸਕਦੀ ਹੈ. ਇਸ ਪੜਾਅ ਵਿਚ, ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ ਗੈਰਹਾਜ਼ਰ ਹੁੰਦੇ ਹਨ, ਵਿਅਕਤੀ ਨੂੰ ਬਿਮਾਰੀ ਦੀ ਮੌਜੂਦਗੀ 'ਤੇ ਵੀ ਸ਼ੱਕ ਨਹੀਂ ਹੁੰਦਾ. ਰੋਗੀ ਦੇ ਸਰੀਰ ਵਿਚ ਸਿਰਫ ਪੱਕਾ ਪੜਾਅ ਦੇ ਅੰਤ ਤੇ, ਪੈਨਕ੍ਰੀਅਸ, ਇਨਸੁਲਿਨ ਅਤੇ ਹੋਰ ਪਦਾਰਥਾਂ ਦੇ ਅੰਦਰੂਨੀ ਉਪਕਰਣ ਦੇ ਬੀਟਾ ਸੈੱਲਾਂ ਵਿਚ ਐਂਟੀਬਾਡੀਜ਼ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾ ਸਕਦਾ ਹੈ ਜੋ ਕਾਰਬੋਹਾਈਡਰੇਟ metabolism ਵਿਚ ਸਰਗਰਮੀ ਨਾਲ ਸ਼ਾਮਲ ਹਨ.
ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ
 ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਸ਼ੂਗਰ ਅਤੇ ਇਸਦੇ ਆਦਰਸ਼ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ
ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਸ਼ੂਗਰ ਅਤੇ ਇਸਦੇ ਆਦਰਸ਼ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚਕਲੀਨਿਕਲ ਅਧਿਐਨਾਂ ਨੇ ਦਿਖਾਇਆ ਹੈ ਕਿ ਬਿਮਾਰ ਬੱਚਿਆਂ ਦਾ ਨਿਦਾਨ ਉਦੋਂ ਵੀ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ ਜਦੋਂ ਪਥੋਲੋਜੀਕਲ ਸਥਿਤੀ ਦੀ ਕੋਈ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਨਹੀਂ ਹੁੰਦੀ. ਉਦਾਹਰਣ ਦੇ ਤੌਰ 'ਤੇ, ਜਾਂਚ ਕੀਤੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿਚੋਂ 70% ਨੂੰ ਆਪਣੀ ਸਿਹਤ ਦੀ ਸਥਿਤੀ ਬਾਰੇ ਬਿਨਾਂ ਕਿਸੇ ਸ਼ਿਕਾਇਤ ਦੇ ਸ਼ੂਗਰ ਰੋਗ ਸੀ.
ਬੱਚਿਆਂ ਦੇ ਇੱਕ ਸਮੂਹ ਵਿੱਚ, ਲੱਛਣ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਸਿਤ ਹੋਣਗੇ, ਤੇਜ਼ੀ ਨਾਲ ਵਧਣਗੇ, ਦੂਜੇ ਵਿੱਚ - ਲੰਬੇ ਸਮੇਂ ਦੇ ਦੌਰਾਨ ਵਿਕਸਿਤ ਹੋਣਗੇ. ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ ਹੇਠਾਂ ਵਿਚਾਰੇ ਗਏ ਹਨ.
ਅੰਸ਼ਕ ਮੁਆਫ਼ੀ ਪੜਾਅ
ਇਹ ਅਵਧੀ ਬਿਮਾਰੀ ਦੇ ਪ੍ਰਗਟਾਵੇ ਦੇ "ਅਲੋਪ ਹੋਣ" ਦੁਆਰਾ ਦਰਸਾਈ ਜਾਂਦੀ ਹੈ. ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ mellitus ਲਈ ਮੁਆਵਜ਼ੇ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਕਿਉਂਕਿ ਪੂਰੀ ਤਰ੍ਹਾਂ ਆਧੁਨਿਕ ਦਵਾਈ ਇਸਨੂੰ ਹਰਾਉਣ ਦੇ ਯੋਗ ਨਹੀਂ ਹੁੰਦੀ. ਇੱਕ ਰਾਏ ਹੈ ਕਿ ਮਰੀਜ਼ ਅੰਸ਼ਕ ਮੁਆਫ਼ੀ ਦੇ ਪੜਾਅ ਵਿੱਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਉਸਦਾ ਗਲਾਈਕੋਸੀਲੇਟਡ ਹੀਮੋਗਲੋਬਿਨ 7% ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦਾ, ਅਤੇ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਹਾਰਮੋਨ ਦੀ ਮਾਤਰਾ ਪ੍ਰਤੀ ਦਿਨ ਪ੍ਰਤੀ ਕਿਲੋਗ੍ਰਾਮ ਸਰੀਰ ਦੇ ਭਾਰ ਦੇ 0.5 ਯੂਨਿਟ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦੀ.

ਟੀਕੇ ਹਾਰਮੋਨਲ ਘੋਲ ਦੀ ਮਾਤਰਾ ਨੂੰ ਘਟਾਉਂਦੇ ਹੋਏ ਸਰਬੋਤਮ ਗਲਾਈਸੀਮੀਆ ਦੇ ਅੰਕੜਿਆਂ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਦੀ ਯੋਗਤਾ ਬਿਮਾਰੀ ਮੁਆਵਜ਼ੇ ਦੀ ਪ੍ਰਾਪਤੀ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ.
ਅਜਿਹੇ ਕੇਸ ਹੁੰਦੇ ਹਨ ਜਦੋਂ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੇ ਦੌਰਾਨ, ਕੋਈ ਬੱਚਾ ਇਲਾਜ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਕੁਝ ਮਹੀਨਿਆਂ ਦੇ ਅੰਦਰ ਸਥਿਰ ਮੁਆਵਜ਼ਾ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦਾ ਹੈ. ਅਸਥਾਈ ਤੌਰ ਤੇ ਹਾਰਮੋਨ-ਕਿਰਿਆਸ਼ੀਲ ਪਦਾਰਥ ਦਾ ਪ੍ਰਬੰਧਨ ਰੱਦ ਕਰ ਦਿੱਤਾ ਗਿਆ ਸੀ.
ਸਥਾਈ ਇਨਸੁਲਿਨ ਨਿਰਭਰਤਾ ਪੜਾਅ
ਰੋਗੀ ਲਈ ਬਹੁਤ ਮੁਸ਼ਕਲ ਪੜਾਅ ਵਿਚ ਤਬਦੀਲੀ ਪੈਨਕ੍ਰੀਆਸ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਕਮਜ਼ੋਰੀ, ਇਕਸਾਰ ਰੋਗਾਂ ਦੇ ਜੋੜ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਹੁੰਦੀ ਹੈ. ਜਿਵੇਂ ਕਿ ਉਹ ਬੁੱ .ੇ ਅਤੇ ਵੱਡੇ ਹੁੰਦੇ ਜਾਂਦੇ ਹਨ, ਕੋਈ ਵਿਅਕਤੀ ਹੁਣ ਹਾਰਮੋਨ ਥੈਰੇਪੀ ਤੋਂ ਇਨਕਾਰ ਨਹੀਂ ਕਰ ਸਕਦਾ. ਗਲੈਂਡ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ, ਜੋ ਕਿ ਬਾਲਗ਼ ਸ਼ੂਗਰ ਦੇ ਰੋਗੀਆਂ ਲਈ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਆਮ ਸਥਿਤੀ ਵਿਚ ਥੋੜ੍ਹਾ ਜਿਹਾ ਸੁਧਾਰ ਸਕਦਾ ਹੈ, ਨਾਬਾਲਗ ਮਰੀਜ਼ਾਂ ਲਈ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ, ਕਿਉਂਕਿ ਇਸ ਪ੍ਰਕਿਰਿਆ ਵਿਚ ਨਸ਼ੀਲੇ ਪਦਾਰਥਾਂ ਦੀ ਵਰਤੋਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਜਿਸਦਾ ਗੁਰਦੇ ਤੇ ਜ਼ਹਿਰੀਲਾ ਪ੍ਰਭਾਵ ਹੁੰਦਾ ਹੈ.
ਬਚਪਨ ਦੀ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣ
ਇੱਕ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਦੀ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਨਿਰਭਰ ਕਰਦੀ ਹੈ ਕਿ ਪੈਥੋਲੋਜੀ ਵਿਕਾਸ ਦੇ ਕਿਹੜੇ ਪੜਾਅ 'ਤੇ ਹੈ. ਪ੍ਰੀਡਾਇਬੀਟੀਜ਼ ਦਾ ਕੋਈ ਪ੍ਰਗਟਾਵਾ ਨਹੀਂ ਹੁੰਦਾ; ਲੈਬਾਰਟਰੀ ਟੈਸਟਾਂ ਵਿੱਚ, ਗਲਾਈਸੈਮਿਕ ਨੰਬਰ ਆਮ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ ਹੁੰਦੇ ਹਨ. ਅਗਲੇ ਪੜਾਅ ਵੱਲ ਜਾਣ ਦੇ ਜੋਖਮ ਦੇ ਕਾਰਕ ਹਨ: ਬਿਮਾਰ ਰਿਸ਼ਤੇਦਾਰਾਂ ਦੀ ਮੌਜੂਦਗੀ, ਵਧੇਰੇ ਜਨਮ ਦਾ ਭਾਰ, ਕਿਸੇ ਵੀ ਡਿਗਰੀ ਦਾ ਮੋਟਾਪਾ, ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਮਾਂ-ਪਿਓ ਤੋਂ ਪੈਦਾ ਹੋਏ ਜੁੜਵਾਂ.
ਬਿਮਾਰੀ ਦੇ ਅਖੀਰਲੇ ਪੜਾਅ ਵਿਚ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ, ਮਰੀਜ਼ ਬਿਮਾਰੀ ਦੀ ਮੌਜੂਦਗੀ 'ਤੇ ਸ਼ੱਕ ਨਹੀਂ ਕਰ ਸਕਦੇ. ਜੇ ਤੁਸੀਂ ਅਜਿਹੇ ਰੋਗੀ ਤੋਂ ਸਵੇਰੇ ਲਹੂ ਦੇ ਵਰਤ ਦਾ ਵਿਸ਼ਲੇਸ਼ਣ ਲੈਂਦੇ ਹੋ, ਤਾਂ ਨਤੀਜੇ ਆਮ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ ਹੋ ਸਕਦੇ ਹਨ, ਹਾਲਾਂਕਿ, ਦਿਨ ਦੇ ਦੌਰਾਨ, ਚੀਨੀ ਅਤੇ ਉੱਪਰ ਵਿੱਚ ਤੇਜ਼ ਵਾਧਾ ਹੁੰਦਾ ਹੈ. ਸਥਿਤੀ ਦੀ ਪੁਸ਼ਟੀ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਹੁੰਦੀ ਹੈ.

ਬੱਚੇ ਦੀ ਜਾਂਚ ਨਿਰੰਤਰ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਉਸਦੇ ਜਨਮ ਦੇ ਉਸੇ ਪਲ ਤੋਂ ਹੀ, ਜਿਸ ਨਾਲ ਤੁਸੀਂ ਸਮੇਂ ਸਿਰ ਐਂਡੋਕਰੀਨੋਪੈਥੀ ਦੀ ਮੌਜੂਦਗੀ ਦੀ ਪਛਾਣ ਕਰ ਸਕਦੇ ਹੋ.
ਬਿਮਾਰੀ ਦਾ ਸਪਸ਼ਟ ਪੜਾਅ (ਸਪਸ਼ਟ ਸ਼ੂਗਰ) ਇੱਕ ਸਾਲ ਤੱਕ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ, ਪ੍ਰੀਸਕੂਲ ਦੀ ਉਮਰ ਦੇ ਮਰੀਜ਼ਾਂ, ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਇੱਕ ਸਪਸ਼ਟ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਦੁਆਰਾ ਦਰਸਾਇਆ ਗਿਆ ਹੈ. ਪਹਿਲੇ ਸੰਕੇਤ:
- ਵੱਡੀ ਮਾਤਰਾ ਵਿੱਚ ਪਿਸ਼ਾਬ ਦਾ ਨਿਰਧਾਰਣ;
- ਨਿਰੰਤਰ ਪਿਆਸ;
- ਸੁੱਕੇ ਮੂੰਹ
- ਖੁਸ਼ਕੀ ਅਤੇ ਚਮੜੀ ਦੀ ਖੁਜਲੀ, ਜਾਂਚ ਦੇ ਦੌਰਾਨ, ਖੁਰਕ ਦੇਖੀ ਜਾ ਸਕਦੀ ਹੈ;
- ਚਮਕਦਾਰ ਜੀਭ, ਇਕੋ ਰੰਗ ਦੇ ਚੀਲ;
- ਬੱਚਿਆਂ ਵਿੱਚ ਅਕਸਰ ਡਾਇਪਰ ਧੱਫੜ ਹੁੰਦੇ ਹਨ, ਜਣਨ ਅੰਗਾਂ ਦੀ ਸੋਜਸ਼.
ਮੁ diagnosisਲੇ ਤਸ਼ਖੀਸ ਅਤੇ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਦੀ ਨਿਗਰਾਨੀ
ਬਿਮਾਰੀ ਦੀ ਮੌਜੂਦਗੀ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨਾ ਅਤੇ ਗਲਾਈਸੀਮੀਆ ਦੇ ਪੱਧਰ ਦੀ ਲਗਾਤਾਰ ਨਿਗਰਾਨੀ ਕਰਨਾ ਉਹੀ methodsੰਗ ਹਨ. ਉਹਨਾਂ ਨੂੰ ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰਾਂ ਨੂੰ ਸਪੱਸ਼ਟ ਕਰਨ, ਕੇਂਦਰੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ, ਗੁਰਦੇ, ਵਿਜ਼ੂਅਲ ਐਨਾਲਾਈਜ਼ਰ ਤੋਂ ਸੰਭਵ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕਣ ਅਤੇ ਹਾਈਪੋ- ਅਤੇ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਦੀਆਂ ਘਟਨਾਵਾਂ ਨੂੰ ਘੱਟ ਕਰਨ ਲਈ ਜ਼ਰੂਰੀ ਹਨ.
ਬਲੱਡ ਸ਼ੂਗਰ
ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਦੇ ਕਈ ਤਰੀਕਿਆਂ ਦੀ ਵਰਤੋਂ ਕਰੋ:
- ਇੱਕ ਉਂਗਲੀ ਤੋਂ ਕੇਸ਼ਿਕਾ ਦਾ ਲਹੂ ਲੈਣਾ;
- ਨਾੜੀ ਦੇ ਖੂਨ ਦੀ ਜਾਂਚ;
- ਐਕਸਪ੍ਰੈਸ ਵਿਧੀ, ਘਰ 'ਤੇ ਕੀਤੀ (ਗਲੂਕੋਮੀਟਰ).
ਪਹਿਲੀਆਂ ਦੋ ਵਿਧੀਆਂ ਮੈਡੀਕਲ ਸੰਸਥਾਵਾਂ ਦੀਆਂ ਸਥਿਤੀਆਂ ਵਿੱਚ ਵਿਸ਼ੇਸ਼ ਤੌਰ ਤੇ ਕੀਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ. ਦੋਵੇਂ ਖਾਲੀ ਪੇਟ 'ਤੇ ਹਨ, ਵਿਸ਼ੇ ਦੀ ਵਿਸ਼ੇਸ਼ ਤਿਆਰੀ ਦੀ ਜ਼ਰੂਰਤ ਹੈ (ਸਮੱਗਰੀ ਲੈਣ ਤੋਂ ਪਹਿਲਾਂ ਖਾਣ ਪੀਣ ਤੋਂ ਇਨਕਾਰ, ਇਕ ਡਾਕਟਰ ਦੀ ਆਗਿਆ ਨਾਲ ਦਵਾਈਆਂ ਲੈਣ ਤੋਂ ਇਨਕਾਰ, ਆਪਣੇ ਦੰਦ ਬੁਰਸ਼ ਕਰਨ, ਚਿ cheਇੰਗਮ ਦੀ ਵਰਤੋਂ, ਸਿਗਰਟ ਪੀਣਾ).

ਕੇਸ਼ਿਕਾ ਦਾ ਲਹੂ ਇਕ ਜੀਵ-ਜੀਵਾਣੂ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਬੱਚੇ ਦੇ ਸਰੀਰ ਦੀ ਆਮ ਸਥਿਤੀ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਦੀ ਆਗਿਆ ਦਿੰਦਾ ਹੈ
ਬਾਅਦ ਵਾਲਾ ਤਰੀਕਾ ਕਿਤੇ ਵੀ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ: ਕੰਮ ਤੇ, ਘਰ ਵਿਚ, ਹਸਪਤਾਲ ਵਿਚ, ਜਹਾਜ਼ ਵਿਚ, ਛੁੱਟੀਆਂ ਤੇ. ਇੱਕ ਵਿਸ਼ੇਸ਼ ਪੋਰਟੇਬਲ ਉਪਕਰਣ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ. ਦੱਸੇ ਗਏ ਜ਼ੋਨ ਵਿਚ ਲਾਗੂ ਕੀਤੇ ਗਏ ਰੀਐਜੈਂਟਸ ਨਾਲ ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ ਇਸ ਵਿਚ ਪਾਈਆਂ ਜਾਂਦੀਆਂ ਹਨ. ਇੱਥੇ ਮਨੁੱਖੀ ਖੂਨ ਦੀ ਇੱਕ ਬੂੰਦ ਭੇਜੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਉਪਕਰਣ ਡਿਵਾਈਸ ਦੀ ਸਕ੍ਰੀਨ ਤੇ ਗਲਾਈਸੀਮੀਆ ਸੰਕੇਤਾਂ ਦੇ ਮੁਲਾਂਕਣ ਤੇ ਡਾਟਾ ਪ੍ਰਦਾਨ ਕਰਦਾ ਹੈ.
ਪਿਸ਼ਾਬ ਖੰਡ
ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਪਿਸ਼ਾਬ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਉਦੋਂ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਖੂਨ ਵਿੱਚ ਇਸਦੇ ਸੰਕੇਤਕ 10 ਐਮ.ਐਮ.ਓ.ਐਲ. / ਐਲ ਦੇ ਥ੍ਰੈਸ਼ੋਲਡ ਨੂੰ ਪਾਰ ਕਰਦੇ ਹਨ. ਵਿਧੀ ਦਾ ਨੁਕਸਾਨ ਗਤੀਸ਼ੀਲਤਾ ਵਿਚ ਇਲਾਜ ਦੀ ਪ੍ਰਭਾਵਸ਼ੀਲਤਾ ਨੂੰ ਨਿਯੰਤਰਣ ਕਰਨ ਵਿਚ ਅਸਮਰੱਥਾ ਹੈ, ਭਾਵ, ਕੁਝ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਪ੍ਰਤੀ ਗਲਾਈਸੀਮੀਆ ਦੀ ਪ੍ਰਤੀਕ੍ਰਿਆ. ਗਲੂਕੋਸੂਰੀਆ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨ ਲਈ, ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ ਜੋ ਚੀਨੀ ਦੇ ਗਾੜ੍ਹਾਪਣ ਦੇ ਅਧਾਰ ਤੇ ਪਿਸ਼ਾਬ ਨਾਲ ਸੰਪਰਕ ਕਰਨ ਤੇ ਆਪਣਾ ਰੰਗ ਬਦਲਦੀਆਂ ਹਨ.
ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ ਵਿਚ ਕੇਟੋਨ ਦੇ ਸਰੀਰ ਦੇ ਸੰਕੇਤ
ਸ਼ੂਗਰ ਦੇ ਵਿਰੁੱਧ ਐਸੀਟੋਨ ਹੇਠ ਲਿਖਿਆਂ ਮਾਮਲਿਆਂ ਵਿੱਚ ਪਿਸ਼ਾਬ ਵਿੱਚ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ:
- ਖੂਨ ਵਿੱਚ ਮੋਨੋਸੈਕਰਾਇਡ ਦੇ ਬੇਕਾਬੂ ਸੰਕੇਤਕ;
- ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ;
- ਅੰਤਰ ਬਿਮਾਰੀਆਂ ਦੀ ਮੌਜੂਦਗੀ;
- ketoacidotic ਸਥਿਤੀ.
ਨਤੀਜਿਆਂ ਦੀ ਵਿਆਖਿਆ (ਐਮਐਮਓਲ / ਐਲ ਵਿੱਚ):
- 0.5 ਤੋਂ ਘੱਟ - "ਕੇਟੋਨਸ ਦੇ ਟਰੇਸ";
- 0.5-1.5 - "ਥੋੜ੍ਹੀ ਮਾਤਰਾ";
- 1,5-4 - "ਦਰਮਿਆਨੀ ਰਕਮ";
- 4-8 - "amountਸਤਨ ਮਾਤਰਾ";
- 8 ਤੋਂ ਉੱਪਰ - "ਉੱਚ ਮਾਤਰਾ".

ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ ਲਈ ਨਿਰਦੇਸ਼ ਐਸੀਟੋਨ ਬਾਡੀਜ਼ ਦੇ ਪੱਧਰ ਦੀ ਸੰਖਿਆ ਦੇ ਨਾਲ ਨਤੀਜਿਆਂ ਦੇ ਰੰਗ ਦੀ ਪੱਤਰ ਵਿਹਾਰ ਨੂੰ ਦਰਸਾਉਂਦੇ ਹਨ
ਰਿਕਾਰਡਿੰਗ ਡਾਟਾ
ਕਿਸੇ ਬਿਮਾਰ ਬੱਚੇ ਜਾਂ ਕਿਸ਼ੋਰ ਦੇ ਆਪਣੇ ਮਾਪਿਆਂ ਨੂੰ ਖੁਦ ਇੱਕ ਨਿੱਜੀ ਡਾਇਰੀ ਜ਼ਰੂਰ ਰੱਖਣੀ ਚਾਹੀਦੀ ਹੈ. ਇਹ ਘਰ ਦੇ ਤਸ਼ਖੀਸ ਦੇ ਸੰਕੇਤਾਂ, ਸਹਿਮੰਦ ਰੋਗਾਂ ਦੀ ਮੌਜੂਦਗੀ, ਸਰੀਰਕ ਗਤੀਵਿਧੀਆਂ ਅਤੇ ਦਿਨ ਭਰ ਖਾਣ ਵਾਲੇ ਭੋਜਨ ਨਾਲ ਜੁੜੇ ਸਾਰੇ ਡੇਟਾ ਨੂੰ ਰਿਕਾਰਡ ਕਰਨ ਲਈ ਸੁਵਿਧਾਜਨਕ ਹੈ.
ਇਸੇ ਤਰ੍ਹਾਂ ਦੀ ਡਾਇਰੀ ਕਿਵੇਂ ਬਣਾਈ ਜਾਵੇ ਇਸ ਬਾਰੇ ਜਾਣਕਾਰੀ ਐਂਡੋਕਰੀਨੋਲੋਜੀਕਲ ਪ੍ਰੋਫਾਈਲ, ਇੱਕ ਸ਼ੂਗਰ ਸਕੂਲ, ਅਤੇ ਤੰਗ-ਪ੍ਰੋਫਾਈਲ ਹਸਪਤਾਲਾਂ ਦੇ ਮੈਡੀਕਲ ਸੰਸਥਾਵਾਂ ਵਿੱਚ ਬੁਲੇਟਿਨ ਬੋਰਡਾਂ ਤੇ ਪਾਈ ਜਾ ਸਕਦੀ ਹੈ.
ਇਲਾਜ ਦੇ ਸਿਧਾਂਤ
ਇੱਕ ਬਿਮਾਰ ਬੱਚੇ ਦੀ ਮਦਦ ਕਰਨ ਦਾ ਅਧਾਰ, ਇੱਕ ਬਾਲਗ ਸ਼ੂਗਰ ਦੀ ਤਰ੍ਹਾਂ, ਡਾਈਟ ਥੈਰੇਪੀ. ਡਾਕਟਰ ਆਮ ਖੁਰਾਕ ਦੀ ਪੂਰੀ ਸਮੀਖਿਆ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ, ਹਰ ਰੋਜ਼ ਕੈਲੋਰੀ ਦੇ ਸੇਵਨ ਦਾ ਸਪੱਸ਼ਟ ਤੌਰ ਤੇ ਪਾਲਣ ਕਰਦੇ ਹਨ, ਰਚਨਾ ਵਿਚ ਖੰਡ ਅਤੇ ਤੇਜ਼ ਕਾਰਬੋਹਾਈਡਰੇਟ ਵਾਲੇ ਭੋਜਨ ਨਾਲ ਇਨਕਾਰ ਕਰਦੇ ਹਨ.
ਭੋਜਨ ਘੱਟੋ ਘੱਟ 6 ਵਾਰ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ (ਮੁੱਖ ਭੋਜਨ ਦੇ ਵਿਚਕਾਰ ਜੋ ਤੁਹਾਨੂੰ ਹਲਕੇ ਸਨੈਕਸ ਦੀ ਜ਼ਰੂਰਤ ਹੈ). ਪਾਚਕ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਥਾਂ ਫਾਈਬਰ ਅਤੇ ਖੁਰਾਕ ਫਾਈਬਰ ਨਾਲ ਭਰਪੂਰ ਭੋਜਨ ਹੁੰਦੇ ਹਨ. ਚਿੱਟੇ ਚਾਵਲ, ਸੋਜੀ, ਕਣਕ ਦੇ ਆਟੇ ਦੇ ਪਕਵਾਨ, ਸੀਮਤ ਆਲੂ, ਉਬਾਲੇ ਗਾਜਰ ਤੋਂ ਇਨਕਾਰ ਕਰੋ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਲਈ ਖੁਰਾਕ ਤਰਜੀਹ ਦਿੰਦੀ ਹੈ:
- ਸਬਜ਼ੀਆਂ;
- ਫਲ
- ਸੀਰੀਅਲ;
- ਚਰਬੀ ਮੀਟ ਅਤੇ ਮੱਛੀ;
- ਡੇਅਰੀ ਉਤਪਾਦ.
ਮਹੱਤਵਪੂਰਨ! ਭੋਜਨ ਉਬਲਿਆ, ਪਕਾਇਆ, ਪਕਾਉਣਾ ਚਾਹੀਦਾ ਹੈ. ਚਰਬੀ, ਤਮਾਕੂਨੋਸ਼ੀ, ਅਚਾਰ ਵਾਲੇ ਉਤਪਾਦਾਂ ਦਾ ਤਿਆਗ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ.

ਸਿਹਤਮੰਦ ਭੋਜਨ ਤੋਂ ਇਲਾਵਾ, ਤੁਹਾਨੂੰ ਨਿਯੰਤਰਣ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ ਕਿ ਬੱਚਾ ਦਿਨ ਭਰ ਕਾਫ਼ੀ ਪਾਣੀ ਪੀਦਾ ਹੈ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ
ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਲਈ ਜਰੂਰਤਾਂ:
- ਟੀਕੇ ਵਾਲੇ ਘੋਲ ਦੀ ਮਾਤਰਾ ਪ੍ਰਤੀ ਦਿਨ ਪ੍ਰਤੀ ਕਿਲੋਗ੍ਰਾਮ 1 ਯੂਨਿਟ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੋਣੀ ਚਾਹੀਦੀ;
- ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਹੋਣ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ - 0.5 ਟੁਕੜਿਆਂ ਤੱਕ, ਬਾਅਦ ਵਿਚ - 0.7-0.8 ਪੀਕ;
- ਦਵਾਈ ਦੀ ਰੋਜ਼ ਦੀ ਖੁਰਾਕ ਰਾਤ ਦੀ ਖੁਰਾਕ ਤੋਂ ਦੁਗਣੀ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ;
- “ਲੰਬੇ” ਇਨਸੁਲਿਨ ਨੂੰ “ਛੋਟੇ” ਟੀਕਿਆਂ ਦੇ ਨਾਲ ਜੋੜਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ;
- ਵਿਘਨ ਵਾਲੀ ਸਥਿਤੀ ਲਈ "ਛੋਟਾ" ਇਨਸੁਲਿਨ ਦੇ ਟੀਕਿਆਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ;
- ਸਿਰਫ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸ਼ੁੱਧ ਹੱਲ ਵਰਤੇ ਜਾਂਦੇ ਹਨ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਲਈ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਦਵਾਈਆਂ ਦੀਆਂ ਉਦਾਹਰਣਾਂ:
- ਅਲਟਰਾਸ਼ੋਰਟ ਅਤੇ ਛੋਟਾ ਐਕਸ਼ਨ ਦਾ ਮਤਲਬ ਹੈ - ਹੁਮਲੌਗ 100, ਹਿulਮੂਲਿਨ ਰੈਗੂਲਰ 100.
- ਦਰਮਿਆਨੇ-ਅਵਧੀ ਦੇ ਇਨਸੁਲਿਨ - ਹਿ Humਮੂਲਿਨ 100, ਪ੍ਰੋਟਾਫਨ 40.
- "ਲੰਬੇ" ਨਸ਼ੇ - ਡੀਟਮੀਰ, ਲੇਵਮੀਰ, ਲੈਂਟਸ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਰਵਾਇਤੀ ਇਨਸੁਲਿਨ ਸਰਿੰਜਾਂ, ਸਰਿੰਜ ਕਲਮਾਂ, ਇਨਸੁਲਿਨ ਪੰਪਾਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਰੈਜੀਮੈਂਟ ਅਤੇ ਖੁਰਾਕ ਵੱਖਰੇ ਤੌਰ ਤੇ ਹਾਜ਼ਰੀ ਕਰਨ ਵਾਲੇ ਡਾਕਟਰ ਦੁਆਰਾ ਚੁਣੀ ਜਾਂਦੀ ਹੈ.
ਭਵਿੱਖਬਾਣੀ
ਇਸ ਸਮੇਂ, ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾ ਰਿਹਾ ਹੈ, ਇਸੇ ਕਰਕੇ ਮੁਆਵਜ਼ੇ ਦੀ ਪ੍ਰਾਪਤੀ ਨੂੰ ਥੈਰੇਪੀ ਦਾ ਮੁੱਖ ਟੀਚਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ. ਬਿਮਾਰ ਬੱਚਿਆਂ ਦੀ ਉਮਰ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ ਕਿ ਗਲਾਈਸੀਮੀਆ ਦੇ ਅੰਕੜਿਆਂ ਨੂੰ ਮਨਜ਼ੂਰ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ ਰੱਖਣਾ ਕਿੰਨਾ ਸੰਭਵ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਪੁਰਾਣੀ ਨਾੜੀ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਦੇ ਸਮੇਂ, ਜੋ ਅਪੰਗਤਾ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ.

ਬਿਮਾਰ ਬੱਚੇ ਨੂੰ ਇਹ ਨਹੀਂ ਮਹਿਸੂਸ ਕਰਨਾ ਚਾਹੀਦਾ ਕਿ ਉਹ ਹਰ ਕਿਸੇ ਵਰਗਾ ਨਹੀਂ ਹੈ, ਉਸਦੀਆਂ ਅੱਖਾਂ ਖੁਸ਼ੀਆਂ ਨਾਲ ਚਮਕਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ (ਇਹ ਪ੍ਰਾਪਤ ਕਰਨਾ ਮਾਪਿਆਂ ਦਾ ਕੰਮ ਹੈ)
ਅਪੰਗਤਾ ਸਥਾਪਤ ਕਰਨ ਦੇ ਮੁੱਦੇ 'ਤੇ ਅਕਸਰ ਵਿਚਾਰ-ਵਟਾਂਦਰਾ ਹੁੰਦਾ ਹੈ, ਪਰ ਇਸ ਦਾ ਸਪਸ਼ਟ ਜਵਾਬ ਨਹੀਂ ਹੁੰਦਾ. ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਉਹਨਾਂ ਬੱਚਿਆਂ ਲਈ ਇੱਕ ਅਪਾਹਜ ਸਮੂਹ ਦੀ ਸਥਾਪਨਾ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਜੋ ਕਿ ਸੜਨ ਵਾਲੀ ਸਥਿਤੀ ਵਿੱਚ ਹਨ, ਗੁਰਦਿਆਂ ਤੋਂ ਪੇਚੀਦਗੀਆਂ ਹਨ, ਸੀ ਐਨ ਐਸ ਵਿਜ਼ੂਅਲ ਵਿਸ਼ਲੇਸ਼ਕ, ਜੋ ਆਪਣੀ ਦੇਖਭਾਲ ਕਰਨ ਦੀ ਆਗਿਆ ਨਹੀਂ ਦਿੰਦਾ, ਅਣਅਧਿਕਾਰਤ ਵਿਅਕਤੀਆਂ ਦੀ ਮੌਜੂਦਗੀ ਅਤੇ ਸਹਾਇਤਾ ਦੀ ਲੋੜ ਹੈ.
ਰੋਕਥਾਮ ਉਪਾਅ
ਰੋਕਥਾਮ ਵਿੱਚ ਹੇਠ ਲਿਖੀਆਂ ਗਤੀਵਿਧੀਆਂ ਸ਼ਾਮਲ ਹਨ:
- ਸਿਹਤਮੰਦ ਖਾਣਾ
- ਕਾਫ਼ੀ ਸਰੀਰਕ ਗਤੀਵਿਧੀ;
- ਵਧੇਰੇ ਭਾਰ ਦੇ ਵਿਰੁੱਧ ਲੜਨਾ;
- ਸਾਲਾਨਾ ਡਾਕਟਰੀ ਜਾਂਚ;
- ਨੀਂਦ, ਆਰਾਮ ਅਤੇ ਗਤੀਵਿਧੀ ਲਈ ਸਮੇਂ ਦੀ ਸਹੀ ਵੰਡ.
ਜੇ ਕੋਈ ਵਿਅਕਤੀ ਜੋ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਦੇ ਵਿਕਾਸ ਦਾ ਸੰਭਾਵਤ ਹੈ, ਉਹ ਅਜਿਹੀਆਂ ਸਿਫਾਰਸ਼ਾਂ ਦੀ ਪਾਲਣਾ ਨਹੀਂ ਕਰਦਾ, ਤਾਂ ਬਿਮਾਰੀ ਦੇ ਵੱਧਣ ਦਾ ਜੋਖਮ ਕਈ ਗੁਣਾ ਵੱਧ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਗੰਭੀਰ ਮੋਟਾਪੇ ਦੀ ਮੌਜੂਦਗੀ ਵਿਚ - 10 ਵਾਰ.