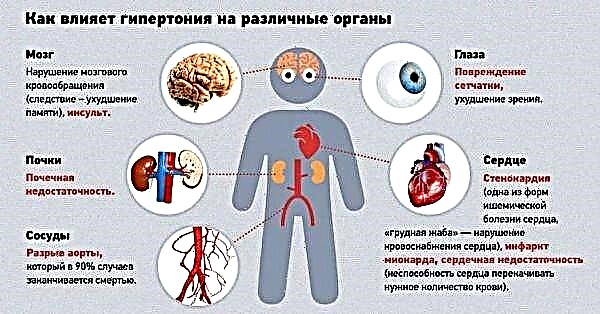
ਟਾਈਪ 1 ਜਾਂ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਅਕਸਰ ਅਗਲੀਆਂ ਮੁਸ਼ਕਲਾਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ.
ਸਭ ਤੋਂ ਆਮ ਸਹਿ ਰੋਗਾਂ ਵਿਚੋਂ ਇਕ ਹੈ ਡਾਇਬੀਟੀਜ਼ ਨਿurਰੋਪੈਥੀ.
ਇਹ ਗਲੂਕੋਜ਼ ਦੀ ਉੱਚ ਇਕਾਗਰਤਾ ਦੇ ਕਾਰਨ ਪੈਦਾ ਹੁੰਦਾ ਹੈ, ਜੋ ਸਾਰੇ ਸਰੀਰ ਦੇ ਤੰਤੂ ਕੋਸ਼ਿਕਾਵਾਂ ਦੇ ਨੁਕਸਾਨ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਨਕਾਰਾਤਮਕ ਤਬਦੀਲੀ ਵੱਲ ਜਾਂਦਾ ਹੈ.
ਕਾਰਨ ਅਤੇ ਬਿਮਾਰੀ ਦੀਆਂ ਕਿਸਮਾਂ
 ਅੰਕੜਿਆਂ ਦੇ ਅਨੁਸਾਰ, ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਵਿੱਚ ਪਹਿਲੀ ਛਾਲ ਤੇ ਵੀ, ਰੋਗ ਦੇ ਲੱਛਣ 11% ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਨੋਟ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਦੂਜੀ ਕਿਸਮ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਵਿਕਾਸ ਦੇ ਨਾਲ, ਹਰ ਤੀਜੇ ਮਰੀਜ਼ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੇ ਹਨ.
ਅੰਕੜਿਆਂ ਦੇ ਅਨੁਸਾਰ, ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਵਿੱਚ ਪਹਿਲੀ ਛਾਲ ਤੇ ਵੀ, ਰੋਗ ਦੇ ਲੱਛਣ 11% ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਨੋਟ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਦੂਜੀ ਕਿਸਮ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਵਿਕਾਸ ਦੇ ਨਾਲ, ਹਰ ਤੀਜੇ ਮਰੀਜ਼ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੇ ਹਨ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਥੋਕ ਵਿਚ (10 ਵਿੱਚੋਂ 8 ਵਿਅਕਤੀਆਂ), ਸ਼ੂਗਰ ਰੋਗ ਨਿopਰੋਪੈਥੀ ਆਪਣੇ ਆਪ ਨੂੰ ਲੱਤਾਂ 'ਤੇ ਬਿਲਕੁਲ ਸਪੱਸ਼ਟ ਤੌਰ ਤੇ ਪ੍ਰਗਟ ਕਰਦਾ ਹੈ, ਜਿੱਥੇ ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਇਲਾਜ਼ ਨਾ ਕਰਨ ਵਾਲੇ ਟ੍ਰੋਫਿਕ ਫੋੜੇ ਹੁੰਦੇ ਹਨ.
ਸ਼ੂਗਰ ਦੀ ਸ਼ੂਗਰ (ਸ਼ੂਗਰ) ਦੀ ਸ਼ੂਗਰ ਦੇ ਨਿ neਰੋਪੈਥੀ ਦੀ ਦਿੱਖ ਦਾ ਮੁੱਖ ਕਾਰਨ ਗਲੂਕੋਜ਼ ਦਾ ਕਾਰਨ ਹੈ. ਇਸ ਪਦਾਰਥ ਦੀ ਇੱਕ ਉੱਚ ਇਕਾਗਰਤਾ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀ ਪੇਟੈਂਸੀ ਨੂੰ ਖ਼ਰਾਬ ਕਰਦੀ ਹੈ, ਜਿਸਦਾ ਅਰਥ ਹੈ ਕਿ ਆਕਸੀਜਨ ਇੱਥੇ ਕਾਫ਼ੀ ਮਾਤਰਾ ਵਿੱਚ ਵਗਣਾ ਬੰਦ ਕਰ ਦਿੰਦੀ ਹੈ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਉੱਚ ਖੰਡ ਵੱਖ-ਵੱਖ ਪਾਚਕ ਵਿਕਾਰ (ਮੈਟਾਬੋਲਿਜ਼ਮ) ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ. ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਵਿਚ, ਮੁਕਤ ਰੈਡੀਕਲ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ, ਖਣਿਜਾਂ ਅਤੇ ਪਾਣੀ ਦੇ ਜਜ਼ਬ ਹੋਣ ਵਿਚ ਦਖਲ ਦਿੰਦੇ ਹਨ. ਇਸ ਤੋਂ, ਨਸਾਂ ਦੇ ਰੇਸ਼ੇ ਫੁੱਲਣ ਲੱਗਦੇ ਹਨ.
ਇਹ ਬਿਮਾਰੀ ਤਿੰਨ ਕਿਸਮਾਂ ਵਿੱਚੋਂ ਇੱਕ ਵਿੱਚ ਹੁੰਦੀ ਹੈ:
- ਪੈਰੀਫਿਰਲ;
- ਖੁਦਮੁਖਤਿਆਰੀ
- ਸਥਾਨਕ ਨੂੰ.
ਲੱਛਣ
ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ ਦੀ ਕਿਸਮ ਦੇ ਅਧਾਰ ਤੇ ਲੱਛਣ ਵੱਖਰੇ ਹੋ ਸਕਦੇ ਹਨ.
ਪੈਰੀਫਿਰਲ
 ਇਹ ਹੌਲੀ ਵਿਕਾਸ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ. ਪਹਿਲੇ ਸੰਕੇਤ ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਕਾਫ਼ੀ ਲੰਬੇ ਸਮੇਂ ਬਾਅਦ ਪ੍ਰਗਟ ਹੋ ਸਕਦੇ ਹਨ.
ਇਹ ਹੌਲੀ ਵਿਕਾਸ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ. ਪਹਿਲੇ ਸੰਕੇਤ ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਕਾਫ਼ੀ ਲੰਬੇ ਸਮੇਂ ਬਾਅਦ ਪ੍ਰਗਟ ਹੋ ਸਕਦੇ ਹਨ.
ਪੈਰੀਫਿਰਲ ਨਿ neਰੋਪੈਥੀ ਦੇ ਮੁੱਖ ਲੱਛਣ ਝਰਨਾਹਟ ਦੀਆਂ ਭਾਵਨਾਵਾਂ, ਪੈਰਾਂ, ਹੱਥਾਂ ਜਾਂ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸਿਆਂ ਵਿੱਚ ਦਰਦ, ਤਣਾਅ ਸੁੰਨ ਹੋਣਾ ਅਤੇ "ਲੁੰਬਾਗੋ" ਹੋਣਗੇ.
ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਵਿੱਚ ਕਮੀ ਪੈਰਾਂ ਦੀ ਚਮੜੀ ਅਤੇ ਹੇਠਲੇ ਪਾਚਿਆਂ ਦੀ ਆਮ ਸਥਿਤੀ ਦੀ ਨਿਰੰਤਰ ਦੇਖਭਾਲ ਕਰਨਾ ਜ਼ਰੂਰੀ ਬਣਾਉਂਦੀ ਹੈ.
ਨਿ neਰੋਪੈਥੀ ਦੇ ਨਾਲ, ਪੈਥੋਲੋਜੀਕਲ ਤਬਦੀਲੀਆਂ ਅਕਸਰ ਹੁੰਦੀਆਂ ਹਨ: ਛਾਲੇ, ਇੰਨਗ੍ਰਾਉਂਡ ਨਹੁੰ, ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੁਸ਼ਕੀ, ਚੀਰ, ਮੱਕੀ ਆਦਿ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਤੰਗ ਜੁੱਤੀਆਂ ਤੋਂ ਛੋਟੀਆਂ ਛੋਟੀਆਂ ਝੁਰੜੀਆਂ ਵੀ ਫੋੜੇ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ.
 ਉਸ ਸਥਿਤੀ ਵਿੱਚ ਜਦੋਂ ਬਿਮਾਰੀ ਬਹੁਤ ਪਹਿਲਾਂ ਖੜ੍ਹੀ ਹੋਈ ਸੀ, ਪਰ ਨਿਦਾਨ ਨਹੀਂ ਕੀਤਾ ਗਿਆ ਸੀ, ਅਤੇ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਦੀ ਨਿਗਰਾਨੀ ਨਹੀਂ ਕੀਤੀ ਗਈ ਸੀ, ਵੱਖ-ਵੱਖ ਅੰਗਾਂ ਦੇ ਨੁਕਸਾਨ ਦੇ ਜੋਖਮ ਅਤੇ ਸਭ ਤੋਂ ਵੱਧ, ਪੈਰਾਂ ਦੀਆਂ ਸੱਟਾਂ ਕਈ ਗੁਣਾ ਵੱਧ ਜਾਂਦੀਆਂ ਹਨ.
ਉਸ ਸਥਿਤੀ ਵਿੱਚ ਜਦੋਂ ਬਿਮਾਰੀ ਬਹੁਤ ਪਹਿਲਾਂ ਖੜ੍ਹੀ ਹੋਈ ਸੀ, ਪਰ ਨਿਦਾਨ ਨਹੀਂ ਕੀਤਾ ਗਿਆ ਸੀ, ਅਤੇ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਦੀ ਨਿਗਰਾਨੀ ਨਹੀਂ ਕੀਤੀ ਗਈ ਸੀ, ਵੱਖ-ਵੱਖ ਅੰਗਾਂ ਦੇ ਨੁਕਸਾਨ ਦੇ ਜੋਖਮ ਅਤੇ ਸਭ ਤੋਂ ਵੱਧ, ਪੈਰਾਂ ਦੀਆਂ ਸੱਟਾਂ ਕਈ ਗੁਣਾ ਵੱਧ ਜਾਂਦੀਆਂ ਹਨ.
ਬਹੁਤ ਹੀ ਉੱਨਤ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਕੱ ampਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋ ਸਕਦੀ ਹੈ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਬਿਮਾਰੀ ਦੀ ਪੈਰੀਫਿਰਲ ਕਿਸਮ ਆਪਣੇ ਆਪ ਵਿਚ ਖਰਾਬ ਤਾਲਮੇਲ ਅਤੇ ਸੰਤੁਲਨ, ਨਿਰੰਤਰ ਕਮਜ਼ੋਰੀ, ਦੇ ਨਾਲ ਨਾਲ ਛੂਹਣ ਜਾਂ ਤਾਪਮਾਨ ਦੇ ਉਤਰਾਅ-ਚੜ੍ਹਾਅ ਪ੍ਰਤੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਵਿਚ ਵਾਧਾ ਜਾਂ ਕਮੀ ਵਿਚ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ.
ਇਕੱਲੇ
 ਗੈਸਟਰ੍ੋਇੰਟੇਸਟਾਈਨਲ ਵਿਕਾਰ (ਫੁੱਲਣਾ, ਦਰਦ, ਉਲਟੀਆਂ, ਕਬਜ਼ ਜਾਂ ਦਸਤ) ਦੀ ਮੌਜੂਦਗੀ ਦੁਆਰਾ ਇੱਕ ਖੁਦਮੁਖਤਿਆਰੀ ਕਿਸਮ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ.
ਗੈਸਟਰ੍ੋਇੰਟੇਸਟਾਈਨਲ ਵਿਕਾਰ (ਫੁੱਲਣਾ, ਦਰਦ, ਉਲਟੀਆਂ, ਕਬਜ਼ ਜਾਂ ਦਸਤ) ਦੀ ਮੌਜੂਦਗੀ ਦੁਆਰਾ ਇੱਕ ਖੁਦਮੁਖਤਿਆਰੀ ਕਿਸਮ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ.
ਅਜਿਹੀਆਂ ਬਿਮਾਰੀਆਂ ਦੇ ਕਾਰਨ ਪੇਟ (ਪੈਰੇਸਿਸ) ਦੀ ਮੋਟਰ ਗਤੀਵਿਧੀ ਦੀ ਉਲੰਘਣਾ ਹਨ.
ਰਾਤ ਨੂੰ ਜਾਂ ਕੁਝ ਖਾਣਿਆਂ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵੇਲੇ ਉੱਪਰਲੇ ਸਰੀਰ ਨੂੰ ਪਸੀਨਾ ਆਉਣਾ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ.
Womenਰਤਾਂ ਵਿੱਚ ਪਿਸ਼ਾਬ ਕਰਨ ਅਤੇ ਮਰਦਾਂ ਵਿੱਚ ਈਰੇਟਾਈਲ ਫੰਕਸ਼ਨ ਵਿੱਚ ਮੁਸ਼ਕਲਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ. ਜਦੋਂ ਝੂਠ ਬੋਲਣ ਜਾਂ ਬੈਠਣ ਦੀ ਸਥਿਤੀ ਤੋਂ ਉੱਠਣਾ, ਚੱਕਰ ਆਉਣਾ ਅਤੇ ਕਮਜ਼ੋਰੀ ਹੋ ਸਕਦੀ ਹੈ - ਹੋਸ਼ ਦੇ ਨੁਕਸਾਨ ਤੱਕ. ਇਸ ਲੱਛਣ ਨੂੰ ਆਰਥੋਸਟੈਟਿਕ ਹਾਈਪੋਟੈਂਸ਼ਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ. ਪਹਿਲੀ ਕਿਸਮ ਦੀ ਤਰ੍ਹਾਂ, ਬਿਮਾਰੀ ਲੱਤਾਂ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਤ ਕਰ ਸਕਦੀ ਹੈ.
ਸਥਾਨਕ
 ਸਥਾਨਕ ਨਿurਰੋਪੈਥੀ ਅਚਾਨਕ ਹੁੰਦੀ ਹੈ ਅਤੇ ਸਰੀਰ ਜਾਂ ਅੰਗ ਦੇ ਕਿਸੇ ਇੱਕ ਹਿੱਸੇ ਦੇ ਕੰਮਕਾਜ ਵਿੱਚ ਵਿਘਨ ਪਾਉਂਦੀ ਹੈ.
ਸਥਾਨਕ ਨਿurਰੋਪੈਥੀ ਅਚਾਨਕ ਹੁੰਦੀ ਹੈ ਅਤੇ ਸਰੀਰ ਜਾਂ ਅੰਗ ਦੇ ਕਿਸੇ ਇੱਕ ਹਿੱਸੇ ਦੇ ਕੰਮਕਾਜ ਵਿੱਚ ਵਿਘਨ ਪਾਉਂਦੀ ਹੈ.
ਜੇ ਉਸ ਦੀਆਂ ਲੱਤਾਂ ਨਿਸ਼ਾਨਾ ਬਣ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਮਰੀਜ਼ ਨੂੰ ਪੱਟ, ਪੈਰ, ਆਦਿ ਵਿੱਚ ਦਰਦ ਮਹਿਸੂਸ ਹੋਵੇਗਾ.
ਅਕਸਰ ਅੰਗਾਂ ਦੇ ਮੋਟਰ ਫੰਕਸ਼ਨਾਂ ਵਿਚ ਨਕਾਰਾਤਮਕ ਤਬਦੀਲੀਆਂ ਹੁੰਦੀਆਂ ਹਨ.
ਜਦੋਂ ਨਸਾਂ ਨੂੰ ਜਕੜਿਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਨਤੀਜਿਆਂ ਦਾ ਵਿਕਾਸ ਹੌਲੀ ਹੌਲੀ, ਹੌਲੀ ਹੌਲੀ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ. ਅੱਖ ਦੇ ਨਸਾਂ ਦੇ ਰੇਸ਼ੇ ਦੇ ਜਖਮ ਦੇ ਨਾਲ, ਦਰਦ ਉਨ੍ਹਾਂ ਦੇ ਅੰਦੋਲਨ ਅਤੇ ਦੁਖਦਾਈ ਪ੍ਰਭਾਵ ਦੇ ਦੌਰਾਨ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ.
ਇਸ ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ ਸਮੇਂ ਦੇ ਨਾਲ ਜਾਂ ਇਸ ਦੇ ਉਲਟ, ਵਧਣ ਅਤੇ ਅੰਗਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਨੂੰ ਨਾ ਪੂਰਾ ਹੋਣ ਵਾਲਾ ਨੁਕਸਾਨ ਪਹੁੰਚਾ ਸਕਦੇ ਹਨ.
ਡਾਇਗਨੋਸਟਿਕਸ
ਬਿਮਾਰੀ ਦੀ ਮੁ diagnosisਲੀ ਜਾਂਚ ਮੁਸ਼ਕਲ ਹੈ. ਬਹੁਤ ਲੰਬੇ ਸਮੇਂ ਲਈ ਇਹ ਕਿਸੇ ਵੀ ਤਰੀਕੇ ਨਾਲ ਪ੍ਰਗਟ ਨਹੀਂ ਹੁੰਦਾ, ਇਕ ਵਿਅਕਤੀ ਨੂੰ ਆਪਣੀ ਸਥਿਤੀ ਬਾਰੇ ਚਿੰਤਾ ਕਰਨ ਵਿਚ ਕਈ ਸਾਲ ਲੱਗ ਸਕਦੇ ਹਨ.ਅਤੇ ਮਰੀਜ਼ ਖੁਦ, ਸ਼ੂਗਰ ਵਾਲੇ ਵੀ ਅਕਸਰ ਸੰਭਵ ਮੁਸ਼ਕਲਾਂ ਬਾਰੇ ਨਹੀਂ ਜਾਣਦੇ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਬਿਮਾਰੀ ਦਾ ਲੱਛਣ ਬਹੁਤ ਵਿਲੱਖਣ ਅਤੇ ਬਹੁਤ ਆਮ ਹੁੰਦਾ ਹੈ, ਜੋ ਮਰੀਜ਼ ਦੀ ਮਾੜੀ ਸਿਹਤ ਦੇ ਕਾਰਨਾਂ ਦੀ ਸਹੀ ਪਛਾਣ ਵਿਚ ਯੋਗਦਾਨ ਨਹੀਂ ਪਾਉਂਦਾ.
ਬਿਮਾਰੀ ਦੇ ਛੇਤੀ ਪਤਾ ਲਗਾਉਣ ਦਾ ਮੁੱਖ ਤਰੀਕਾ ਸਕ੍ਰੀਨਿੰਗ ਹੈ. ਹਾਲਾਂਕਿ, ਇਹ ਹਮੇਸ਼ਾਂ ਨਿਰਧਾਰਤ ਨਹੀਂ ਹੁੰਦਾ, ਇਸਲਈ ਇਹ ਜ਼ਰੂਰੀ ਹੈ ਕਿ ਡਾਕਟਰ ਨੂੰ ਜਿੰਨੀ ਹੋ ਸਕੇ ਸਾਵਧਾਨੀ ਨਾਲ ਦੱਸਣਾ ਅਤੇ ਬਿਮਾਰੀ ਅਤੇ ਦਰਦਨਾਕ ਪ੍ਰਗਟਾਵਾਂ ਦੇ ਸੰਕੇਤਾਂ ਬਾਰੇ ਸਾਰੇ ਵੇਰਵਿਆਂ ਦੇ ਨਾਲ.
ਇਲਾਜ
 ਜਦੋਂ ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਲਾਜ ਮੁੱਖ ਤੌਰ ਤੇ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਨੂੰ ਸਥਿਰ ਕਰਨ ਅਤੇ ਇਸਦੇ ਸਧਾਰਣ ਪੱਧਰ ਦੀਆਂ ਕਦਰਾਂ ਕੀਮਤਾਂ ਨੂੰ ਕਾਇਮ ਰੱਖਣ ਵਿੱਚ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ.
ਜਦੋਂ ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਲਾਜ ਮੁੱਖ ਤੌਰ ਤੇ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਨੂੰ ਸਥਿਰ ਕਰਨ ਅਤੇ ਇਸਦੇ ਸਧਾਰਣ ਪੱਧਰ ਦੀਆਂ ਕਦਰਾਂ ਕੀਮਤਾਂ ਨੂੰ ਕਾਇਮ ਰੱਖਣ ਵਿੱਚ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ.
ਸਿਰਫ ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਸਥਿਰ ਹੋ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਬਿਮਾਰੀ ਮੁੜ ਆਉਂਦੀ ਹੈ.
ਗਲਾਈਸੈਮਿਕ ਸਥਿਰਤਾ ਦੇ ਛੇ ਮਹੀਨਿਆਂ ਤੋਂ ਪਹਿਲਾਂ ਸੁਧਾਰ ਕਰਨਾ ਸੰਭਵ ਨਹੀਂ ਹੈ.
ਜੇ ਦਵਾਈਆਂ ਜੋ ਇਨਸੁਲਿਨ ਸਿੰਥੇਸਿਸ ਨੂੰ ਸਰਗਰਮ ਕਰਦੀਆਂ ਹਨ ਲੋੜੀਂਦਾ ਪ੍ਰਭਾਵ ਨਹੀਂ ਦਿੰਦੀਆਂ, ਤਾਂ ਇਨਸੁਲਿਨ-ਰੱਖਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਡਾਕਟਰ ਦੁਆਰਾ ਦਿੱਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ. ਨਾਲ ਹੀ, ਮਰੀਜ਼ ਨੂੰ ਭਾਰ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨ ਅਤੇ ਖੂਨ ਵਿੱਚ ਲਿਪਿਡਸ ਦੇ ਪੱਧਰ ਦੀ ਨਿਯਮਤ ਤੌਰ ਤੇ ਜਾਂਚ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਅਕਸਰ, ਗਰੁੱਪਾਂ ਏ ਅਤੇ ਬੀ ਦੇ ਫੋਲਿਕ ਐਸਿਡ ਅਤੇ ਵਿਟਾਮਿਨਾਂ ਦੇ ਸੇਵਨ ਦਾ ਮਰੀਜ਼ਾਂ 'ਤੇ ਸਕਾਰਾਤਮਕ ਪ੍ਰਭਾਵ ਪੈਂਦਾ ਹੈ, ਕੁਝ ਮਾਮਲਿਆਂ ਵਿਚ, ਦਵਾਈ ਸਾੜ-ਰਹਿਤ ਨਾਨ-ਸਟੀਰੌਇਡ ਦਵਾਈਆਂ ਵਿਚ ਮਦਦ ਕਰਦੀ ਹੈ.
ਬਿਮਾਰੀ ਦੇ ਮੁ stagesਲੇ ਪੜਾਅ ਵਿਚ ਦਰਦ ਤੋਂ ਰਾਹਤ ਆਮ ਤੌਰ ਤੇ ਸਤਹੀ ਦਵਾਈਆਂ ਜਿਵੇਂ ਕੈਪਸੈਸਿਨ ਨਾਲ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਇਹ ਕਰੀਮ ਲਾਲੀ ਅਤੇ ਜਲਣ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਦੂਰ ਕਰਦੀ ਹੈ. ਦਿਨ ਵਿਚ 3-5 ਵਾਰ ਚਮੜੀ ਦੀ ਸਮੱਸਿਆ ਵਾਲੇ ਇਲਾਕਿਆਂ ਦਾ ਇਲਾਜ ਕਰੋ. ਹਾਲਾਂਕਿ, ਘਰੇਲੂ ਇਲਾਜ ਹਮੇਸ਼ਾਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਹੀਂ ਹੁੰਦਾ.

ਸੰਯੁਕਤ ਕੈਪਸਾਈਸਿਨ ਅਤਰ
ਨਸ਼ਿਆਂ ਤੋਂ ਇਲਾਵਾ ਜੋ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਵਧਾਉਂਦੀਆਂ ਹਨ, ਨਿurਰੋਪੈਥੀ ਦੇ ਇਲਾਜ ਦੇ ਮੁੱਖ ਸਾਧਨ ਦੋ ਸਮੂਹਾਂ ਦੀਆਂ ਦਵਾਈਆਂ ਹਨ:
- ਟ੍ਰਾਈਸਾਈਕਲਿਕ ਰੋਗਾਣੂਨਾਸ਼ਕ. ਅਕਸਰ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ ਇਮੀਪ੍ਰਾਮਾਈਨ, ਐਮੀਟ੍ਰਿਪਟਾਈਨਲਾਈਨ, ਕਲੋਮੀਪ੍ਰਾਮਾਈਨ, ਅਤੇ ਨੌਰਟ੍ਰਿਪਟਾਈਨ. ਉਹ ਸੁਸਤੀ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ, ਇਸ ਲਈ ਉਹ ਆਮ ਤੌਰ ਤੇ ਸੌਣ ਤੋਂ ਪਹਿਲਾਂ ਲਿਆ ਜਾਂਦਾ ਹੈ. ਖੁਰਾਕ - ਤਣਾਅ ਦੇ ਇਲਾਜ ਨਾਲੋਂ ਘੱਟ.
- ਐਂਟੀਕੋਨਵੁਲਸੈਂਟਸ: ਕਾਰਬਾਮਾਜ਼ੇਪੀਨ ਅਤੇ ਗੈਬਾਪੈਂਟਿਨ. ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਜੋਖਮ ਨੂੰ ਹੌਲੀ ਹੌਲੀ ਖੁਰਾਕ ਵਧਾਉਣ ਨਾਲ ਘਟਾਇਆ ਜਾਂਦਾ ਹੈ; ਇਹ ਲਿੰਗ ਦੇ ਇਲਾਜ ਦੇ ਜ਼ਰੂਰੀ ਪੱਧਰ ਤੇ ਨਹੀਂ ਪਹੁੰਚਦਾ.
ਸਬੰਧਤ ਵੀਡੀਓ
ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ ਦੀ ਰੋਕਥਾਮ ਅਤੇ ਇਲਾਜ ਬਾਰੇ:
ਸਿੱਟੇ ਵਜੋਂ, ਅਸੀਂ ਨੋਟ ਕਰਦੇ ਹਾਂ: ਸ਼ੂਗਰ ਦੀ ਨਿ neਰੋਪੈਥੀ ਦੇ ਰੂਪ ਵਿਚ ਇਕ ਪੇਚੀਦਗੀ ਅਜੇ ਅੰਤਮ ਇਲਾਜ ਲਈ ਯੋਗ ਨਹੀਂ ਹੈ, ਨਿਰੰਤਰ ਮੇਨਟੇਨੈਂਸ ਥੈਰੇਪੀ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਹਾਲਾਂਕਿ, ਤੁਹਾਡੀ ਸਥਿਤੀ 'ਤੇ ਸਹੀ ਨਿਯੰਤਰਣ ਪ੍ਰਦਾਨ ਕਰਨਾ ਅਤੇ ਲੋੜੀਂਦੀਆਂ ਦਵਾਈਆਂ ਲੈਣ ਨਾਲ, ਇਕ ਵਿਅਕਤੀ ਆਪਣੀ ਖ਼ੁਸ਼ੀ ਲਈ, ਬਹੁਤ ਵਧੀਆ ਮਹਿਸੂਸ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਉਸੇ ਸਮੇਂ ਪੂਰੀ ਤਰ੍ਹਾਂ ਜੀ ਸਕਦਾ ਹੈ.