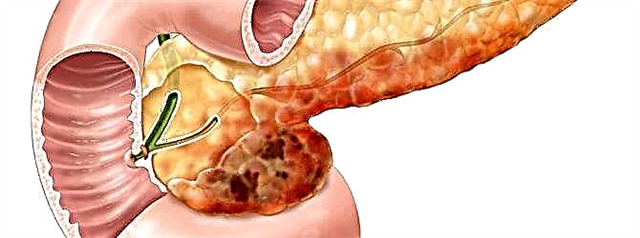
ਡਾਇਬੀਟੀਜ਼ ਮੇਲਿਟਸ (ਡੀਐਮ) ਵਿੱਚ, ਪਾਚਕ - ਇਨਸੁਲਿਨ ਦੁਆਰਾ ਹਾਰਮੋਨ ਦੇ ਉਤਪਾਦਨ ਵਿੱਚ ਵਿਘਨ ਪਾਇਆ ਜਾਂਦਾ ਹੈ, ਜੋ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਲਈ ਜ਼ਰੂਰੀ ਹੁੰਦਾ ਹੈ. ਬਦਕਿਸਮਤੀ ਨਾਲ, ਇਸ ਬਿਮਾਰੀ ਦੀ ਕੋਈ ਉਮਰ ਪਾਬੰਦੀ ਨਹੀਂ ਹੈ ਅਤੇ ਬਾਲਗਾਂ ਅਤੇ ਬੱਚਿਆਂ ਵਿੱਚ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ.
ਮੁ theਲੇ ਲੱਛਣਾਂ ਨੂੰ ਨਾ ਖੁੰਝਣਾ ਮਹੱਤਵਪੂਰਣ ਹੈ, ਜੋ ਤੁਹਾਨੂੰ ਗੰਭੀਰ ਨਤੀਜਿਆਂ ਦੇ ਵਿਕਾਸ ਤੋਂ ਬਚਣ ਲਈ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਉਪਾਅ ਕਰਨ ਦੀ ਆਗਿਆ ਦਿੰਦਾ ਹੈ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ mellitus, ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਵਿੱਚ ਬਹੁਤ ਘੱਟ ਹੀ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਲੱਖਾਂ ਹੀ ਪੈਦਾ ਹੋਣ ਵਾਲੀਆਂ ਭਾਵਨਾਵਾਂ ਦਾ ਵਰਣਨ ਕਰਨ ਦੇ ਯੋਗ ਨਹੀਂ ਹੁੰਦੇ.
ਵਾਪਰਨ ਦੇ ਕਾਰਨ
ਇਕ ਬੱਚਾ ਕਈ ਕਾਰਨਾਂ ਕਰਕੇ ਸ਼ੂਗਰ ਦਾ ਵਿਕਾਸ ਕਰ ਸਕਦਾ ਹੈ. ਅੰਦਰੂਨੀ ਕਾਰਕਾਂ ਵਿਚ ਪ੍ਰਕਾਸ਼ਤ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ:
- ਜੈਨੇਟਿਕ ਪ੍ਰਵਿਰਤੀ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਹੋਣ ਦੇ ਜੋਖਮ ਵੱਧ ਜਾਂਦੇ ਹਨ ਜੇ ਉਨ੍ਹਾਂ ਦੀ ਮਾਂ ਇਸ ਬਿਮਾਰੀ ਨਾਲ ਬਿਮਾਰ ਹੈ. ਜੋਖਮਾਂ ਨੂੰ ਘਟਾਉਣ ਲਈ, ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਸ਼ੂਗਰ 'ਤੇ ਸਖਤ ਨਿਯੰਤਰਣ ਬਣਾਈ ਰੱਖਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
- ਗਲਤ ਪੋਸ਼ਣ ਬਚਪਨ ਵਿੱਚ ਚਰਬੀ ਵਾਲੇ ਭੋਜਨ ਅਤੇ ਮਠਿਆਈਆਂ ਦੀ ਵੱਡੀ ਮਾਤਰਾ ਖਾਣ ਨਾਲ ਸਰੀਰ ਵਿੱਚ ਮੈਟਾਬੋਲਿਜਮ ਵਿੱਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ.
- ਗੰਭੀਰ ਵਾਇਰਸ ਰੋਗ (ਰੁਬੇਲਾ, ਚਿਕਨਪੌਕਸ, ਹੈਪੇਟਾਈਟਸ ਅਤੇ ਗੱਭਰੂ). ਇਹਨਾਂ ਬਿਮਾਰੀਆਂ ਦੇ ਨਾਲ, ਇੱਕ ਸ਼ਕਤੀਸ਼ਾਲੀ ਪ੍ਰਤੀਰੋਧੀ ਪ੍ਰਤੀਕ੍ਰਿਆ ਵੇਖੀ ਜਾਂਦੀ ਹੈ. ਸਰੀਰ ਦੁਆਰਾ ਤਿਆਰ ਐਂਟੀਬਾਡੀਜ਼ ਜਰਾਸੀਮ ਦੇ ਵਿਸ਼ਾਣੂਆਂ ਤੇ ਕੰਮ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦੇ ਹਨ, ਨਾਲ ਹੀ ਪਾਚਕ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰ ਦਿੰਦੇ ਹਨ. ਇਸ ਨਾਲ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਦੀਆਂ ਪ੍ਰਕ੍ਰਿਆਵਾਂ ਵਿਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ. ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ, ਬਿਮਾਰੀ ਦੇ ਕਾਰਨਾਂ ਨੂੰ ਖਤਮ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਨਾਲ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਵਿਚ ਸੁਧਾਰ ਹੋਣਾ ਸੰਭਵ ਹੋ ਜਾਂਦਾ ਹੈ.

ਪ੍ਰਗਤੀ ਪੜਾਅ
ਬਚਪਨ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਸਾਰੇ ਰੂਪ ਇਨਸੁਲਿਨ ਦੇ ਪੱਧਰ ਵਿੱਚ ਕਮੀ ਦੇ ਨਾਲ ਨਹੀਂ ਹੁੰਦੇ. ਬਿਮਾਰੀ ਦੇ ਚਿੰਨ੍ਹ ਗਲੂਕੋਜ਼ ਜ਼ਹਿਰੀਲੇਪਣ ਦੀ ਡਿਗਰੀ 'ਤੇ ਨਿਰਭਰ ਕਰਨਗੇ. ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਇੱਕ ਹਲਕਾ ਜਿਹਾ ਕੋਰਸ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ, ਜੋ ਖੂਨ ਵਿੱਚ ਇਨਸੁਲਿਨ ਦੇ ਵਾਧੇ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਸਿਰਫ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਮਲੇਟਸ, ਮੋਡੀ ਸਬ ਟਾਈਪ, ਅਤੇ ਬਿਮਾਰੀ ਦੇ ਨਵਜੰਮੇ ਰੂਪ ਲਈ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ. ਐਲੀਵੇਟਿਡ ਇਨਸੁਲਿਨ ਦਾ ਪੱਧਰ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਅਤੇ ਮੋਡੀ ਦੇ ਕੁਝ ਉਪ ਕਿਸਮਾਂ ਵਿੱਚ ਨੋਟ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੇ ਨਾਲ ਵਿਕਾਸ ਦੇ ਪੜਾਅ:
- ਪੈਨਕ੍ਰੀਆਟਿਕ ਹਾਰਮੋਨ ਦੀ ਘਾਟ ਚਰਬੀ ਦੀ ਤੇਜ਼ੀ ਨਾਲ ਖਪਤ ਵੱਲ ਅਗਵਾਈ ਕਰਦੀ ਹੈ.
- ਉਨ੍ਹਾਂ ਦੇ ਫੁੱਟਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਐਸੀਟੋਨ ਅਤੇ ਕੀਟੋਨ ਸਰੀਰਾਂ ਦਾ ਗਠਨ, ਜੋ ਦਿਮਾਗ ਲਈ ਕਾਫ਼ੀ ਜ਼ਹਿਰੀਲੇ ਹੁੰਦੇ ਹਨ.
- ਇਹ ਸਰੀਰ ਵਿੱਚ "ਐਸਿਡਿਕੇਸ਼ਨ" ਦੀ ਪ੍ਰਕਿਰਿਆ ਦੇ ਵਿਕਾਸ ਨਾਲ ਭਰਪੂਰ ਹੈ, ਜਿਸ ਵਿੱਚ ਪੀਐਚ ਦੀ ਕਮੀ ਹੈ.
- ਨਤੀਜੇ ਵਜੋਂ, ਸ਼ੂਗਰ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਹੁੰਦਾ ਹੈ ਅਤੇ ਬਿਮਾਰੀ ਦੇ ਪਹਿਲੇ ਲੱਛਣ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ.
ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਨਾਲ, ਆਕਸੀਕਰਨ ਦੀਆਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਵਾਪਰਦੀਆਂ ਹਨ, ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਕਿ ਬੱਚੇ ਦੇ ਸਰੀਰ ਵਿਚ ਵਿਕਾਸ ਦੀ ਪਾਚਕ ਪ੍ਰਣਾਲੀ ਕਮਜ਼ੋਰ ਹੈ ਅਤੇ ਬਹੁਤ ਸਾਰੇ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥਾਂ ਦਾ ਤੇਜ਼ੀ ਨਾਲ ਮੁਕਾਬਲਾ ਕਰਨ ਵਿਚ ਅਸਮਰਥ ਹੈ. ਜੇ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਦੇ ਉਪਾਅ ਨਾ ਕੀਤੇ ਜਾਣ ਤਾਂ ਡਾਇਬਟੀਜ਼ ਕੋਮਾ ਦੇ ਬਹੁਤ ਵੱਡੇ ਜੋਖਮ ਹਨ. ਬੱਚਿਆਂ ਵਿੱਚ, ਬਿਮਾਰੀ ਦੇ ਮੁ symptomsਲੇ ਲੱਛਣਾਂ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਬਾਅਦ 2-3 ਹਫ਼ਤਿਆਂ ਦੇ ਅੰਦਰ ਇੱਕ ਅਜਿਹੀ ਹੀ ਪੇਚੀਦਗੀ ਹੋ ਸਕਦੀ ਹੈ.
ਮੋਡੀ ਸ਼ੂਗਰ ਰੋਗ ਦਾ ਵਧੇਰੇ ਕੋਮਲ ਰੂਪ ਹੈ, ਇਸ ਸਥਿਤੀ ਵਿੱਚ ਇਹ ਸਰੀਰ ਦੇ ਆਕਸੀਟਿਵ ਪ੍ਰਕਿਰਿਆ ਅਤੇ ਨਸ਼ਾ ਤੱਕ ਨਹੀਂ ਪਹੁੰਚ ਸਕਦਾ.
ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਮਾੜੀ ਤੌਰ ਤੇ ਜ਼ਾਹਰ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਪੈਥੋਲੋਜੀਕਲ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹੌਲੀ ਹੌਲੀ ਵਿਕਸਤ ਹੁੰਦੀਆਂ ਹਨ. ਇਸਦੇ ਬਾਵਜੂਦ, ਮੁ theਲੇ ਲੱਛਣ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਵਾਂਗ ਹੀ ਹੋਣਗੇ.
ਕਲੀਨਿਕਲ ਤਸਵੀਰ
ਬੱਚਿਆਂ ਦੇ ਵਿਕਾਸ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਵਿਚ ਡਾਇਬਟੀਜ਼ ਦੇਖਣਾ ਆਸਾਨ ਨਹੀਂ ਹੁੰਦਾ. ਸਰੀਰ ਵਿਚ ਹੋਣ ਵਾਲੀਆਂ ਤਬਦੀਲੀਆਂ ਦੇ ਵਿਕਾਸ ਦੀ ਦਰ ਬਿਮਾਰੀ ਦੀ ਕਿਸਮ ਦੇ ਅਧਾਰ ਤੇ ਵੱਖਰੀ ਹੋ ਸਕਦੀ ਹੈ. ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਇੱਕ ਤੇਜ਼ ਕੋਰਸ ਹੁੰਦਾ ਹੈ - ਆਮ ਸਥਿਤੀ ਸਿਰਫ 5-7 ਦਿਨਾਂ ਦੁਆਰਾ ਖ਼ਰਾਬ ਹੋ ਸਕਦੀ ਹੈ. ਜੇ ਅਸੀਂ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀ ਗੱਲ ਕਰੀਏ, ਤਾਂ ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਕਲੀਨਿਕਲ ਪ੍ਰਗਟਾਵੇ ਹੌਲੀ ਹੌਲੀ ਹੁੰਦੇ ਹਨ ਅਤੇ ਅਕਸਰ ਉਹ ਉਚਿਤ ਮਹੱਤਤਾ ਨੂੰ ਨਹੀਂ ਜੋੜਦੇ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣ:
- ਮਠਿਆਈਆਂ ਦੀ ਵੱਧਦੀ ਜ਼ਰੂਰਤ. ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਕਿ ਗਲੂਕੋਜ਼ ਸਰੀਰ ਦੁਆਰਾ ਜਜ਼ਬ ਨਹੀਂ ਹੁੰਦਾ ਅਤੇ energyਰਜਾ ਵਿੱਚ ਪ੍ਰਕ੍ਰਿਆ ਨਹੀਂ ਹੁੰਦਾ, ਸੈੱਲ ਭੁੱਖਮਰੀ ਹੁੰਦੀ ਹੈ. ਬੱਚਾ ਮਠਿਆਈਆਂ ਦੀ ਅਟੱਲ ਇੱਛਾ ਦਾ ਅਨੁਭਵ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦਾ ਹੈ.
- ਭੁੱਖ ਦੀ ਨਿਰੰਤਰ ਭਾਵਨਾ. ਪੂਰੇ ਖਾਣੇ ਤੋਂ ਬਾਅਦ ਵੀ, ਸੰਤ੍ਰਿਪਤ ਨਹੀਂ ਹੁੰਦਾ. ਖੁਆਉਣ ਦੇ ਵਿਚਕਾਰ, ਸਨੈਕਸ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਭੁੱਖ ਦੀ ਭਾਵਨਾ ਪੁਰਾਣੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਇਸਦੇ ਨਾਲ ਅੰਗਾਂ ਵਿਚ ਸਿਰ ਦਰਦ ਅਤੇ ਕੰਬਣੀ ਦੀ ਦਿੱਖ ਹੁੰਦੀ ਹੈ.
- ਪੈਥੋਲੋਜੀਕਲ ਪਿਆਸ (ਪੌਲੀਡਿਪਸੀਆ) ਦੀ ਦਿੱਖ. ਸ਼ੂਗਰ ਦੇ ਨਾਲ, ਤੁਸੀਂ ਲਗਾਤਾਰ ਪਿਆਸੇ ਹੋ - ਹਰ ਰੋਜ਼ 5 ਲੀਟਰ ਤਰਲ ਪਦਾਰਥ ਖਪਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਇਸ ਦੇ ਬਾਵਜੂਦ, ਲੇਸਦਾਰ ਝਿੱਲੀ ਦੀ ਖੁਸ਼ਕੀ ਬਰਕਰਾਰ ਹੈ.
- ਖਾਣ ਤੋਂ ਬਾਅਦ ਘੱਟ ਸਰੀਰਕ ਗਤੀਵਿਧੀ. ਨਵਜੰਮੇ ਬੱਚੇ ਕੰਮ ਕਰਨਾ ਅਤੇ ਰੋਣਾ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦੇ ਹਨ, ਅਤੇ ਵੱਡੇ ਬੱਚੇ ਸਵੈ-ਨਿਰਭਰ ਹੋ ਜਾਂਦੇ ਹਨ ਅਤੇ ਹਰੇਕ ਖਾਣੇ ਤੋਂ ਬਾਅਦ ਖੇਡਣ ਤੋਂ ਇਨਕਾਰ ਕਰਦੇ ਹਨ.
- ਪਿਸ਼ਾਬ ਆਉਟਪੁੱਟ (ਪੌਲੀਉਰੀਆ) ਦਾ ਵਾਧਾ. ਇੱਕ ਦਿਨ ਵਿੱਚ, ਟਾਇਲਟ ਜਾਣ ਲਈ ਰਾਤ ਵਿੱਚ ਵੀ 20 ਗੁਣਾ ਵੱਧ ਜਾਂਦਾ ਹੈ. ਮਾਪੇ ਅਕਸਰ ਐਨਸੋਰਸਿਸ ਵਰਗੇ ਲੱਛਣ ਲੈਂਦੇ ਹਨ. ਇਸਦੇ ਇਲਾਵਾ, ਚਮੜੀ ਦੇ ਸੁੱਕੇ ਲੇਸਦਾਰ ਝਿੱਲੀ ਅਤੇ ਪੀਲਿੰਗ.
- ਭਾਰ ਘਟਾਉਣਾ. ਪੈਥੋਲੋਜੀਕਲ ਪ੍ਰਕਿਰਿਆ ਦੇ ਵਿਕਾਸ ਦੇ ਸ਼ੁਰੂਆਤੀ ਸਮੇਂ, ਸਰੀਰ ਦੇ ਭਾਰ ਵਿਚ ਵਾਧਾ ਹੁੰਦਾ ਹੈ, ਪਰ ਥੋੜ੍ਹੀ ਦੇਰ ਬਾਅਦ ਭਾਰ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਖੰਡ ਦੀ ਘਾਟ ਕਾਰਨ, ਜੋ ਚਰਬੀ ਨੂੰ ਪ੍ਰੋਸੈਸ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਵੱਲ ਲੈ ਜਾਂਦਾ ਹੈ.
- ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਸੰਕੇਤਾਂ ਵਿੱਚ ਸਕ੍ਰੈਚਜ ਅਤੇ ਜ਼ਖ਼ਮਾਂ ਦੀ ਹੌਲੀ ਬਿਮਾਰੀ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ. ਬਲੱਡ ਸ਼ੂਗਰ ਵਿਚ ਵਾਧੇ ਦੀ ਪਿੱਠਭੂਮੀ ਦੇ ਵਿਰੁੱਧ ਕੇਸ਼ਿਕਾਵਾਂ ਅਤੇ ਛੋਟੇ ਨਾੜੀਆਂ ਦੇ structuresਾਂਚਿਆਂ ਦੇ ਕਮਜ਼ੋਰ ਕੰਮ ਕਰਕੇ ਸਰੀਰ ਵਿਚ ਇਕੋ ਜਿਹੀ ਤਬਦੀਲੀ ਆਉਂਦੀ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਬੈਕਟੀਰੀਆ ਅਤੇ ਫੰਗਲ ਸੰਕਰਮਣ ਦੀ ਅਕਸਰ ਲਗਾਵ ਹੁੰਦੀ ਹੈ ਜੋ ਚਮੜੀ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੀ ਹੈ.
- ਨਾਬਾਲਗ ਸ਼ੂਗਰ ਦੇ ਨਾਲ ਮੂੰਹ ਵਿਚੋਂ ਐਸੀਟੋਨ ਦੀ ਮਹਿਕ ਆਉਂਦੀ ਹੈ, ਜੋ ਕਿ ਖੱਟੇ ਸੇਬਾਂ ਜਾਂ ਸਿਰਕੇ ਨਾਲ ਮਿਲਦੀ ਜੁਲਦੀ ਹੈ. ਇਹ ਕੇਟੋਨ ਬਾਡੀਜ਼ ਦੀ ਗਿਣਤੀ ਵਿਚ ਵਾਧੇ ਨੂੰ ਸੰਕੇਤ ਕਰਦਾ ਹੈ, ਜੋ ਸਰੀਰ ਦੇ ਉੱਚ ਪੱਧਰ ਦੇ ਨਸ਼ਾ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ.
- ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ mellitus energyਰਜਾ ਦੀ ਘਾਟ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ, ਇਸ ਲਈ ਇੱਕ ਸਿਰ ਦਰਦ ਅਤੇ ਕਮਜ਼ੋਰੀ ਹੁੰਦੀ ਹੈ. ਅਜਿਹੇ ਬੱਚੇ ਮਾਨਸਿਕ ਅਤੇ ਸਰੀਰਕ ਵਿਕਾਸ ਦੋਵਾਂ ਵਿੱਚ ਪਿੱਛੇ ਰਹਿ ਸਕਦੇ ਹਨ, ਕ੍ਰਮਵਾਰ, ਸਕੂਲ ਦੀ ਕਾਰਗੁਜ਼ਾਰੀ ਅਤੇ ਹਾਣੀਆਂ ਨਾਲ ਸੰਚਾਰ ਝੱਲਣਾ ਪਏਗਾ. ਕਲਾਸ ਤੋਂ ਬਾਅਦ ਘਰ ਵਾਪਸ ਆਉਂਦੇ ਹੋਏ, ਉਨ੍ਹਾਂ ਨੂੰ ਬਹੁਤ ਥਕਾਵਟ ਅਤੇ ਸੁਸਤੀ ਆਉਂਦੀ ਹੈ, ਇਸ ਲਈ ਉਹ ਪਹੁੰਚਣ 'ਤੇ ਸੌਣ ਜਾਂਦੇ ਹਨ.
ਸ਼ੂਗਰ ਦੀ ਕਲੀਨਿਕਲ ਤਸਵੀਰ, ਉਮਰ ਦੇ ਅਧਾਰ ਤੇ
ਬੱਚੇ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਪਹਿਲੇ ਲੱਛਣ ਵੱਖਰੇ ਹੋ ਸਕਦੇ ਹਨ, ਅਤੇ ਇਹ ਨਾ ਸਿਰਫ ਬਿਮਾਰੀ ਦੀ ਕਿਸਮ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਬਲਕਿ ਉਮਰ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ' ਤੇ ਵੀ.
ਬੱਚਿਆਂ ਦੀ ਉਮਰ 0 ਤੋਂ 3 ਸਾਲ ਤੱਕ
ਇੱਕ ਸਾਲ ਤੱਕ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਪ੍ਰਗਟਾਵੇ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੌਖਾ ਨਹੀਂ ਹੁੰਦਾ. ਇਹ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਹੈ ਕਿ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿਚ ਸਿਰਫ ਇਕ ਤਜਰਬੇਕਾਰ ਮਾਹਰ ਹੀ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਨੂੰ ਕੁਦਰਤੀ ਪ੍ਰਕਿਰਿਆਵਾਂ ਤੋਂ ਵੱਖ ਕਰ ਸਕਦਾ ਹੈ. ਜ਼ਿਆਦਾਤਰ ਅਕਸਰ, ਸ਼ੂਗਰ ਤਦ ਹੀ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਉਲਟੀਆਂ ਅਤੇ ਡੀਹਾਈਡਰੇਸ਼ਨ ਵਰਗੇ ਸੰਕੇਤ ਮਿਲਦੇ ਹਨ.
2 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣ ਨੀਂਦ ਦੀ ਪ੍ਰੇਸ਼ਾਨੀ ਅਤੇ ਭਾਰ ਘੱਟਣ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ. ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਪਾਚਨ ਸਮੱਸਿਆਵਾਂ ਪ੍ਰਗਟ ਹੁੰਦੀਆਂ ਹਨ. ਬਾਹਰੀ ਜਣਨ ਦੇ ਖੇਤਰ ਵਿੱਚ ਕੁੜੀਆਂ ਵਿੱਚ, ਇੱਕ ਡਾਇਪਰ ਧੱਫੜ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ. ਇੱਕ ਧੱਫੜ ਚਮੜੀ ਉੱਤੇ ਤਿੱਖੀ ਗਰਮੀ ਦੇ ਰੂਪ ਵਿੱਚ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ. ਗੰਭੀਰ ਐਲਰਜੀ ਵਾਲੀਆਂ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਅਤੇ ਪਾਸਟੂਲਰ ਜਖਮ ਸੰਭਵ ਹਨ. ਬੱਚਿਆਂ ਦੇ ਮਾਪਿਆਂ ਨੂੰ ਚਿਪਕਾਏ ਪਿਸ਼ਾਬ ਨਾਲ ਡਾਇਬੀਟੀਜ਼ ਦੀ ਸ਼ਿਕਾਇਤ ਹੋ ਸਕਦੀ ਹੈ. ਸੁੱਕਣ ਤੋਂ ਬਾਅਦ ਡਾਇਪਰ ਅਤੇ ਕਪੜੇ ਇਸ ਤਰ੍ਹਾਂ ਬਣ ਜਾਂਦੇ ਹਨ ਜਿਵੇਂ ਕਿ ਤਾਰਿਆ ਜਾਂਦਾ ਹੈ.
ਪ੍ਰੀਸਕੂਲ ਬੱਚੇ (3 ਤੋਂ 7 ਸਾਲ ਦੇ)
3 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣ ਤੇਜ਼ੀ ਨਾਲ ਭਾਰ ਘਟਾਉਣਾ ਹਨ. ਡਿਸਸਟ੍ਰੋਫੀ ਦੇ ਵਿਕਾਸ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਬਾਹਰ ਨਹੀਂ ਰੱਖਿਆ ਗਿਆ. ਪੇਟ ਵੱਡਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਖੁਸ਼ਹਾਲੀ ਦੁਖਦਾਈ ਹੁੰਦੀ ਹੈ. ਟੱਟੀ ਦੀ ਇੱਕ ਸਪਸ਼ਟ ਉਲੰਘਣਾ ਹੈ ਅਤੇ ਪੇਟ ਵਿੱਚ ਕਾਫ਼ੀ ਵਾਰ ਲੜਾਈ ਝਗੜੇ ਹੁੰਦੇ ਹਨ. ਮਤਲੀ ਸਿਰ ਦਰਦ ਨੂੰ ਰਾਹ ਦਿੰਦੀ ਹੈ. ਹੰਝੂ ਅਤੇ ਗੁਣ ਸੁਸਤੀ ਨੋਟ ਕੀਤੇ ਗਏ ਹਨ. ਐਸੀਟੋਨ ਦੀ ਬਦਬੂ ਮੂੰਹ ਤੋਂ ਆਉਂਦੀ ਹੈ, ਅਤੇ ਉਹ ਅਕਸਰ ਖਾਣ ਤੋਂ ਇਨਕਾਰ ਕਰਦਾ ਹੈ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਰੋਗ ਹਾਲ ਹੀ ਦੇ ਸਾਲਾਂ ਵਿਚ 7 ਸਾਲ ਤੋਂ ਘੱਟ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿਚ ਆਮ ਹੁੰਦਾ ਜਾ ਰਿਹਾ ਹੈ. ਇਹ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਹੈ ਕਿ ਮਾਪੇ ਬਹੁਤ ਜਲਦੀ ਬੱਚੇ ਨੂੰ ਹਾਨੀਕਾਰਕ ਭੋਜਨ ਦੇਣਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ, ਨਤੀਜੇ ਵਜੋਂ ਵਾਧੂ ਪੌਂਡ ਹੁੰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਵਿੱਚ ਕਮੀ ਆਉਂਦੀ ਹੈ. ਹੌਲੀ ਹੌਲੀ, ਪਾਚਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਹੁੰਦੀਆਂ ਹਨ. ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਜੈਨੇਟਿਕ ਪ੍ਰਵਿਰਤੀ ਦੇ ਕਾਰਨ ਇੱਕ ਫਾਇਦਾ ਵਿਕਸਤ ਕਰਦੀ ਹੈ.
ਸ਼ੁਰੂਆਤੀ ਅਤੇ ਸੈਕੰਡਰੀ ਸਕੂਲ ਦੀ ਉਮਰ ਦੇ ਬੱਚੇ
7 ਸਾਲ ਤੋਂ ਪੁਰਾਣੇ ਬੱਚਿਆਂ ਵਿੱਚ, ਸ਼ੂਗਰ ਦਾ ਪਤਾ ਲਗਾਉਣਾ ਮੁਸ਼ਕਲ ਨਹੀਂ ਹੁੰਦਾ. ਤੁਹਾਨੂੰ ਪੀਣ ਵਾਲੇ ਤਰਲ ਦੀ ਮਾਤਰਾ ਅਤੇ ਟਾਇਲਟ ਦੀ ਵਰਤੋਂ ਦੀ ਬਾਰੰਬਾਰਤਾ ਵੱਲ ਧਿਆਨ ਦੇਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਜੇ ਬੱਚੇ ਨੂੰ ਐਨਸਿਸ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਡਾਕਟਰ ਦੀ ਸਲਾਹ ਲੈਣੀ ਚਾਹੀਦੀ ਹੈ ਅਤੇ ਸਾਰੇ ਜ਼ਰੂਰੀ ਟੈਸਟ ਪਾਸ ਕਰਨੇ ਚਾਹੀਦੇ ਹਨ. ਤੁਸੀਂ ਚਮੜੀ ਦੀ ਸਥਿਤੀ, ਸਕੂਲ ਵਿੱਚ ਬੱਚੇ ਦੀ ਕਾਰਗੁਜ਼ਾਰੀ ਅਤੇ ਗਤੀਵਿਧੀਆਂ ਦੇ ਸ਼ੂਗਰ ਦੇ ਕਾਰਨ ਸ਼ੂਗਰ ਦੀ ਸ਼ੰਕਾ ਕਰ ਸਕਦੇ ਹੋ.
12 ਸਾਲ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਸੰਕੇਤ ਬਾਲਗ ਵਿੱਚ ਬਿਮਾਰੀ ਦੇ ਪ੍ਰਗਟਾਵੇ ਦੇ ਸਮਾਨ ਹਨ. ਸ਼ੂਗਰ ਦੇ ਪਹਿਲੇ ਸ਼ੱਕ ਤੇ, ਤੁਹਾਨੂੰ ਚੀਨੀ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਬਿਮਾਰੀ ਦੇ ਵਧਣ ਨਾਲ, ਗੁਰਦੇ ਅਤੇ ਜਿਗਰ ਦੀ ਉਲੰਘਣਾ ਹੁੰਦੀ ਹੈ. ਇਸ ਨਾਲ ਚਿਹਰੇ 'ਤੇ ਐਡੀਮਾ ਦੀ ਦਿੱਖ ਅਤੇ ਚਮੜੀ ਦੀ ਦੁਰਲੱਭਤਾ ਹੈ. ਇਸ ਉਮਰ ਵਿਚ ਅਕਸਰ ਦਿੱਖ ਕਾਰਜਾਂ ਵਿਚ ਤੇਜ਼ੀ ਨਾਲ ਕਮੀ ਆਉਂਦੀ ਹੈ.
ਡਾਇਗਨੋਸਟਿਕ .ੰਗ
ਜੇ ਕਿਸੇ ਬੱਚੇ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਕਲੀਨਿਕਲ ਪ੍ਰਗਟਾਵੇ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਚੀਨੀ ਨੂੰ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰਵਾਉਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਬੱਚਿਆਂ ਲਈ ਆਮ ਸੂਚਕ 3.3-5.5 ਮਿਲੀਮੀਟਰ / ਐਲ ਹੁੰਦਾ ਹੈ. ਜਦੋਂ ਪੱਧਰ 7.5 ਮਿਲੀਮੀਟਰ / ਲੀ ਤੱਕ ਵੱਧ ਜਾਂਦਾ ਹੈ, ਇਹ ਸ਼ੂਗਰ ਦਾ ਇਕ ਅਵਿਸ਼ਵਾਸ ਰੂਪ ਹੈ. ਜੇ ਸੰਕੇਤਕ ਸਥਾਪਿਤ ਮੁੱਲਾਂ ਨਾਲੋਂ ਉੱਚੇ ਹਨ, ਤਾਂ ਡਾਕਟਰ ਇਕ ਨਿਦਾਨ - ਸ਼ੂਗਰ.
ਤਸ਼ਖੀਸ ਲਈ, ਤੁਸੀਂ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਟੈਸਟ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦੇ ਹੋ, ਜਿਸ ਵਿੱਚ ਖਾਲੀ ਪੇਟ ਤੇ ਖੂਨ ਵਿੱਚ ਸ਼ੂਗਰ ਦੀ ਮਾਤਰਾ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨਾ ਅਤੇ 75 ਗ੍ਰਾਮ ਗਲੂਕੋਜ਼ ਨੂੰ ਪਾਣੀ ਵਿੱਚ ਭੰਗ ਕਰਨ ਤੋਂ ਬਾਅਦ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸ਼ਾਮਲ ਹੈ. ਪੈਰੀਟੋਨਿਅਮ ਦਾ ਅਲਟਰਾਸਾਉਂਡ ਵਾਧੂ ਤਸ਼ਖੀਸ ਉਪਾਵਾਂ ਵਜੋਂ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਪਾਚਕ ਵਿਚ ਜਲੂਣ ਦੀ ਮੌਜੂਦਗੀ ਨੂੰ ਬਾਹਰ ਕੱ .ਣਾ ਸੰਭਵ ਹੋ ਜਾਂਦਾ ਹੈ.
ਮਾਪਿਆਂ ਦੀ ਸਹਾਇਤਾ ਨਾਲ ਸਵੈ-ਨਿਯੰਤਰਣ ਦੇ .ੰਗ
ਮਾਪੇ ਸੁਤੰਤਰ ਰੂਪ ਵਿੱਚ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦੇ ਹਨ ਕਿ ਕੀ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਹੈ. ਅਜਿਹਾ ਕਰਨ ਲਈ, ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਤੁਸੀਂ ਇਨ੍ਹਾਂ ਕਦਮਾਂ ਦੀ ਪਾਲਣਾ ਕਰੋ:
- ਤੇਜ਼ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ ਜਾਂ ਬਲੱਡ ਗਲੂਕੋਜ਼ ਮੀਟਰ ਨਾਲ ਮਾਪੋ.
- ਭੋਜਨ ਦੇ ਬਾਅਦ ਟੈਸਟ ਦੇ ਪ੍ਰਦਰਸ਼ਨ ਨਾਲ ਤੁਲਨਾ ਕਰੋ.
- ਬਿਮਾਰੀ ਦੀ ਕਲੀਨਿਕਲ ਤਸਵੀਰ ਦਾ ਵਿਸ਼ਲੇਸ਼ਣ ਕਰਨ ਲਈ.
ਜੇ ਕਿਸੇ ਬੱਚੇ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਮੁ symptomsਲੇ ਲੱਛਣ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਤਾਂ ਡਾਕਟਰ ਨਾਲ ਸਲਾਹ ਕਰਨਾ ਸਭ ਤੋਂ ਵਧੀਆ ਹੈ. ਇਸ ਬਿਮਾਰੀ ਦੇ ਨਾਲ, ਸਰੀਰ ਵਿਚ ਐਸੀਟੋਨ ਦੀ ਮਾਤਰਾ ਬਹੁਤ ਮਹੱਤਵ ਰੱਖਦੀ ਹੈ. ਤੁਸੀਂ ਪਿਸ਼ਾਬ ਦਾ ਟੈਸਟ ਪਾਸ ਕਰਕੇ ਪੱਧਰ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦੇ ਹੋ.
ਇਲਾਜ ਦੇ ਕਿਹੜੇ ਵਿਕਲਪ ਮੌਜੂਦ ਹਨ
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ ਠੀਕ ਨਹੀਂ ਹੋ ਸਕਦਾ। ਫਾਰਮਾਸਿicalਟੀਕਲ ਉਦਯੋਗ ਦੇ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਾਸ ਦੇ ਬਾਵਜੂਦ, ਅਜੇ ਵੀ ਅਜਿਹੀ ਕੋਈ ਦਵਾਈ ਨਹੀਂ ਹੈ ਜੋ ਬਿਮਾਰੀ ਨੂੰ ਠੀਕ ਕਰ ਸਕੇ. ਜਦੋਂ ਕਿਸੇ ਡਾਕਟਰ ਨਾਲ ਸੰਪਰਕ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਸਾਰੀਆਂ ਜ਼ਰੂਰੀ ਜਾਂਚਾਂ ਨਿਰਧਾਰਤ ਕੀਤੀਆਂ ਜਾਣਗੀਆਂ ਅਤੇ ਸਹਾਇਕ ਡਰੱਗ ਥੈਰੇਪੀ ਦੀ ਤਜਵੀਜ਼ ਕੀਤੀ ਜਾਏਗੀ, ਜੋ ਬਿਮਾਰੀ ਦੇ ਵਧਣ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਖਤਮ ਕਰੇਗੀ.
ਨਸ਼ੇ ਕੀ ਹਨ?
ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਵਿੱਚ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਇਲਾਜ ਦਾ ਅਧਾਰ ਹੈ. ਬੱਚਿਆਂ ਦੇ ਮਰੀਜ਼ਾਂ ਲਈ ਸਬਸਟੀਚਿ .ਸ਼ਨ ਥੈਰੇਪੀ ਜੈਨੇਟਿਕ ਤੌਰ 'ਤੇ ਇੰਜੀਨੀਅਰ ਇਨਸੁਲਿਨ ਜਾਂ ਐਨਾਲਾਗਾਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਇਲਾਜ ਦੇ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਵਿਕਲਪਾਂ ਵਿਚੋਂ, ਬੇਸਲਾਈਨ ਬੋਲਸ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਨੂੰ ਉਜਾਗਰ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਇਸ ਇਲਾਜ ਦੀ ਚਾਲ ਵਿਚ ਸਵੇਰ ਅਤੇ ਸ਼ਾਮ ਨੂੰ ਲੰਬੇ ਸਮੇਂ ਤਕ ਇਨਸੁਲਿਨ ਦੀ ਵਰਤੋਂ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ. ਖਾਣੇ ਤੋਂ ਪਹਿਲਾਂ, ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਅਦਾਕਾਰੀ ਵਾਲੀ ਦਵਾਈ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ.
ਸ਼ੂਗਰ ਲਈ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦਾ ਆਧੁਨਿਕ anੰਗ ਇਕ ਇਨਸੁਲਿਨ ਪੰਪ ਹੈ, ਜੋ ਸਰੀਰ ਵਿਚ ਲਗਾਤਾਰ ਇੰਸੁਲਿਨ ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਹੈ. ਇਹ ਵਿਧੀ ਬੁਨਿਆਦੀ ਲੁਕਣ ਦੀ ਨਕਲ ਹੈ. ਇਕ ਬੋਲਸ ਰੈਜੀਮੈਂਟ ਦਾ ਅਭਿਆਸ ਵੀ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜੋ ਪੋਸ਼ਣ ਤੋਂ ਬਾਅਦ ਦੇ સ્ત્રਵ ਦੀ ਨਕਲ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦਾ ਇਲਾਜ ਓਰਲ ਸ਼ੂਗਰ-ਘੱਟ ਕਰਨ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਨਾਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਲਾਜ ਦੇ ਮਹੱਤਵਪੂਰਨ ਅੰਗ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਅਤੇ ਖੁਰਾਕ ਦੀ ਥੈਰੇਪੀ ਵਿਚ ਵਾਧਾ ਹੁੰਦੇ ਹਨ.
ਜਦੋਂ ਕੇਟੋਆਸੀਡੋਸਿਸ ਹੁੰਦਾ ਹੈ, ਨਿਵੇਸ਼ ਦੁਬਾਰਾ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਇਨਸੁਲਿਨ ਦੀ ਇੱਕ ਵਾਧੂ ਖੁਰਾਕ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਅਵਸਥਾ ਵਿਚ, ਬੱਚੇ ਨੂੰ ਖੰਡ ਰੱਖਣ ਵਾਲੇ ਭੋਜਨ ਜਿਵੇਂ ਕਿ ਮਿੱਠੀ ਚਾਹ ਜਾਂ ਕੈਰੇਮਲ ਦੇਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਜੇ ਮਰੀਜ਼ ਚੇਤਨਾ ਗੁਆ ਲੈਂਦਾ ਹੈ, ਤਾਂ ਗਲੂਕੋਗਨ ਜਾਂ ਨਾੜੀ ਗੁਲੂਕੋਜ਼ ਨੂੰ ਇੰਟਰਮਸਕੂਲਰਲੀ ਤੌਰ 'ਤੇ ਦਿੱਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ.
ਕਿਹੜੀ ਜੀਵਨ ਸ਼ੈਲੀ ਦੀ ਅਗਵਾਈ ਕਰਨੀ ਹੈ?
ਸ਼ੂਗਰ ਨਾਲ ਵਧੇਰੇ ਮਹੱਤਵਪੂਰਣ ਪੌਸ਼ਟਿਕਤਾ ਹੈ. ਬਿਮਾਰੀ ਦੇ ਵਧਣ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਬਾਹਰ ਕੱ toਣ ਲਈ ਮਰੀਜ਼ ਨੂੰ ਇੱਕ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ:
- ਖੰਡ, ਜਾਨਵਰ ਚਰਬੀ ਅਤੇ ਜੈਵਿਕ ਕਾਰਬੋਹਾਈਡਰੇਟ ਨੂੰ ਬਾਹਰ ਕੱ .ੋ.
- ਇੱਕ ਦਿਨ ਵਿੱਚ ਘੱਟ ਅਤੇ ਘੱਟੋ ਘੱਟ 5-6 ਵਾਰ ਖਾਓ.
- ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਦੀ ਸਵੈ ਨਿਗਰਾਨੀ ਕਰਨਾ ਲਾਜ਼ਮੀ ਹੈ. ਇਨਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਗਲਾਈਸੀਮੀਆ ਦੀ ਡਿਗਰੀ ਦੇ ਅਨੁਸਾਰ ਐਡਜਸਟ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦੀ ਤੀਬਰਤਾ ਅਤੇ ਪੋਸ਼ਣ ਵਿੱਚ ਗਲਤੀਆਂ ਵਰਗੇ ਕਾਰਕਾਂ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ.
ਸਾਰੇ ਮਾਪਿਆਂ ਨੂੰ, ਬਿਨਾਂ ਕਿਸੇ ਅਪਵਾਦ ਦੇ, ਜਾਣਨਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਸ਼ੂਗਰ ਕਿਸ ਤਰ੍ਹਾਂ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ, ਜੋ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਤੇ ਇਲਾਜ ਦੇ ਉਪਾਅ ਕਰਨ ਦੀ ਆਗਿਆ ਦੇਵੇਗੀ. ਤੁਹਾਨੂੰ ਆਪਣੇ ਆਪ ਨੂੰ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਨਹੀਂ ਕਰਨੀ ਚਾਹੀਦੀ. ਇਹ ਸਿਰਫ ਸਥਿਤੀ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ. ਇੱਕ ਡਾਕਟਰ ਦੀ ਸਲਾਹ ਲਓ ਜੋ ਇੱਕ ਵਿਆਪਕ ਮੁਆਇਨੇ ਕਰੇਗਾ ਅਤੇ ਵਿਅਕਤੀਗਤ ਇਲਾਜ ਦੀ ਚੋਣ ਕਰੇਗਾ, ਅਤੇ ਨਾਲ ਹੀ ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਬੱਚੇ ਦੀ ਪੋਸ਼ਣ ਅਤੇ ਜੀਵਨ ਸ਼ੈਲੀ ਬਾਰੇ ਵਧੇਰੇ ਸਿਫਾਰਸ਼ਾਂ ਦੇਵੇਗਾ. ਜੇ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਹੈ, ਤਾਂ ਇਹ ਪਤਾ ਲਗਾਉਣਾ ਸਮਝਦਾਰੀ ਹੈ ਕਿ ਇਸ ਬਿਮਾਰੀ ਨਾਲ ਪੀੜਤ ਬੱਚੇ ਨੂੰ ਅਪਾਹਜ ਹੋਣ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਕੀ ਲਾਭ ਹੁੰਦਾ ਹੈ.