ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ ਇੱਕ ਗੰਭੀਰ ਭਿਆਨਕ ਬਿਮਾਰੀ ਹੈ. ਹੇਠਾਂ ਤੁਸੀਂ ਪਤਾ ਲਗਾਓਗੇ ਕਿ ਉਸਦੇ ਲੱਛਣ ਅਤੇ ਨਿਸ਼ਾਨ ਕੀ ਹਨ, ਜਾਂਚ ਦੀ ਪੁਸ਼ਟੀ ਜਾਂ ਖੰਡਨ ਕਿਵੇਂ ਕਰੀਏ. ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਦੇ ਤਰੀਕਿਆਂ ਦਾ ਵੇਰਵਾ ਦਿੱਤਾ ਗਿਆ ਹੈ. ਇਹ ਜਾਣਕਾਰੀ ਤੁਹਾਨੂੰ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਗੰਭੀਰ ਅਤੇ ਭਿਆਨਕ ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਬਚਾਉਣ ਵਿੱਚ ਸਹਾਇਤਾ ਕਰੇਗੀ. ਪੜ੍ਹੋ ਕਿ ਮਾਪੇ ਆਪਣੇ ਬੱਚਿਆਂ ਨੂੰ ਸਧਾਰਣ ਵਿਕਾਸ ਅਤੇ ਵਿਕਾਸ ਕਿਵੇਂ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦੇ ਹਨ. ਰੋਕਥਾਮ ਦੇ ਤਰੀਕਿਆਂ ਬਾਰੇ ਵੀ ਦੇਖੋ - ਬਚਪਨ ਵਿਚ ਸ਼ੂਗਰ ਹੋਣ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮ ਨੂੰ ਕਿਵੇਂ ਘਟਾਉਣਾ ਹੈ ਜੇ ਤੁਹਾਡੇ ਮਾਤਾ-ਪਿਤਾ ਬਿਮਾਰ ਹਨ.
ਡਾਇਬਟੀਜ਼ ਦੇ ਬਹੁਤ ਸਾਰੇ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਤੁਸੀਂ ਰੋਜ਼ਾਨਾ ਇੰਸੁਲਿਨ ਦੇ ਟੀਕਿਆਂ ਤੋਂ ਬਿਨਾਂ ਇੱਕ ਸਥਿਰ ਆਮ ਚੀਨੀ ਰੱਖ ਸਕਦੇ ਹੋ. ਇਹ ਕਿਵੇਂ ਕਰਨਾ ਹੈ ਬਾਰੇ ਪਤਾ ਲਗਾਓ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ ਦੂਜੀ ਸਭ ਤੋਂ ਆਮ ਭਿਆਨਕ ਬਿਮਾਰੀ ਹੈ. ਇਹ ਬਾਲਗਾਂ ਵਿੱਚ ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਨਾਲੋਂ ਵਧੇਰੇ ਸਮੱਸਿਆਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ. ਕਿਉਂਕਿ ਇਕ ਬੱਚੇ ਲਈ ਜਿਸ ਨੇ ਗਲੂਕੋਜ਼ ਪਾਚਕ ਕਿਰਿਆ ਨੂੰ ਕਮਜ਼ੋਰ ਬਣਾਇਆ ਹੈ ਮਨੋਵਿਗਿਆਨਕ ਤੌਰ 'ਤੇ andਾਲਣਾ ਅਤੇ ਪੀਅਰ ਟੀਮ ਵਿਚ ਆਪਣੀ ਸਹੀ ਜਗ੍ਹਾ ਲੈਣਾ ਮੁਸ਼ਕਲ ਹੈ. ਜੇ ਕੋਈ ਬੱਚਾ ਜਾਂ ਕਿਸ਼ੋਰ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਦਾ ਵਿਕਾਸ ਕਰਦਾ ਹੈ, ਤਾਂ ਸਾਰੇ ਪਰਿਵਾਰਕ ਮੈਂਬਰਾਂ ਨੂੰ adਾਲ਼ਣਾ ਪਏਗਾ. ਲੇਖ ਵਿੱਚ ਦੱਸਿਆ ਗਿਆ ਹੈ ਕਿ ਮਾਪਿਆਂ ਨੂੰ ਕਿਹੜੇ ਹੁਨਰਾਂ ਨੂੰ ਹਾਸਲ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਖ਼ਾਸਕਰ, ਸਕੂਲ ਅਧਿਆਪਕਾਂ ਅਤੇ ਪ੍ਰਸ਼ਾਸਨ ਨਾਲ ਸੰਬੰਧ ਕਿਵੇਂ ਬਣਾਈਏ. ਆਪਣੇ ਹੋਰ ਬੱਚਿਆਂ ਦੀ ਅਣਦੇਖੀ ਨਾ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ, ਜੋ ਤੰਦਰੁਸਤ ਰਹਿਣ ਲਈ ਭਾਗਸ਼ਾਲੀ ਹਨ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ ਦੇ ਛੋਟੇ ਅਤੇ ਲੰਮੇ ਸਮੇਂ ਦੇ ਟੀਚੇ ਹੁੰਦੇ ਹਨ. ਇੱਕ ਨੇੜਲਾ ਟੀਚਾ ਇੱਕ ਸ਼ੂਗਰ ਦੇ ਬੱਚੇ ਦਾ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ ਅਤੇ ਆਮ ਤੌਰ ਤੇ ਵਿਕਾਸ ਕਰਦਾ ਹੈ, ਟੀਮ ਵਿੱਚ ਚੰਗੀ ਤਰ੍ਹਾਂ aptਾਲਦਾ ਹੈ, ਅਤੇ ਤੰਦਰੁਸਤ ਹਾਣੀਆਂ ਵਿੱਚ ਕਮਜ਼ੋਰ ਮਹਿਸੂਸ ਨਹੀਂ ਹੁੰਦਾ. ਬਚਪਨ ਤੋਂ ਇਕ ਰਣਨੀਤਕ ਟੀਚਾ ਗੰਭੀਰ ਨਾੜੀ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਰੋਕਣਾ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ. ਜਾਂ ਘੱਟੋ ਘੱਟ ਉਨ੍ਹਾਂ ਨੂੰ ਜਿੰਨੀ ਦੇਰ ਹੋ ਸਕੇ ਬਾਲਗ ਅਵਸਥਾ ਵਿੱਚ ਭੇਜੋ.
ਸ਼ੂਗਰ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਕਾਬੂ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਇੱਕ ਬਿਮਾਰ ਬੱਚੇ ਨੂੰ ਜਿੰਨੀ ਜਲਦੀ ਹੋ ਸਕੇ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਵਿੱਚ ਤਬਦੀਲ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
ਲੱਛਣ ਅਤੇ ਚਿੰਨ੍ਹ
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣ ਅਤੇ ਲੱਛਣ ਹਫ਼ਤਿਆਂ ਦੀ ਮਿਆਦ ਵਿੱਚ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦੇ ਹਨ. ਹੇਠਾਂ ਉਹਨਾਂ ਨੂੰ ਵਿਸਥਾਰ ਵਿੱਚ ਦੱਸਿਆ ਗਿਆ ਹੈ. ਜੇ ਤੁਸੀਂ ਆਪਣੇ ਬੱਚੇ ਵਿੱਚ ਅਸਾਧਾਰਣ ਲੱਛਣ ਵੇਖਦੇ ਹੋ - ਉਸਨੂੰ ਇੱਕ ਡਾਕਟਰ ਕੋਲ ਲੈ ਜਾਓ, ਟੈਸਟ ਕਰੋ. ਜੇ ਤੁਸੀਂ ਜਿਸ ਕਿਸੇ ਨੂੰ ਜਾਣਦੇ ਹੋ ਉਸ ਕੋਲ ਖੂਨ ਦਾ ਗਲੂਕੋਜ਼ ਮੀਟਰ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਖਾਲੀ ਪੇਟ ਜਾਂ ਖਾਣਾ ਖਾਣ ਤੋਂ ਬਾਅਦ ਹੀ ਖੰਡ ਨੂੰ ਮਾਪ ਸਕਦੇ ਹੋ. “ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਨਿਯਮ” ਲੇਖ ਵੀ ਪੜ੍ਹੋ। ਲੱਛਣਾਂ ਨੂੰ ਨਜ਼ਰਅੰਦਾਜ਼ ਨਹੀਂ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ - ਉਹ ਖੁਦ ਨਹੀਂ ਜਾਣਗੇ, ਪਰ ਇਹ ਸਿਰਫ ਬਦਤਰ ਹੁੰਦੇ ਜਾਣਗੇ.
| ਨਿਰੰਤਰ ਪਿਆਸ | ਉਹ ਬੱਚੇ ਜਿਨ੍ਹਾਂ ਨੂੰ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਹੁੰਦਾ ਹੈ, ਪਰੰਤੂ ਅਜੇ ਤੱਕ ਇਲਾਜ ਸ਼ੁਰੂ ਨਹੀਂ ਹੋਇਆ, ਉਨ੍ਹਾਂ ਨੂੰ ਲਗਾਤਾਰ ਪਿਆਸ ਰਹਿੰਦੀ ਹੈ. ਕਿਉਂਕਿ ਜਦੋਂ ਖੰਡ ਜ਼ਿਆਦਾ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਸਰੀਰ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਨੂੰ ਪਤਲਾ ਕਰਨ ਲਈ ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਤੋਂ ਪਾਣੀ ਕੱ .ਦਾ ਹੈ. ਇੱਕ ਬੱਚਾ ਅਸਾਧਾਰਣ ਤੌਰ ਤੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸਾਫ ਪਾਣੀ, ਚਾਹ ਜਾਂ ਮਿੱਠੇ ਪੀਣ ਵਾਲੇ ਪਦਾਰਥ ਪੀ ਸਕਦਾ ਹੈ. |
| ਵਾਰ ਵਾਰ ਪਿਸ਼ਾਬ ਕਰਨਾ | ਸ਼ੂਗਰ ਦੇ ਜ਼ਿਆਦਾ ਤਰਲ ਪਦਾਰਥ ਨੂੰ ਸਰੀਰ ਤੋਂ ਬਾਹਰ ਕੱ .ਣਾ ਚਾਹੀਦਾ ਹੈ. ਇਸ ਲਈ, ਉਹ ਆਮ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਅਕਸਰ ਟਾਇਲਟ ਜਾਏਗਾ. ਸ਼ਾਇਦ ਉਸਨੂੰ ਸਬਕ ਤੋਂ ਦਿਨ ਵਿੱਚ ਕਈ ਵਾਰ ਟਾਇਲਟ ਜਾਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ. ਇਹ ਅਧਿਆਪਕਾਂ ਅਤੇ ਸਹਿਪਾਠੀਆਂ ਦਾ ਧਿਆਨ ਆਪਣੇ ਵੱਲ ਖਿੱਚੇਗੀ. ਜੇ ਕੋਈ ਬੱਚਾ ਰਾਤ ਨੂੰ ਲਿਖਣਾ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦਾ ਹੈ, ਅਤੇ ਆਪਣਾ ਬਿਸਤਰਾ ਸੁੱਕਣ ਤੋਂ ਪਹਿਲਾਂ, ਇਹ ਚੇਤਾਵਨੀ ਦੇਣ ਵਾਲਾ ਸੰਕੇਤ ਹੈ. |
| ਅਸਾਧਾਰਣ ਭਾਰ ਘਟਾਉਣਾ | ਸਰੀਰ ਨੇ glਰਜਾ ਦੇ ਸਰੋਤ ਵਜੋਂ ਗਲੂਕੋਜ਼ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੀ ਯੋਗਤਾ ਗੁਆ ਦਿੱਤੀ ਹੈ. ਇਸ ਲਈ, ਇਹ ਆਪਣੀਆਂ ਚਰਬੀ ਅਤੇ ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਸਾੜਦਾ ਹੈ. ਭਾਰ ਵਧਣ ਅਤੇ ਭਾਰ ਵਧਾਉਣ ਦੀ ਬਜਾਏ ਇਸਦੇ ਉਲਟ, ਬੱਚਾ ਭਾਰ ਘਟਾਉਂਦਾ ਹੈ ਅਤੇ ਕਮਜ਼ੋਰ ਹੁੰਦਾ ਹੈ. ਭਾਰ ਘਟਾਉਣਾ ਅਕਸਰ ਅਚਾਨਕ ਅਤੇ ਤੇਜ਼ ਹੁੰਦਾ ਹੈ. |
| ਦੀਰਘ ਥਕਾਵਟ | ਇੱਕ ਬੱਚਾ ਨਿਰੰਤਰ ਸੁਸਤ, ਕਮਜ਼ੋਰੀ ਮਹਿਸੂਸ ਕਰ ਸਕਦਾ ਹੈ, ਕਿਉਂਕਿ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਕਾਰਨ, ਉਹ ਗਲੂਕੋਜ਼ ਨੂੰ intoਰਜਾ ਵਿੱਚ ਨਹੀਂ ਬਦਲ ਸਕਦਾ. ਟਿਸ਼ੂ ਅਤੇ ਅੰਦਰੂਨੀ ਅੰਗ ਬਾਲਣ ਦੀ ਘਾਟ ਤੋਂ ਦੁਖੀ ਹੁੰਦੇ ਹਨ, ਅਲਾਰਮ ਸਿਗਨਲ ਭੇਜਦੇ ਹਨ, ਅਤੇ ਇਹ ਲੰਬੇ ਥਕਾਵਟ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ. |
| ਗੰਭੀਰ ਭੁੱਖ | ਸਰੀਰ ਭੋਜਨ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਜਜ਼ਬ ਨਹੀਂ ਕਰ ਸਕਦਾ ਅਤੇ ਕਾਫ਼ੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦਾ ਹੈ. ਇਸ ਲਈ, ਮਰੀਜ਼ ਹਮੇਸ਼ਾਂ ਭੁੱਖਾ ਰਹਿੰਦਾ ਹੈ, ਇਸ ਤੱਥ ਦੇ ਬਾਵਜੂਦ ਕਿ ਉਹ ਬਹੁਤ ਕੁਝ ਖਾਂਦਾ ਹੈ. ਹਾਲਾਂਕਿ, ਇਹ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਸਦੇ ਉਲਟ - ਭੁੱਖ ਘਟ ਜਾਂਦੀ ਹੈ. ਇਹ ਡਾਇਬੀਟੀਜ਼ ਕੇਟੋਆਸੀਡੋਸਿਸ ਦਾ ਲੱਛਣ ਹੈ, ਜੋ ਕਿ ਜੀਵਨ ਦੀ ਗੰਭੀਰ ਸਮੱਸਿਆ ਹੈ. |
| ਦਿੱਖ ਕਮਜ਼ੋਰੀ | ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਵਧਣ ਨਾਲ ਅੱਖ ਦੇ ਲੈਂਜ਼ ਸਮੇਤ, ਟਿਸ਼ੂਆਂ ਦੇ ਡੀਹਾਈਡਰੇਸਨ ਹੁੰਦੇ ਹਨ. ਇਹ ਅੱਖਾਂ ਵਿੱਚ ਧੁੰਦ ਜਾਂ ਹੋਰ ਦਿੱਖ ਦੀਆਂ ਕਮਜ਼ੋਰੀਆਂ ਦੁਆਰਾ ਪ੍ਰਗਟ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਹਾਲਾਂਕਿ, ਬੱਚਾ ਇਸ ਵੱਲ ਧਿਆਨ ਦੇਣ ਦੀ ਸੰਭਾਵਨਾ ਨਹੀਂ ਹੈ. ਕਿਉਂਕਿ ਉਹ ਅਜੇ ਵੀ ਨਹੀਂ ਜਾਣਦਾ ਕਿ ਆਮ ਅਤੇ ਕਮਜ਼ੋਰ ਨਜ਼ਰ ਦੇ ਵਿਚਕਾਰ ਫਰਕ ਕਿਵੇਂ ਕਰਨਾ ਹੈ, ਖ਼ਾਸਕਰ ਜੇ ਉਹ ਨਹੀਂ ਪੜ੍ਹ ਸਕਦਾ. |
| ਫੰਗਲ ਸੰਕ੍ਰਮਣ | ਟਾਈਪ 1 ਸ਼ੂਗਰ ਵਾਲੀਆਂ ਲੜਕੀਆਂ ਧੜਕਣ ਦਾ ਵਿਕਾਸ ਕਰ ਸਕਦੀਆਂ ਹਨ. ਬੱਚਿਆਂ ਵਿੱਚ ਫੰਗਲ ਸੰਕਰਮਣ ਕਾਰਨ ਡਾਇਪਰ ਦੇ ਗੰਭੀਰ ਧੱਫੜ ਪੈਦਾ ਹੁੰਦੇ ਹਨ, ਜੋ ਕਿ ਉਦੋਂ ਹੀ ਅਲੋਪ ਹੋ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਤੱਕ ਘਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ. |
| ਸ਼ੂਗਰ ਕੇਟੋਆਸੀਡੋਸਿਸ | ਇੱਕ ਗੰਭੀਰ ਜਾਨਲੇਵਾ ਪੇਚੀਦਗੀ. ਇਸਦੇ ਲੱਛਣ ਮਤਲੀ, ਪੇਟ ਵਿੱਚ ਦਰਦ, ਤੇਜ਼ੀ ਨਾਲ ਰੁਕਦੇ ਸਾਹ ਲੈਣ, ਮੂੰਹ ਤੋਂ ਐਸੀਟੋਨ ਦੀ ਮਹਿਕ, ਥਕਾਵਟ ਹਨ. ਜੇ ਕੋਈ ਕਾਰਵਾਈ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ, ਤਾਂ ਸ਼ੂਗਰ ਰੋਗ ਦੂਰ ਹੋ ਜਾਵੇਗਾ ਅਤੇ ਮਰ ਜਾਵੇਗਾ, ਅਤੇ ਇਹ ਜਲਦੀ ਹੋ ਸਕਦਾ ਹੈ. ਸ਼ੂਗਰ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਲਈ ਐਮਰਜੈਂਸੀ ਡਾਕਟਰੀ ਸਹਾਇਤਾ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ. |
ਬਦਕਿਸਮਤੀ ਨਾਲ, ਰਸ਼ੀਅਨ ਬੋਲਣ ਵਾਲੇ ਦੇਸ਼ਾਂ ਵਿੱਚ, ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੀ ਸ਼ੁਰੂਆਤ ਆਮ ਤੌਰ ਤੇ ਬੱਚੇ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਦੇ ਨਾਲ ਗਹਿਰੀ ਦੇਖਭਾਲ ਵਿੱਚ ਆਉਣ ਨਾਲ ਹੁੰਦੀ ਹੈ. ਕਿਉਂਕਿ ਮਾਪੇ ਲੱਛਣਾਂ ਨੂੰ ਨਜ਼ਰ ਅੰਦਾਜ਼ ਕਰਦੇ ਹਨ - ਉਨ੍ਹਾਂ ਨੂੰ ਉਮੀਦ ਹੈ ਕਿ ਇਹ ਦੂਰ ਹੋ ਜਾਂਦੀ ਹੈ. ਜੇ ਤੁਸੀਂ ਸਮੇਂ 'ਤੇ ਚੇਤਾਵਨੀ ਦੇ ਸੰਕੇਤਾਂ ਵੱਲ ਧਿਆਨ ਦਿੰਦੇ ਹੋ, ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਮਾਪੋ ਅਤੇ ਉਪਾਅ ਕਰੋ, ਤਾਂ ਤੁਸੀਂ ਇੰਟੈਂਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਵਿਚਲੇ "ਐਡਵੈਂਚਰ" ਤੋਂ ਬਚ ਸਕਦੇ ਹੋ.
ਜਿੰਨੀ ਜਲਦੀ ਤੁਸੀਂ ਉੱਪਰ ਦਿੱਤੇ ਕੁਝ ਲੱਛਣਾਂ 'ਤੇ ਧਿਆਨ ਦੇਵੋ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਮਿਲੋ. ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਇੱਕ ਗੰਭੀਰ ਬਿਮਾਰੀ ਹੈ, ਪਰ ਇੱਕ ਆਫ਼ਤ ਨਹੀਂ. ਜਟਿਲਤਾਵਾਂ ਨੂੰ ਰੋਕਣ ਲਈ ਇਸ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਨਿਯੰਤਰਣ ਅਤੇ ਗਰੰਟੀ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਬੱਚਾ ਅਤੇ ਉਸ ਦਾ ਪਰਿਵਾਰ ਸਧਾਰਣ ਜ਼ਿੰਦਗੀ ਜੀ ਸਕਦੇ ਹਨ. ਸਾਰੇ ਰੋਗ ਨਿਯੰਤਰਣ ਦੇ ਉਪਾਅ ਦਿਨ ਵਿਚ 10-15 ਮਿੰਟ ਤੋਂ ਵੱਧ ਨਹੀਂ ਲੈਂਦੇ. ਨਿਰਾਸ਼ਾ ਦਾ ਕੋਈ ਕਾਰਨ ਨਹੀਂ ਹੈ.
ਕਾਰਨ
ਬੱਚਿਆਂ ਅਤੇ ਵੱਡਿਆਂ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਸਹੀ ਕਾਰਨਾਂ ਬਾਰੇ ਅਜੇ ਪਤਾ ਨਹੀਂ ਹੈ. ਇਮਿ .ਨ ਸਿਸਟਮ ਖਤਰਨਾਕ ਬੈਕਟੀਰੀਆ ਅਤੇ ਵਾਇਰਸਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਹੈ. ਕਿਸੇ ਕਾਰਨ ਕਰਕੇ, ਇਹ ਪੈਨਕ੍ਰੀਅਸ ਦੇ ਬੀਟਾ ਸੈੱਲਾਂ ਤੇ ਹਮਲਾ ਕਰਨਾ ਅਤੇ ਨਸ਼ਟ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦਾ ਹੈ ਜੋ ਇਨਸੁਲਿਨ ਪੈਦਾ ਕਰਦੇ ਹਨ. ਜੈਨੇਟਿਕਸ ਵੱਡੇ ਤੌਰ ਤੇ 1 ਸ਼ੂਗਰ ਟਾਈਪ ਕਰਨ ਦੀ ਪ੍ਰਵਿਰਤੀ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਦਾ ਹੈ. ਟ੍ਰਾਂਸਫਰ ਹੋਇਆ ਵਾਇਰਲ ਇਨਫੈਕਸ਼ਨ (ਰੁਬੇਲਾ, ਫਲੂ) ਅਕਸਰ ਬਿਮਾਰੀ ਦੇ ਸ਼ੁਰੂ ਹੋਣ ਦਾ ਕਾਰਨ ਹੁੰਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਇਕ ਹਾਰਮੋਨ ਹੈ ਜੋ ਗਲੂਕੋਜ਼ ਦੇ ਅਣੂਆਂ ਨੂੰ ਖੂਨ ਤੋਂ ਲੈ ਕੇ ਸੈੱਲਾਂ ਵਿਚ ਲਿਆਉਣ ਵਿਚ ਮਦਦ ਕਰਦਾ ਹੈ ਜਿਸ ਵਿਚ ਚੀਨੀ ਨੂੰ ਬਾਲਣ ਵਜੋਂ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ. ਲੈਂਗਰਹੰਸ ਪੈਨਕ੍ਰੀਅਸ ਦੇ ਟਾਪੂਆਂ ਤੇ ਸਥਿਤ ਬੀਟਾ ਸੈੱਲ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ. ਇਕ ਆਮ ਸਥਿਤੀ ਵਿਚ, ਬਹੁਤ ਸਾਰਾ ਇੰਸੁਲਿਨ ਖਾਣ ਦੇ ਬਾਅਦ ਤੇਜ਼ੀ ਨਾਲ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ. ਇਹ ਹਾਰਮੋਨ ਸੈੱਲਾਂ ਦੀ ਸਤਹ 'ਤੇ ਦਰਵਾਜ਼ੇ ਖੋਲ੍ਹਣ ਦੀ ਇਕ ਕੁੰਜੀ ਵਜੋਂ ਕੰਮ ਕਰਦਾ ਹੈ ਜਿਸ ਦੁਆਰਾ ਗਲੂਕੋਜ਼ ਦਾਖਲ ਹੁੰਦਾ ਹੈ.
ਇਸ ਤਰ੍ਹਾਂ, ਖੂਨ ਵਿੱਚ ਸ਼ੂਗਰ ਦੀ ਗਾੜ੍ਹਾਪਣ ਘੱਟ ਜਾਂਦਾ ਹੈ. ਇਸ ਤੋਂ ਬਾਅਦ, ਪਾਚਕ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਦਾ સ્ત્રાવ ਘੱਟ ਜਾਂਦਾ ਹੈ ਤਾਂ ਕਿ ਗਲੂਕੋਜ਼ ਦਾ ਪੱਧਰ ਆਮ ਨਾਲੋਂ ਹੇਠਾਂ ਨਾ ਆਵੇ. ਜਿਗਰ ਸ਼ੂਗਰ ਨੂੰ ਸਟੋਰ ਕਰਦਾ ਹੈ ਅਤੇ, ਜੇ ਜਰੂਰੀ ਹੋਵੇ, ਤਾਂ ਖੂਨ ਨੂੰ ਗਲੂਕੋਜ਼ ਨਾਲ ਸੰਤ੍ਰਿਪਤ ਕਰਦਾ ਹੈ. ਜੇ ਖੂਨ ਵਿਚ ਥੋੜ੍ਹੀ ਜਿਹੀ ਇਨਸੁਲਿਨ ਹੈ, ਉਦਾਹਰਣ ਵਜੋਂ, ਖਾਲੀ ਪੇਟ ਵਿਚ, ਖੰਡ ਵਿਚ ਸਧਾਰਣ ਗਾੜ੍ਹਾਪਣ ਬਣਾਈ ਰੱਖਣ ਲਈ ਜਿਗਰ ਵਿਚੋਂ ਗਲੂਕੋਜ਼ ਖੂਨ ਵਿਚ ਛੱਡਿਆ ਜਾਂਦਾ ਹੈ.
ਗਲੂਕੋਜ਼ ਅਤੇ ਇਨਸੁਲਿਨ ਦਾ ਆਦਾਨ-ਪ੍ਰਦਾਨ ਪ੍ਰਤੀਕ੍ਰਿਆ ਦੇ ਸਿਧਾਂਤ ਦੇ ਅਨੁਸਾਰ ਨਿਯਮਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਪਰ ਇਮਿ .ਨ ਸਿਸਟਮ ਦੇ 80% ਬੀਟਾ ਸੈੱਲਾਂ ਦੇ ਨਸ਼ਟ ਹੋਣ ਤੋਂ ਬਾਅਦ, ਸਰੀਰ ਹੁਣ ਇੰਸੁਲਿਨ ਪੈਦਾ ਨਹੀਂ ਕਰ ਸਕਦਾ. ਇਸ ਹਾਰਮੋਨ ਦੇ ਬਿਨਾਂ, ਚੀਨੀ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਤੋਂ ਸੈੱਲਾਂ ਵਿਚ ਦਾਖਲ ਨਹੀਂ ਹੋ ਸਕਦੀ. ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੀ ਇਕਾਗਰਤਾ ਵੱਧਦੀ ਹੈ, ਜੋ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣਾਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ. ਅਤੇ ਇਸ ਸਮੇਂ, ਟਿਸ਼ੂ ਬਿਨਾਂ ਤੇਲ ਪ੍ਰਾਪਤ ਕੀਤੇ ਭੁੱਖੇ ਮਰ ਰਹੇ ਹਨ. ਬਾਲਗਾਂ ਅਤੇ ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਵਿਕਾਸ ਲਈ ਇਹ ਵਿਧੀ ਹੈ.
6 ਸਾਲ ਦੇ ਬੱਚੇ ਨੂੰ ਬੁਰੀ ਤਰ੍ਹਾਂ ਠੰ had ਲੱਗੀ, ਟਾਈਪ 1 ਸ਼ੂਗਰ ਨਾਲ ਬਿਮਾਰ ਹੋ ਗਿਆ, ਬੇਵਜ੍ਹਾ ਭਾਰ ਘਟਾਉਣਾ ਸ਼ੁਰੂ ਕੀਤਾ ਅਤੇ ਆਖਰਕਾਰ ਕੇਟੋਆਸੀਡੋਸਿਸ ਤੋਂ ਚੇਤਨਾ ਖਤਮ ਹੋ ਗਈ. ਇੰਟੈਂਸਿਵ ਕੇਅਰ ਯੂਨਿਟ ਵਿਚ ਉਸ ਨੂੰ ਬਚਾਇਆ ਗਿਆ, ਛੁੱਟੀ ਦਿੱਤੀ ਗਈ, ਇਨਸੁਲਿਨ ਦੇ ਟੀਕੇ ਲਗਾਉਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਗਈ ... ਹਰ ਚੀਜ਼ ਆਮ ਵਾਂਗ ਹੈ. ਫਿਰ ਮੇਰੀ ਮਾਂ ਨੇ ਡਾਇਬੇਟ-ਮੈਡ.ਕਾੱਮ ਲੱਭੀ ਅਤੇ ਉਸਨੇ ਆਪਣੇ ਬੇਟੇ ਨੂੰ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਵਿੱਚ ਤਬਦੀਲ ਕਰ ਦਿੱਤਾ.

ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਇੱਕ ਬੱਚਾ ਸਹੀ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨ ਕਾਰਨ ਸਥਿਰ ਸਧਾਰਣ ਚੀਨੀ ਰੱਖਦਾ ਹੈ. ਰੋਜ਼ਾਨਾ ਇਨਸੁਲਿਨ ਟੀਕਾ ਲਗਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਨਹੀਂ.

ਪਾਚਕ, ਸ਼ੂਗਰ ਦੁਆਰਾ ਕਮਜ਼ੋਰ, ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੇ ਭਾਰ ਦਾ ਮੁਕਾਬਲਾ ਨਹੀਂ ਕਰ ਸਕਦੇ. ਇਸ ਲਈ, ਖੰਡ ਵੱਧਦੀ ਹੈ. ਹੋਰ 3 ਦਿਨਾਂ ਬਾਅਦ, ਬੱਚੇ ਦੀ ਮਾਂ ਨੇ ਡਾਇਰੀ ਨੂੰ ਭਰਨਾ ਬੰਦ ਕਰ ਦਿੱਤਾ ਅਤੇ ਸਕਾਈਪ 'ਤੇ ਸੰਪਰਕ ਕਰਨਾ ਬੰਦ ਕਰ ਦਿੱਤਾ. ਉਸ ਕੋਲ ਸ਼ਾਇਦ ਸ਼ੇਖੀ ਮਾਰਨ ਲਈ ਕੁਝ ਨਹੀਂ ਹੈ.
- ਇਨਸੁਲਿਨ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਕਿਵੇਂ ਨਿਯਮਿਤ ਕਰਦਾ ਹੈ: ਇੱਕ ਵਿਸਥਾਰਿਤ ਚਿੱਤਰ
ਰੋਕਥਾਮ
ਬੱਚਿਆਂ ਵਿੱਚ ਕੋਈ ਸ਼ੂਗਰ ਪ੍ਰੋਫਾਈਲੈਕਸਿਸ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਸਾਬਤ ਨਹੀਂ ਹੁੰਦਾ. ਅੱਜ ਇਸ ਗੰਭੀਰ ਬਿਮਾਰੀ ਨੂੰ ਰੋਕਣਾ ਅਸੰਭਵ ਹੈ. ਕੋਈ ਟੀਕਾਕਰਣ, ਗੋਲੀਆਂ, ਹਾਰਮੋਨਜ਼, ਵਿਟਾਮਿਨ, ਪ੍ਰਾਰਥਨਾਵਾਂ, ਕੁਰਬਾਨੀਆਂ, ਸਾਜ਼ਿਸ਼ਾਂ, ਹੋਮੀਓਪੈਥੀ, ਆਦਿ ਸਹਾਇਤਾ ਨਹੀਂ ਕਰਦੇ. ਟਾਈਪ 1 ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚਿਆਂ ਦੇ ਮਾਪਿਆਂ ਦੇ ਜੋਖਮ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਜੈਨੇਟਿਕ ਟੈਸਟ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ. ਤੁਸੀਂ ਐਂਟੀਬਾਡੀਜ਼ ਲਈ ਖੂਨ ਦੇ ਟੈਸਟ ਵੀ ਲੈ ਸਕਦੇ ਹੋ. ਪਰ ਜੇ ਖੂਨ ਵਿਚ ਐਂਟੀਬਾਡੀਜ਼ ਪਾਈਆਂ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਵੀ ਤੁਸੀਂ ਬਿਮਾਰੀ ਨੂੰ ਰੋਕਣ ਲਈ ਕੁਝ ਨਹੀਂ ਕਰ ਸਕਦੇ.
ਵਰਤਮਾਨ ਵਿੱਚ, ਵਿਗਿਆਨੀ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੀ ਰੋਕਥਾਮ ਲਈ ਪ੍ਰਭਾਵਸ਼ਾਲੀ methodsੰਗਾਂ ਦੀ ਸਿਰਜਣਾ ਤੇ ਕੰਮ ਕਰ ਰਹੇ ਹਨ. ਇਕ ਹੋਰ ਮਹੱਤਵਪੂਰਨ ਖੇਤਰ - ਉਹ ਮਰੀਜ਼ਾਂ ਵਿਚ ਬੀਟਾ ਸੈੱਲਾਂ ਦੇ ਜਿੰਦਾ ਹਿੱਸਾ ਰੱਖਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਦੀ ਹਾਲ ਹੀ ਵਿਚ ਜਾਂਚ ਕੀਤੀ ਗਈ ਹੈ. ਅਜਿਹਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਕਿਸੇ ਤਰ੍ਹਾਂ ਬੀਟਾ ਸੈੱਲਾਂ ਨੂੰ ਇਮਿ .ਨ ਸਿਸਟਮ ਦੇ ਹਮਲਿਆਂ ਤੋਂ ਬਚਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਜੇ ਤੁਹਾਡੇ ਬੱਚੇ ਦੀ ਜੈਨੇਟਿਕ ਜਾਂਚ ਦੇ ਉੱਚ ਜੋਖਮ ਵਿਚ ਜਾਂਚ ਕੀਤੀ ਗਈ ਹੈ ਜਾਂ ਉਸ ਦੇ ਖੂਨ ਵਿਚ ਐਂਟੀਬਾਡੀਜ਼ ਹਨ, ਤਾਂ ਉਸ ਨੂੰ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿਚ ਹਿੱਸਾ ਲੈਣ ਲਈ ਸੱਦਾ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਇਸ ਨਾਲ ਸਾਵਧਾਨੀ ਨਾਲ ਪੇਸ਼ ਆਉਣਾ ਚਾਹੀਦਾ ਹੈ. ਕਿਉਂਕਿ ਇਲਾਜ ਅਤੇ ਰੋਕਥਾਮ ਦੇ ਨਵੇਂ thatੰਗ ਜਿਨ੍ਹਾਂ ਦਾ ਵਿਗਿਆਨੀ ਅਨੁਭਵ ਕਰ ਰਹੇ ਹਨ, ਚੰਗੇ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਨੁਕਸਾਨ ਕਰ ਸਕਦੇ ਹਨ.
- ਪਰਿਵਾਰਕ ਕਹਾਣੀ. ਜੇ ਕਿਸੇ ਬੱਚੇ ਦੇ ਆਪਣੇ ਮਾਂ-ਪਿਓ, ਭਰਾ ਜਾਂ ਭੈਣਾਂ ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਹਨ, ਤਾਂ ਉਸ ਨੂੰ ਵਧੇਰੇ ਜੋਖਮ ਹੁੰਦਾ ਹੈ.
- ਜੈਨੇਟਿਕ ਪ੍ਰਵਿਰਤੀ ਜੈਨੇਟਿਕ ਜਾਂਚ ਜੋਖਮ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਪਰ ਇਹ ਇੱਕ ਮਹਿੰਗੀ ਵਿਧੀ ਹੈ, ਅਤੇ ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ - ਬੇਕਾਰ, ਕਿਉਂਕਿ ਅਜੇ ਵੀ ਰੋਕਥਾਮ ਦੇ ਕੋਈ ਪ੍ਰਭਾਵਸ਼ਾਲੀ .ੰਗ ਨਹੀਂ ਹਨ.
- ਵਾਇਰਸ ਦੀ ਲਾਗ - ਅਕਸਰ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੀ ਸ਼ੁਰੂਆਤ ਨੂੰ ਟਰਿੱਗਰ ਕਰਦੇ ਹਨ. ਖਤਰਨਾਕ ਵਾਇਰਸ - ਐਪਸਟੀਨ-ਬਾਰ, ਕੋਕਸਸਕੀ, ਰੁਬੇਲਾ, ਸਾਇਟੋਮੇਗਲੋਵਾਇਰਸ.
- ਖੂਨ ਵਿੱਚ ਵਿਟਾਮਿਨ ਡੀ ਦੇ ਘੱਟ ਪੱਧਰ. ਅਧਿਐਨ ਇਸ ਗੱਲ ਦੀ ਪੁਸ਼ਟੀ ਕਰਦੇ ਹਨ ਕਿ ਵਿਟਾਮਿਨ ਡੀ ਇਮਿ .ਨ ਸਿਸਟਮ ਨੂੰ ਸ਼ਾਂਤ ਕਰਦੇ ਹਨ, ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਸ਼ੂਗਰ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਂਦੇ ਹਨ.
- ਖੁਰਾਕ ਵਿੱਚ ਗ cow ਦੇ ਦੁੱਧ ਦੀ ਸ਼ੁਰੂਆਤੀ ਸ਼ੁਰੂਆਤ. ਇਹ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾਉਣ ਲਈ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ.
- ਪੀਣ ਵਾਲਾ ਪਾਣੀ ਨਾਈਟ੍ਰੇਟਸ ਨਾਲ ਦੂਸ਼ਿਤ ਹੁੰਦਾ ਹੈ.
- ਅਨਾਜ ਦੇ ਉਤਪਾਦਾਂ ਨਾਲ ਬੱਚੇ ਨੂੰ ਦਾਣਾ ਦੇਣਾ ਇੱਕ ਸ਼ੁਰੂਆਤੀ ਸ਼ੁਰੂਆਤ.
ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਦੇ ਜ਼ਿਆਦਾਤਰ ਜੋਖਮ ਦੇ ਕਾਰਕ ਖ਼ਤਮ ਨਹੀਂ ਕੀਤੇ ਜਾ ਸਕਦੇ, ਪਰ ਕੁਝ ਮਾਪਿਆਂ ਦੇ ਨਿਯੰਤਰਣ ਅਧੀਨ ਹੁੰਦੇ ਹਨ. ਦਾਣਾ ਬੱਚੇ ਨੂੰ ਸ਼ੁਰੂ ਕਰਨ ਲਈ ਕਾਹਲੀ ਨਾ ਕਰੋ. ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ 6 ਮਹੀਨਿਆਂ ਤੱਕ ਬੱਚੇ ਨੂੰ ਸਿਰਫ ਮਾਂ ਦਾ ਦੁੱਧ ਹੀ ਖਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਨਕਲੀ ਖਾਣਾ ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਸ਼ੂਗਰ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾਉਣ ਲਈ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਪਰ ਇਹ ਅਧਿਕਾਰਤ ਤੌਰ 'ਤੇ ਸਾਬਤ ਨਹੀਂ ਹੋਇਆ ਹੈ. ਪੀਣ ਵਾਲਾ ਸਾਫ ਪਾਣੀ ਮੁਹੱਈਆ ਕਰਾਉਣ ਲਈ ਧਿਆਨ ਰੱਖੋ. ਆਪਣੇ ਬੱਚੇ ਨੂੰ ਵਾਇਰਸਾਂ ਤੋਂ ਬਚਾਉਣ ਲਈ ਇੱਕ ਨਿਰਜੀਵ ਵਾਤਾਵਰਣ ਬਣਾਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਨਾ ਕਰੋ - ਇਹ ਬੇਕਾਰ ਹੈ. ਵਿਟਾਮਿਨ ਡੀ ਸਿਰਫ ਇਕ ਡਾਕਟਰ ਨਾਲ ਸਮਝੌਤੇ 'ਤੇ ਹੀ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਇਸ ਦੀ ਜ਼ਿਆਦਾ ਮਾਤਰਾ ਅਣਚਾਹੇ ਹੈ.
ਡਾਇਗਨੋਸਟਿਕਸ
- ਕੀ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਹੈ?
- ਜੇ ਗਲੂਕੋਜ਼ ਪਾਚਕ ਵਿਗੜ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਕਿਸ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਹੈ?
ਜੇ ਮਾਪੇ ਜਾਂ ਡਾਕਟਰ ਉੱਪਰ ਦੱਸੇ ਗਏ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣਾਂ ਨੂੰ ਵੇਖਦੇ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਸਿਰਫ ਚੀਨੀ ਨੂੰ ਗਲੂਕੋਮੀਟਰ ਨਾਲ ਮਾਪਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਖਾਲੀ ਪੇਟ 'ਤੇ ਅਜਿਹਾ ਕਰਨਾ ਜ਼ਰੂਰੀ ਨਹੀਂ ਹੈ. ਜੇ ਘਰ ਵਿਚ ਲਹੂ ਦਾ ਗਲੂਕੋਜ਼ ਮੀਟਰ ਨਹੀਂ ਹੈ, ਤਾਂ ਖੰਡ ਲਈ, ਖਾਲੀ ਪੇਟ ਜਾਂ ਖਾਣੇ ਤੋਂ ਬਾਅਦ, ਸ਼ੂਗਰ ਲਈ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਵਿਚ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰੋ. ਆਪਣੀ ਬਲੱਡ ਸ਼ੂਗਰ ਸਿੱਖੋ. ਉਨ੍ਹਾਂ ਨਾਲ ਵਿਸ਼ਲੇਸ਼ਣ ਦੇ ਨਤੀਜੇ ਦੀ ਤੁਲਨਾ ਕਰੋ - ਅਤੇ ਸਭ ਕੁਝ ਸਪੱਸ਼ਟ ਹੋ ਜਾਵੇਗਾ.
ਬਦਕਿਸਮਤੀ ਨਾਲ, ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਮਾਪੇ ਉਦੋਂ ਤੱਕ ਲੱਛਣਾਂ ਨੂੰ ਨਜ਼ਰ ਅੰਦਾਜ਼ ਕਰਦੇ ਹਨ ਜਦੋਂ ਤੱਕ ਬੱਚਾ ਬਾਹਰ ਨਹੀਂ ਜਾਂਦਾ. ਇੱਕ ਐਂਬੂਲੈਂਸ ਆ ਗਈ. ਸਿਖਲਾਈ ਪ੍ਰਾਪਤ ਅੱਖਾਂ ਵਾਲੇ ਡਾਕਟਰ ਸ਼ੂਗਰ ਦੇ ਕੇਟੋਆਸੀਡੋਸਿਸ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਦੇ ਹਨ ਅਤੇ ਮੁੜ ਸੁਰਜੀਤੀ ਉਪਾਵਾਂ ਕਰਦੇ ਹਨ. ਅਤੇ ਫਿਰ ਇਹ ਨਿਰਧਾਰਤ ਕਰਨਾ ਬਾਕੀ ਹੈ ਕਿ ਕਿਸ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਹੈ. ਇਸਦੇ ਲਈ, ਐਂਟੀਬਾਡੀਜ਼ ਲਈ ਖੂਨ ਦੇ ਟੈਸਟ ਲਏ ਜਾਂਦੇ ਹਨ.
ਇਹ ਪਤਾ ਲਗਾਉਣ ਲਈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਕਿਸ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਹੈ, ਨੂੰ ਵਿਗਿਆਨਕ ਤੌਰ ਤੇ ਟਾਈਪ 1 ਅਤੇ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੇ ਨਾਲ-ਨਾਲ ਇਸ ਬਿਮਾਰੀ ਦੀਆਂ ਹੋਰ ਬਹੁਤ ਹੀ ਦੁਰਲੱਭ ਕਿਸਮਾਂ ਦੇ ਵਿਚਕਾਰ ਇੱਕ "ਅੰਤਰ ਅੰਤਰ" ਕਰਨ ਲਈ ਕਿਹਾ ਜਾਂਦਾ ਹੈ. ਰਸ਼ੀਅਨ ਬੋਲਣ ਵਾਲੇ ਦੇਸ਼ਾਂ ਵਿੱਚ ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ -2 ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ. ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਨਿਦਾਨ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਿਹੜੇ ਭਾਰ ਤੋਂ ਜ਼ਿਆਦਾ ਜਾਂ ਮੋਟੇ ਹਨ, 12 ਸਾਲ ਜਾਂ ਇਸਤੋਂ ਵੱਧ ਉਮਰ ਦੇ. ਇਸ ਬਿਮਾਰੀ ਦੇ ਲੱਛਣ ਹੌਲੀ ਹੌਲੀ ਵਧ ਰਹੇ ਹਨ. ਜ਼ਿਆਦਾ ਆਮ ਆਮ ਤੌਰ ਤੇ ਤੁਰੰਤ ਗੰਭੀਰ ਲੱਛਣਾਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ.
- ਲੈਂਗਰਹੰਸ ਦੇ ਟਾਪੂਆਂ ਦੇ ਸੈੱਲਾਂ ਨੂੰ;
- ਗਲੂਟਾਮੇਟ ਡੀਕਾਰਬੋਕਸੀਲੇਜ;
- ਟਾਇਰੋਸਿਨ ਫਾਸਫੇਟਜ ਨੂੰ;
- ਇਨਸੁਲਿਨ ਨੂੰ
ਉਹ ਪੁਸ਼ਟੀ ਕਰਦੇ ਹਨ ਕਿ ਇਮਿ .ਨ ਸਿਸਟਮ ਪਾਚਕ ਬੀਟਾ ਸੈੱਲਾਂ ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ. ਟਾਈਪ 2 ਸ਼ੂਗਰ ਵਿੱਚ, ਇਹ ਐਂਟੀਬਾਡੀਜ਼ ਖੂਨ ਵਿੱਚ ਨਹੀਂ ਹੁੰਦੇ, ਪਰ ਅਕਸਰ ਖਾਣਾ ਖਾਣ ਤੋਂ ਬਾਅਦ ਇੱਕ ਉੱਚ ਪੱਧਰ ਦਾ ਵਰਤ ਅਤੇ ਇਨਸੁਲਿਨ ਹੁੰਦਾ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਦੂਜੀ ਕਿਸਮ ਵਿਚ, ਬੱਚੇ ਵਿਚ ਟੈਸਟ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ ਦਰਸਾਉਂਦੇ ਹਨ, ਭਾਵ, ਇੰਸੁਲਿਨ ਦੀ ਕਿਰਿਆ ਪ੍ਰਤੀ ਟਿਸ਼ੂਆਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਘੱਟ ਜਾਂਦੀ ਹੈ. ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਾਲੇ ਬਹੁਤੇ ਨੌਜਵਾਨ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਇਸ ਬਿਮਾਰੀ ਦੀ ਜਾਂਚ ਸਿਹਤ ਦੀਆਂ ਹੋਰ ਸਮੱਸਿਆਵਾਂ ਦੇ ਕਾਰਨ ਜਾਂਚ ਦੌਰਾਨ ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ ਦੇ ਟੈਸਟ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਨਾਲ ਹੀ, ਖ਼ਾਨਦਾਨੀ ਗੁਣਾਂ ਦਾ ਭਾਰ ਪਰੀਖਿਆ (ਡਾਕਟਰੀ ਮੁਆਇਨਾ) ਕਰਵਾਉਣ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ ਜੇ ਕਿਸੇ ਨਜ਼ਦੀਕੀ ਰਿਸ਼ਤੇਦਾਰ ਵਿਚ ਗਲੂਕੋਜ਼ ਪਾਚਕ ਵਿਗਾੜ ਹੈ
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੇ ਲਗਭਗ 20% ਕਿਸ਼ੋਰ ਗੰਭੀਰ ਪਿਆਸ, ਵਾਰ-ਵਾਰ ਪਿਸ਼ਾਬ ਕਰਨ, ਭਾਰ ਘਟਾਉਣ ਦੀ ਸ਼ਿਕਾਇਤ ਕਰਦੇ ਹਨ. ਉਨ੍ਹਾਂ ਦੀਆਂ ਸ਼ਿਕਾਇਤਾਂ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਆਮ ਗੰਭੀਰ ਲੱਛਣਾਂ ਦੇ ਅਨੁਸਾਰ ਹੁੰਦੀਆਂ ਹਨ. ਡਾਕਟਰਾਂ ਨੂੰ ਇਹ ਨਿਰਧਾਰਤ ਕਰਨਾ ਸੌਖਾ ਬਣਾਉਣ ਲਈ ਕਿ ਕਿਸ ਕਿਸਮ ਦੀ ਬਿਮਾਰੀ ਹੈ, ਹੇਠ ਦਿੱਤੀ ਸਾਰਣੀ ਮਦਦ ਕਰੇਗੀ.
| ਸਾਈਨ | ਟਾਈਪ 1 ਸ਼ੂਗਰ | ਟਾਈਪ 2 ਸ਼ੂਗਰ |
|---|---|---|
| ਪੌਲੀਡਿਪਸੀਆ - ਇਕ ਅਚਾਨਕ ਤੀਬਰ, ਅਕਲਮੰਦੀ ਪਿਆਸ | ਹਾਂ | ਹਾਂ |
| ਪੌਲੀਰੀਆ - ਰੋਜ਼ਾਨਾ ਪਿਸ਼ਾਬ ਦੀ ਮਾਤਰਾ ਵਿੱਚ ਵਾਧਾ | ਹਾਂ | ਹਾਂ |
| ਪੌਲੀਫੀਗੀ - ਬਹੁਤ ਜ਼ਿਆਦਾ ਖਾਣਾ | ਹਾਂ | ਹਾਂ |
| ਛੂਤ ਦੀ ਬਿਮਾਰੀ | ਹਾਂ | ਹਾਂ |
| ਸ਼ੂਗਰ ਕੇਟੋਆਸੀਡੋਸਿਸ | ਹਾਂ | ਸੰਭਵ ਹੈ |
| ਬੇਤਰਤੀਬੇ ਨਿਦਾਨ | ਅਚਾਨਕ | ਆਮ |
| ਸ਼ੁਰੂਆਤ ਦੀ ਉਮਰ | ਕੋਈ ਵੀ, ਛਾਤੀ ਵੀ | ਅਕਸਰ ਜਵਾਨੀ |
| ਸਰੀਰ ਦਾ ਭਾਰ | ਕੋਈ ਵੀ | ਮੋਟਾਪਾ |
| ਏਕਨਥੋਸਿਸ ਨਿਗਰਿਕਸ | ਸ਼ਾਇਦ ਹੀ | ਆਮ ਤੌਰ 'ਤੇ |
| ਯੋਨੀ ਦੀ ਲਾਗ (ਕੈਂਡੀਡਿਆਸਿਸ, ਥ੍ਰਸ਼) | ਸ਼ਾਇਦ ਹੀ | ਆਮ ਤੌਰ 'ਤੇ |
| ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ (ਹਾਈਪਰਟੈਨਸ਼ਨ) | ਸ਼ਾਇਦ ਹੀ | ਆਮ ਤੌਰ 'ਤੇ |
| ਡਿਸਲਿਪੀਡੇਮੀਆ - ਮਾੜੀ ਕੋਲੇਸਟ੍ਰੋਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਚਰਬੀ | ਸ਼ਾਇਦ ਹੀ | ਆਮ ਤੌਰ 'ਤੇ |
| ਖੂਨ ਵਿੱਚ ਆਟੋਮੈਟਿਟੀਬਾਡੀਜ਼ (ਇਮਿ systemਨ ਸਿਸਟਮ ਪੈਨਕ੍ਰੀਅਸ ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ) | ਸਕਾਰਾਤਮਕ | ਨਕਾਰਾਤਮਕ |
- ਸਰੀਰ ਦਾ ਭਾਰ - ਮੋਟਾਪਾ ਹੈ ਜਾਂ ਨਹੀਂ;
- ਖੂਨ ਵਿੱਚ ਰੋਗਾਣੂਨਾਸ਼ਕ;
- ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਵਧੇਰੇ ਜਾਂ ਆਮ ਹੁੰਦਾ ਹੈ.
ਅਕੇਨਥੋਸਿਸ ਨਿਗਰਿਕਸ ਵਿਸ਼ੇਸ਼ ਹਨੇਰੇ ਚਟਾਕ ਹਨ ਜੋ ਉਂਗਲਾਂ ਅਤੇ ਉਂਗਲਾਂ, ਬਾਂਗਾਂ ਅਤੇ ਗਰਦਨ ਦੇ ਵਿਚਕਾਰ ਹੋ ਸਕਦੇ ਹਨ. ਇਹ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ ਦਾ ਸੰਕੇਤ ਹੈ. ਟਾਈਪ 2 ਸ਼ੂਗਰ ਵਾਲੇ 90% ਬੱਚਿਆਂ ਵਿੱਚ ਅਕੇਨਥੋਸਿਸ ਨਾਈਗ੍ਰੀਕਸਨ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਸ਼ਾਇਦ ਹੀ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਨਾਲ ਹੋਵੇ.
ਇਲਾਜ
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦਾ ਇਲਾਜ ਇੱਕ ਦਿਨ ਵਿੱਚ ਕਈ ਵਾਰ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼, ਇਨਸੁਲਿਨ ਟੀਕੇ, ਇੱਕ ਡਾਇਰੀ, ਇੱਕ ਸਿਹਤਮੰਦ ਖੁਰਾਕ ਅਤੇ ਨਿਯਮਤ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦਾ ਮਾਪ ਹੁੰਦਾ ਹੈ. ਤੁਹਾਨੂੰ ਹਰ ਹਫ਼ਤੇ, ਛੁੱਟੀਆਂ ਜਾਂ ਛੁੱਟੀਆਂ ਦੇ ਬਗੈਰ ਕਿਸੇ ਬਿਮਾਰੀ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਕੁਝ ਹਫ਼ਤਿਆਂ ਦੇ ਅੰਦਰ, ਬੱਚਾ ਅਤੇ ਉਸਦੇ ਮਾਪੇ ਤਜ਼ਰਬੇਕਾਰ ਹੋ ਜਾਂਦੇ ਹਨ. ਇਸ ਤੋਂ ਬਾਅਦ, ਸਾਰੇ ਉਪਚਾਰਕ ਉਪਾਅ ਦਿਨ ਵਿਚ 10-15 ਮਿੰਟ ਤੋਂ ਵੱਧ ਨਹੀਂ ਲੈਂਦੇ. ਅਤੇ ਬਾਕੀ ਸਮਾਂ ਤੁਸੀਂ ਸਧਾਰਣ ਜੀਵਨ ਸ਼ੈਲੀ ਦੀ ਅਗਵਾਈ ਕਰ ਸਕਦੇ ਹੋ.
ਇਸ ਤੱਥ 'ਤੇ ਧਿਆਨ ਦਿਓ ਕਿ ਬਚਪਨ ਵਿਚ ਡਾਇਬਟੀਜ਼ ਦੀ ਜਾਂਚ ਹਮੇਸ਼ਾ ਲਈ ਹੁੰਦੀ ਹੈ. ਇਹ ਸੰਭਾਵਨਾ ਹੈ ਕਿ ਜਲਦੀ ਜਾਂ ਬਾਅਦ ਵਿਚ ਕੋਈ ਇਲਾਜ਼ ਹੋਵੇਗਾ ਜੋ ਤੁਹਾਨੂੰ ਖੁਰਾਕ ਅਤੇ ਰੋਜ਼ਾਨਾ ਇੰਸੁਲਿਨ ਦੇ ਟੀਕੇ ਛੱਡਣ ਦੇਵੇਗਾ. ਪਰ ਜਦੋਂ ਇਹ ਹੁੰਦਾ ਹੈ - ਕੋਈ ਨਹੀਂ ਜਾਣਦਾ. ਅੱਜ, ਸਿਰਫ ਚੈਰਲੈਟਨ ਹੀ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਤੋਂ ਮੁਕਤ ਇਲਾਜ ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰ ਸਕਦੇ ਹਨ. ਉਹ ਮਾਪਿਆਂ ਨੂੰ ਉਨ੍ਹਾਂ ਦੇ ਪੈਸੇ ਵਿਚੋਂ ਬਾਹਰ ਕੱ. ਦਿੰਦੇ ਹਨ - ਇਹ ਇੰਨਾ ਬੁਰਾ ਨਹੀਂ ਹੈ. ਕੁਐਕ ਦੇ ਤਰੀਕਿਆਂ ਦੀ ਵਰਤੋਂ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਬੱਚਿਆਂ ਵਿੱਚ ਬਿਮਾਰੀ ਦਾ ਕੋਰਸ ਮਹੱਤਵਪੂਰਣ ਰੂਪ ਵਿੱਚ ਵਿਗੜਦਾ ਹੈ - ਇਹ ਇੱਕ ਅਸਲ ਦੁਖਾਂਤ ਹੈ. ਸਾਨੂੰ ਅਜੇ ਵੀ ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ ਵਿਚ ਇਨਕਲਾਬ ਨੂੰ ਪੂਰਾ ਕਰਨ ਦੀ ਲੋੜ ਹੈ. ਅਤੇ ਇਹ ਫਾਇਦੇਮੰਦ ਹੈ ਕਿ ਇਸ ਸਮੇਂ ਤੱਕ ਬੱਚਾ ਨਾ ਬਦਲਾਉਣ ਵਾਲੀਆਂ ਜਟਿਲਤਾਵਾਂ ਦਾ ਵਿਕਾਸ ਨਹੀਂ ਕਰਦਾ.
ਬੱਚਾ ਵੱਡਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਵਿਕਾਸ ਕਰਦਾ ਹੈ, ਉਸ ਦੀ ਜ਼ਿੰਦਗੀ ਦੇ ਹਾਲਾਤ ਬਦਲ ਜਾਂਦੇ ਹਨ. ਇਸ ਲਈ, ਇਲਾਜ ਨੂੰ ਅਕਸਰ ਬਦਲਣਾ ਪੈਂਦਾ ਹੈ, ਅਤੇ ਵਿਸ਼ੇਸ਼ ਤੌਰ 'ਤੇ, ਇਨਸੁਲਿਨ ਖੁਰਾਕਾਂ ਅਤੇ ਮੀਨੂਆਂ ਨੂੰ ਸਪੱਸ਼ਟ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ. ਜੇ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਹੈ, ਤਾਂ ਬਿਮਾਰੀ ਨਾਲ ਲੜਨ ਦੇ methodsੰਗਾਂ ਨੂੰ "averageਸਤਨ" ਐਂਡੋਕਰੀਨੋਲੋਜਿਸਟ ਤੋਂ ਵੀ ਮਾੜਾ ਸਮਝਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ. ਡਾਕਟਰਾਂ ਨੂੰ ਬਿਮਾਰ ਬੱਚਿਆਂ ਦੇ ਮਾਪਿਆਂ ਨੂੰ ਜਾਗਰੂਕ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ, ਪਰ ਅਮਲ ਵਿੱਚ ਉਹ ਸ਼ਾਇਦ ਹੀ ਅਜਿਹਾ ਕਰਦੇ ਹਨ. ਇਸ ਲਈ ਆਪਣੇ ਆਪ ਸਿੱਖੋ - ਡਾਇਬੇਟ-ਮੈਡ.ਕਾੱਮ ਵੈਬਸਾਈਟ ਜਾਂ ਡਾ. ਬਰਨਸਟਾਈਨ ਦੀ ਅੰਗਰੇਜ਼ੀ-ਭਾਸ਼ਾ ਦੀ ਅਸਲ ਸਮੱਗਰੀ ਪੜ੍ਹੋ. ਇੱਕ ਡਾਇਰੀ ਵਿੱਚ ਰੋਜ਼ਾਨਾ ਜਾਣਕਾਰੀ ਲਿਖੋ. ਇਸਦਾ ਧੰਨਵਾਦ, ਤੁਸੀਂ ਜਲਦੀ ਸਮਝ ਸਕੋਗੇ ਕਿ ਕਿਸੇ ਬੱਚੇ ਵਿੱਚ ਬਲੱਡ ਸ਼ੂਗਰ ਕਿਵੇਂ ਵਿਵਹਾਰ ਕਰਦਾ ਹੈ, ਇਹ ਇਨਸੁਲਿਨ ਟੀਕੇ, ਵੱਖ ਵੱਖ ਭੋਜਨ ਅਤੇ ਸਰੀਰਕ ਗਤੀਵਿਧੀਆਂ ਪ੍ਰਤੀ ਕਿਵੇਂ ਪ੍ਰਤੀਕ੍ਰਿਆ ਕਰਦਾ ਹੈ.
- ਇੱਕ 6 ਸਾਲਾਂ ਦੇ ਬੱਚੇ ਵਿੱਚ ਕਿਸ ਤਰ੍ਹਾਂ 1 ਸ਼ੂਗਰ ਰੋਗ ਨੂੰ ਇਨਸੂਲਿਨ ਤੋਂ ਬਿਨਾਂ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ - ਇੱਕ ਸਫਲਤਾ ਦੀ ਕਹਾਣੀ
- ਜ਼ੁਕਾਮ, ਉਲਟੀਆਂ ਅਤੇ ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕਰੀਏ
- ਸ਼ੂਗਰ ਲਈ ਵਿਟਾਮਿਨ - ਤੀਜੀ ਭੂਮਿਕਾ ਨਿਭਾਉਂਦੇ ਹਨ, ਖੁਰਾਕ ਪੂਰਕਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਨਾ ਹੋਵੋ
- ਡਾਇਬਟੀਜ਼ ਦੇ ਨਵੇਂ ਇਲਾਜ - ਬੀਟਾ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਅਤੇ ਹੋਰ
ਬਲੱਡ ਸ਼ੂਗਰ ਕੰਟਰੋਲ
ਤੁਹਾਨੂੰ ਦਿਨ ਵਿਚ ਘੱਟੋ ਘੱਟ 4 ਵਾਰ ਚੀਨੀ ਜਾਂ ਹੋਰ ਅਕਸਰ ਮਾਪਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਸਦਾ ਅਰਥ ਇਹ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਅਕਸਰ ਆਪਣੀਆਂ ਉਂਗਲਾਂ ਨੂੰ ਵਿੰਨ੍ਹਣਾ ਪੈਂਦਾ ਹੈ ਅਤੇ ਮੀਟਰ ਲਈ ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ 'ਤੇ ਮਹੱਤਵਪੂਰਨ ਪੈਸਾ ਖਰਚ ਕਰਨਾ ਪੈਂਦਾ ਹੈ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਪੜ੍ਹੋ ਕਿ ਕਿਵੇਂ ਆਪਣੇ ਮੀਟਰ ਦੀ ਸ਼ੁੱਧਤਾ ਲਈ ਜਾਂਚ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਫਿਰ ਇਹ ਸੁਨਿਸ਼ਚਿਤ ਕਰੋ ਕਿ ਤੁਹਾਡਾ ਸਾਧਨ ਸਹੀ ਹੈ. ਗਲੂਕੋਮੀਟਰ ਦੀ ਵਰਤੋਂ ਨਾ ਕਰੋ ਜੋ ਪਿਆ ਹੋਇਆ ਹੈ, ਭਾਵੇਂ ਇਸ ਲਈ ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ ਸਸਤੀਆਂ ਹੋਣ, ਕਿਉਂਕਿ ਇਸ ਨਾਲ ਸਾਰੇ ਇਲਾਜ ਬੇਕਾਰ ਹੋ ਜਾਣਗੇ. ਟੈਸਟ ਦੀਆਂ ਪੱਟੀਆਂ 'ਤੇ ਬਚਤ ਨਾ ਕਰੋ, ਇਸ ਲਈ ਤੁਹਾਨੂੰ ਜਟਿਲਤਾਵਾਂ ਦੇ ਇਲਾਜ ਨੂੰ ਤੋੜਨਾ ਨਹੀਂ ਪਵੇਗਾ.
ਤੁਹਾਨੂੰ ਪਤਾ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਗਲੂਕੋਮੀਟਰਾਂ ਤੋਂ ਇਲਾਵਾ, ਗਲੂਕੋਜ਼ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਲਈ ਉਪਕਰਣ ਹਨ. ਉਹ ਇੱਕ ਇਨਸੁਲਿਨ ਪੰਪ ਵਾਂਗ ਬੈਲਟ ਉੱਤੇ ਪਹਿਨੇ ਹੁੰਦੇ ਹਨ. ਸ਼ੂਗਰ ਦਾ ਮਰੀਜ਼ ਅਜਿਹੇ ਉਪਕਰਣ ਨਾਲ ਜੀਉਂਦਾ ਹੈ. ਸੂਈ ਲਗਾਤਾਰ ਸਰੀਰ ਵਿਚ ਪਾਈ ਜਾਂਦੀ ਹੈ. ਸੈਂਸਰ ਹਰ ਕੁਝ ਮਿੰਟਾਂ ਵਿਚ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਮਾਪਦਾ ਹੈ ਅਤੇ ਡੇਟਾ ਸੰਚਾਰਿਤ ਕਰਦਾ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਇਸ ਦੀ ਯੋਜਨਾ ਬਣਾ ਸਕੋ. ਗਲੂਕੋਜ਼ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਲਈ ਉਪਕਰਣ ਮਹੱਤਵਪੂਰਣ ਗਲਤੀ ਦਿੰਦੇ ਹਨ. ਇਸ ਲਈ, ਉਹਨਾਂ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ ਜੇ ਤੁਸੀਂ ਕਿਸੇ ਬੱਚੇ ਵਿਚ ਬਿਮਾਰੀ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਕਾਬੂ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰ ਰਹੇ ਹੋ. ਰਵਾਇਤੀ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਮੀਟਰ ਵਧੇਰੇ ਸਹੀ ਹੁੰਦੇ ਹਨ.
ਮੀਟਰ ਦੀ ਯਾਦ ਵਿੱਚ ਸਟੋਰ ਕੀਤੀ ਗਈ ਜਾਣਕਾਰੀ ਦੀ ਵਰਤੋਂ ਨਾ ਕਰੋ, ਕਿਉਂਕਿ ਇਸ ਦੇ ਨਾਲ ਦੇ ਹਾਲਾਤ ਇੱਥੇ ਦਰਜ ਨਹੀਂ ਹਨ. ਡਾਇਰੀ ਰੱਖੋ, ਆਲਸੀ ਨਾ ਬਣੋ! ਨਾਪਾਂ ਨੂੰ ਉਂਗਲਾਂ ਤੋਂ ਨਹੀਂ, ਬਲਕਿ ਚਮੜੀ ਦੇ ਹੋਰ ਖੇਤਰਾਂ ਤੋਂ ਲੈਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ.
ਇਕ ਇਨਸੁਲਿਨ ਪੰਪ ਦੇ ਨਾਲ ਜੋੜ ਕੇ ਗਲੂਕੋਜ਼ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਲਈ ਇਕ ਉਪਕਰਣ - ਇਹ ਇਕ ਨਕਲੀ ਪਾਚਕ ਵਰਗਾ ਹੋਵੇਗਾ. ਹੁਣ ਅਜਿਹੇ ਉਪਕਰਣ ਵਿਕਸਤ ਕੀਤੇ ਜਾ ਰਹੇ ਹਨ, ਪਰ ਉਹ ਅਜੇ ਤੱਕ ਵਿਆਪਕ ਅਭਿਆਸ ਵਿੱਚ ਦਾਖਲ ਨਹੀਂ ਹੋਏ ਹਨ. ਖਬਰਾਂ ਨੂੰ ਜਾਰੀ ਰੱਖਣ ਲਈ ਡਾਇਬੇਟ- ਮੀਡੀਆ.ਕਾਮ ਈ-ਮੇਲ ਨਿterਜ਼ਲੈਟਰ ਲਈ ਸਾਈਨ ਅਪ ਕਰੋ. ਜਿਵੇਂ ਹੀ ਉਹ ਮਾਰਕੀਟ 'ਤੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਨਵੇਂ ਉਪਕਰਣਾਂ, ਦਵਾਈਆਂ, ਇਨਸੁਲਿਨ ਦੀਆਂ ਕਿਸਮਾਂ ਨੂੰ ਨਾ ਫੜੋ. ਘੱਟੋ ਘੱਟ 2-3 ਸਾਲ ਇੰਤਜ਼ਾਰ ਕਰੋ ਜਦੋਂ ਤਕ ਉਨ੍ਹਾਂ ਨੂੰ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਦੀ ਇੱਕ ਵਿਸ਼ਾਲ ਕਮਿ testedਨਿਟੀ ਦੁਆਰਾ ਜਾਂਚ ਨਾ ਹੋਵੇ. ਆਪਣੇ ਬੱਚੇ ਨੂੰ ਸ਼ੱਕੀ ਪ੍ਰਯੋਗਾਂ ਦਾ ਉਦੇਸ਼ ਨਾ ਬਣਾਓ.
ਇਨਸੁਲਿਨ ਟੀਕੇ
ਟਾਈਪ 1 ਸ਼ੂਗਰ ਵਾਲੇ ਕਿਸੇ ਵੀ ਵਿਅਕਤੀ ਨੂੰ ਮੌਤ ਨੂੰ ਰੋਕਣ ਲਈ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਗਾਉਣੇ ਪੈਂਦੇ ਹਨ. ਬਦਕਿਸਮਤੀ ਨਾਲ, ਜੇ ਤੁਸੀਂ ਮੂੰਹ ਨਾਲ ਇਨਸੁਲਿਨ ਲੈਂਦੇ ਹੋ, ਪੇਟ ਵਿਚਲੇ ਪਾਚਕ ਇਸ ਨੂੰ ਨਸ਼ਟ ਕਰ ਦਿੰਦੇ ਹਨ. ਇਸ ਲਈ, ਪ੍ਰਸ਼ਾਸਨ ਦਾ ਇਕੋ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਰਸਤਾ ਟੀਕਾ ਲਗਾਉਣਾ ਹੈ. ਇਨਸੁਲਿਨ ਦੀਆਂ ਕੁਝ ਕਿਸਮਾਂ ਸ਼ੂਗਰ ਨੂੰ ਜਲਦੀ ਘਟਾਉਂਦੀਆਂ ਹਨ, ਪਰ ਕੁਝ ਘੰਟਿਆਂ ਬਾਅਦ ਕੰਮ ਕਰਨਾ ਬੰਦ ਕਰ ਦਿੰਦੀਆਂ ਹਨ. ਦੂਸਰੇ 8-24 ਘੰਟਿਆਂ ਲਈ ਅਸਾਨੀ ਨਾਲ ਕੰਮ ਕਰਦੇ ਹਨ.
ਸ਼ੂਗਰ ਦਾ ਇਨਸੁਲਿਨ ਨਾਲ ਇਲਾਜ ਕਰਨਾ ਜਾਣਕਾਰੀ ਦਾ ਭੰਡਾਰ ਹੈ. ਇਸ ਨੂੰ ਬਾਹਰ ਕੱ .ਣ ਲਈ ਤੁਹਾਨੂੰ ਕਈ ਦਿਨਾਂ ਲਈ ਧਿਆਨ ਨਾਲ ਲੇਖਾਂ ਨੂੰ ਪੜ੍ਹਨ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ. ਤੁਸੀਂ ਹਰ ਸਮੇਂ ਇੰਸੁਲਿਨ ਦੀ ਇੱਕੋ ਖੁਰਾਕ ਦਾ ਟੀਕਾ ਲਗਾ ਸਕਦੇ ਹੋ, ਪਰ ਇਹ ਤੁਹਾਨੂੰ ਬਿਮਾਰੀ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਕਾਬੂ ਵਿਚ ਨਹੀਂ ਆਉਣ ਦਿੰਦਾ. ਤੁਹਾਨੂੰ ਖੂਨ ਵਿੱਚ ਸ਼ੂਗਰ ਅਤੇ ਪੋਸ਼ਣ ਦੇ ਸੂਚਕਾਂ ਦੇ ਅਨੁਸਾਰ ਹਰੇਕ ਟੀਕੇ ਤੋਂ ਪਹਿਲਾਂ ਸਰਬੋਤਮ ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਕਰਨ ਬਾਰੇ ਸਿੱਖਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇੱਥੇ ਕਈ ਵੱਖ ਵੱਖ ਕਿਸਮਾਂ ਦੇ ਇਨਸੁਲਿਨ ਦੇ ਤਿਆਰ ਮਿਸ਼ਰਣ ਹਨ. ਡਾ. ਬਰਨਸਟਾਈਨ ਉਨ੍ਹਾਂ ਦੀ ਵਰਤੋਂ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਨਹੀਂ ਕਰਦੇ. ਇਸ ਦੇ ਨਾਲ, ਜੇ ਤੁਹਾਨੂੰ ਮੁਫਤ ਪ੍ਰੋਟੀਫਨ ਇਨਸੁਲਿਨ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਗਈ ਹੈ, ਤਾਂ ਇਸ ਤੋਂ ਲੇਵਮੀਰ ਜਾਂ ਲੈਂਟਸ ਵਿਚ ਜਾਣਾ ਬਿਹਤਰ ਹੈ.
ਇਨਸੁਲਿਨ ਸਰਿੰਜ, ਸਰਿੰਜ ਕਲਮ, ਅਤੇ ਪੰਪ
ਅਕਸਰ, ਵਿਸ਼ੇਸ਼ ਸਰਿੰਜ ਜਾਂ ਸਰਿੰਜ ਪੈੱਨ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਹਨ. ਇਨਸੁਲਿਨ ਸਰਿੰਜਾਂ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ ਪਤਲੀਆਂ ਸੂਈਆਂ ਹੁੰਦੀਆਂ ਹਨ ਤਾਂ ਜੋ ਟੀਕੇ ਵਿੱਚ ਦਰਦ ਨਾ ਹੋਵੇ. ਇਕ ਸਰਿੰਜ ਕਲਮ ਇਕ ਨਿਯਮਤ ਬਾਲ ਪੁਆਇੰਟ ਕਲਮ ਵਰਗੀ ਹੁੰਦੀ ਹੈ, ਸਿਰਫ ਇਸ ਦਾ ਕਾਰਤੂਸ ਇੰਸੂਲਿਨ ਨਾਲ ਭਰਿਆ ਹੁੰਦਾ ਹੈ, ਸਿਆਹੀ ਨਾਲ ਨਹੀਂ. ਜੇ ਤੁਸੀਂ ਆਪਣੇ ਬੱਚੇ ਨੂੰ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਵਿਚ ਤਬਦੀਲ ਕਰ ਦਿੱਤਾ ਹੈ, ਤਾਂ ਉਸਨੂੰ ਇਨਸੁਲਿਨ ਕਲਮ ਨਾਲ ਟੀਕਾ ਨਾ ਲਗਾਓ. ਇ insਨਸੂਲਿਨ ਦੀ 1 ਯੂਨਿਟ ਵੀ ਇੱਕ ਖੁਰਾਕ ਵੱਧ ਹੋ ਸਕਦੀ ਹੈ. ਇਨਸੁਲਿਨ ਨੂੰ ਪਤਲਾ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ. ਇਸ ਨੂੰ ਕਲਮ ਤੋਂ ਪਤਲਾ ਟੈਂਕ ਵਿੱਚ ਸੁੱਟੋ, ਅਤੇ ਫਿਰ ਪਤਲੀ ਹੋਈ ਇਨਸੁਲਿਨ ਨੂੰ ਇੱਕ ਸਰਿੰਜ ਨਾਲ ਲਗਾਓ.
ਇੱਕ ਇਨਸੁਲਿਨ ਪੰਪ ਇੱਕ ਉਪਕਰਣ ਇੱਕ ਮੋਬਾਈਲ ਫੋਨ ਦਾ ਆਕਾਰ ਹੁੰਦਾ ਹੈ. ਪੰਪ ਵਿਚ ਇੰਸੁਲਿਨ ਅਤੇ ਇਕ ਇਲੈਕਟ੍ਰਾਨਿਕ ਨਿਯੰਤਰਣ ਯੰਤਰ ਨਾਲ ਭੰਡਾਰ ਹੈ. ਇਸ ਵਿਚੋਂ ਇਕ ਪਾਰਦਰਸ਼ੀ ਟਿ .ਬ ਆਉਂਦੀ ਹੈ, ਜੋ ਸੂਈ ਨਾਲ ਖਤਮ ਹੁੰਦੀ ਹੈ. ਡਿਵਾਈਸ ਨੂੰ ਬੈਲਟ 'ਤੇ ਪਹਿਨਿਆ ਜਾਂਦਾ ਹੈ, ਸੂਈ ਪੇਟ' ਤੇ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਅਟਕ ਜਾਂਦੀ ਹੈ ਅਤੇ ਸਥਿਰ ਹੁੰਦੀ ਹੈ. ਪੰਪ ਨੂੰ ਮਰੀਜ਼ ਲਈ suitableੁਕਵੇਂ ਛੋਟੇ ਹਿੱਸਿਆਂ ਵਿਚ ਅਕਸਰ ਇਨਸੁਲਿਨ ਪਹੁੰਚਾਉਣ ਲਈ ਪ੍ਰੋਗਰਾਮ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਪੱਛਮ ਵਿੱਚ, ਇੰਸੁਲਿਨ ਪੰਪ ਅਕਸਰ ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਹਨ. ਹਾਲਾਂਕਿ, ਇਹ ਉਪਕਰਣ ਬਹੁਤ ਮਹਿੰਗੇ ਹਨ. ਰਵਾਇਤੀ ਸਰਿੰਜਾਂ ਦੇ ਮੁਕਾਬਲੇ, ਉਨ੍ਹਾਂ ਦੇ ਹੋਰ ਨੁਕਸਾਨ ਵੀ ਹਨ. ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ ਲੇਖ “ਇਨਸੁਲਿਨ ਪੰਪ: ਪੇਸ਼ੇ ਅਤੇ ਵਿਗਾੜ” ਪੜ੍ਹੋ.
ਇਨਸੁਲਿਨ ਮੁਕਤ ਇਲਾਜ
ਬੱਚਿਆਂ ਦੇ ਬਿਨਾਂ ਇਨਸੁਲਿਨ ਦਾ ਇਲਾਜ ਕਰਨਾ ਇਕ ਵਿਸ਼ਾ ਹੈ ਜੋ ਬਹੁਤੇ ਮਾਪਿਆਂ ਦੀ ਦਿਲਚਸਪੀ ਲੈਂਦਾ ਹੈ ਜਿਸਦਾ ਬੱਚਾ ਹਾਲ ਹੀ ਵਿੱਚ ਬਿਮਾਰ ਹੋ ਗਿਆ ਹੈ. ਕੀ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਰੋਗ ਬਿਨਾਂ ਇਨਸੁਲਿਨ ਦੇ ਠੀਕ ਹੋ ਸਕਦਾ ਹੈ? ਅਫ਼ਵਾਹ ਇਹ ਹੈ ਕਿ ਇਕ ਦਵਾਈ ਦੀ ਲੰਮੇ ਸਮੇਂ ਤੋਂ ਕਾted ਹੈ ਜੋ ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਵਿਚ ਸ਼ੂਗਰ ਰੋਗ ਨੂੰ ਹਮੇਸ਼ਾ ਲਈ ਦੂਰ ਕਰੇਗੀ. ਬਿਮਾਰ ਬੱਚਿਆਂ ਦੇ ਬਹੁਤ ਸਾਰੇ ਮਾਪੇ ਸਾਜ਼ਿਸ਼ ਦੇ ਸਿਧਾਂਤਾਂ ਵਿੱਚ ਵਿਸ਼ਵਾਸ ਕਰਦੇ ਹਨ. ਉਨ੍ਹਾਂ ਦਾ ਮੰਨਣਾ ਹੈ ਕਿ ਅਧਿਕਾਰੀ ਸਵੈਚਾਲਤ ਸ਼ੂਗਰ ਦੇ ਚਮਤਕਾਰ ਦਾ ਇਲਾਜ ਜਾਣਦੇ ਹਨ, ਪਰ ਇਸਨੂੰ ਛੁਪਾਓ.
ਅਧਿਕਾਰਤ ਤੌਰ 'ਤੇ, ਜਾਦੂ ਦਾ ਇਲਾਜ਼ ਅਜੇ ਮੌਜੂਦ ਨਹੀਂ ਹੈ. ਕੋਈ ਗੋਲੀਆਂ, ਓਪਰੇਸ਼ਨ, ਪ੍ਰਾਰਥਨਾਵਾਂ, ਕੱਚੇ ਖਾਣੇ ਦੀ ਖੁਰਾਕ, ਬਾਇਓਨੇਰਜੀ, ਜਾਂ ਕੋਈ ਹੋਰ ਇਲਾਜ ਦੇ ੰਗ ਸ਼ੂਗਰ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਇਨਸੁਲਿਨ ਟੀਕਿਆਂ ਤੋਂ ਇਨਕਾਰ ਕਰਨ ਦੀ ਯੋਗਤਾ ਨਹੀਂ ਦਿੰਦੇ. ਹਾਲਾਂਕਿ, ਜੇ ਤੁਸੀਂ ਮਰੀਜ਼ ਨੂੰ ਤੁਰੰਤ ਇਕ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਵਿਚ ਤਬਦੀਲ ਕਰਦੇ ਹੋ, ਤਾਂ ਉਸ ਦੇ ਹਨੀਮੂਨ ਦੀ ਮਿਆਦ ਮਹੱਤਵਪੂਰਣ ਤੌਰ ਤੇ ਵਧਾਈ ਜਾ ਸਕਦੀ ਹੈ - ਕਈ ਮਹੀਨਿਆਂ, ਕਈ ਸਾਲਾਂ, ਅਤੇ ਸਿਧਾਂਤਕ ਤੌਰ ਤੇ ਵੀ ਜ਼ਿੰਦਗੀ ਲਈ.

ਚੈਰਲੈਟਨ ਇਕ ਇਨਸੁਲਿਨ ਤੋਂ ਬਗੈਰ ਬੱਚੇ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ਼ ਦਾ ਵਾਅਦਾ ਕਰਦੇ ਹਨ
ਤਾਂ ਕਿ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਬੱਚਾ ਰੋਜ਼ਾਨਾ ਟੀਕਿਆਂ ਤੋਂ ਬਿਨਾਂ ਸਧਾਰਣ ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਨਾਲ ਵਧੀਆ ਜ਼ਿੰਦਗੀ ਜੀ ਸਕੇ, ਉਸ ਨੂੰ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਦੀ ਸਖਤੀ ਨਾਲ ਪਾਲਣਾ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ. ਉੱਚ ਸੰਭਾਵਨਾ ਦੇ ਨਾਲ, ਇਹ ਖੰਡ ਖੰਡ ਨੂੰ ਸਥਿਰ ਬਣਾਈ ਰੱਖੇਗੀ 4-5.5 ਮਿਲੀਮੀਟਰ / ਐਲ ਤੋਂ ਵੱਧ ਨਹੀਂ. ਹਾਲਾਂਕਿ, ਖੁਰਾਕ ਨੂੰ ਸਖਤੀ ਨਾਲ ਦੇਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਤੁਸੀਂ ਫਲ ਅਤੇ ਹੋਰ ਵੀ ਨਹੀਂ, ਹੋਰ ਵਰਜਿਤ ਭੋਜਨ ਵੀ ਨਹੀਂ ਖਾ ਸਕਦੇ. ਇਹ ਮਰੀਜ਼ ਅਤੇ ਪਰਿਵਾਰ ਦੇ ਹੋਰ ਮੈਂਬਰਾਂ ਲਈ ਅਕਸਰ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ.
ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਲਈ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਗਾਉਣ ਤੋਂ ਇਨਕਾਰ ਕਰਨਾ ਸੰਭਵ ਨਹੀਂ ਬਣਾਉਂਦੀ ਜਿਨ੍ਹਾਂ ਦੀ ਪਹਿਲਾਂ ਹੀ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦਾ ਲੰਮਾ ਇਤਿਹਾਸ ਹੈ ਅਤੇ ਜਿਨ੍ਹਾਂ ਨੂੰ ਬਾਅਦ ਵਿਚ ਇਸ ਇਲਾਜ ਦੇ learnedੰਗ ਬਾਰੇ ਪਤਾ ਚਲਿਆ. ਅਜਿਹੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਇਹ ਰੋਜ਼ਾਨਾ ਇੰਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਨੂੰ 2-7 ਵਾਰ ਘਟਾਉਂਦਾ ਹੈ, ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਸਥਿਰ ਕਰਦਾ ਹੈ ਅਤੇ ਇਸ ਤਰ੍ਹਾਂ ਬਿਮਾਰੀ ਦੇ ਰਾਹ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦਾ ਹੈ. ਜੇ ਇੱਕ ਸ਼ੂਗਰ ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ 'ਤੇ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਉਸ ਦਾ ਹਨੀਮੂਨ ਕਈ ਮਹੀਨਿਆਂ, ਕਈ ਸਾਲਾਂ, ਜਾਂ ਉਮਰ ਭਰ ਲਈ ਫੈਲਦਾ ਹੈ. ਕਿਸੇ ਵੀ ਸਥਿਤੀ ਵਿੱਚ, ਤੁਹਾਨੂੰ ਹਰ ਰੋਜ਼ ਕਈ ਵਾਰ ਖੰਡ ਨੂੰ ਮਾਪਣ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਜ਼ੁਕਾਮ ਅਤੇ ਹੋਰ ਛੂਤ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦੇ ਦੌਰਾਨ ਤੁਹਾਨੂੰ ਇਨਸੁਲਿਨ ਵੀ ਲਗਾਉਣਾ ਪਏਗਾ.
ਸਰੀਰਕ ਗਤੀਵਿਧੀ
ਹਰ ਵਿਅਕਤੀ ਨੂੰ ਨਿਯਮਤ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚੇ - ਹੋਰ ਵੀ. ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀ ਕਸਰਤ ਕਰੋ, ਪਰੰਤੂ ਟਾਈਪ 1 ਬਿਮਾਰੀ ਦੇ ਕਾਰਨ ਨੂੰ ਖਤਮ ਨਹੀਂ ਕਰਦੇ. ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦੇ ਨਾਲ ਪੈਨਕ੍ਰੀਆਟਿਕ ਬੀਟਾ ਸੈੱਲਾਂ 'ਤੇ ਸਵੈਚਾਲਿਤ ਹਮਲਿਆਂ ਨੂੰ ਰੋਕਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਨਾ ਕਰੋ. ਹਾਲਾਂਕਿ, ਸਰੀਰਕ ਸਿੱਖਿਆ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦੀ ਹੈ. ਡਾਂਸ ਦੇ ਪਾਠ ਅਤੇ ਕਿਸੇ ਕਿਸਮ ਦੀਆਂ ਖੇਡਾਂ ਵਿੱਚ ਲਾਭ ਹੋਵੇਗਾ. ਉਸ ਨਾਲ ਅਭਿਆਸ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ.
ਗੰਭੀਰ ਕਿਸਮ ਦੀ 1 ਸ਼ੂਗਰ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ, ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦਾ ਬਲੱਡ ਸ਼ੂਗਰ ਤੇ ਗੁੰਝਲਦਾਰ ਪ੍ਰਭਾਵ ਪੈਂਦਾ ਹੈ. ਆਮ ਤੌਰ 'ਤੇ ਇਹ ਇਸਨੂੰ ਘੱਟ ਕਰਦਾ ਹੈ, ਅਤੇ ਇਸਦਾ ਪ੍ਰਭਾਵ ਵਰਕਆ .ਟ ਦੇ ਖਤਮ ਹੋਣ ਦੇ 12-36 ਘੰਟਿਆਂ ਬਾਅਦ ਮਹਿਸੂਸ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਹਾਲਾਂਕਿ, ਕਈ ਵਾਰ ਤਿੱਖੀ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਚੀਨੀ ਨੂੰ ਵਧਾਉਂਦੀ ਹੈ. ਇਸ ਨੂੰ .ਾਲਣਾ hardਖਾ ਹੈ. ਜਦੋਂ ਖੇਡਾਂ ਖੇਡਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਆਮ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਅਕਸਰ ਗਲੂਕੋਮੀਟਰ ਨਾਲ ਚੀਨੀ ਨੂੰ ਮਾਪਣ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਫਿਰ ਵੀ, ਸਰੀਰਕ ਸਿੱਖਿਆ ਮੁਸ਼ਕਲ ਨਾਲੋਂ ਕਈ ਗੁਣਾ ਵਧੇਰੇ ਲਾਭ ਲਿਆਉਂਦੀ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਜੇ ਕਿਸੇ ਬੱਚੇ ਵਿਚ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਨਾਲ ਸ਼ੂਗਰ ਨੂੰ ਕਾਬੂ ਕਰਨਾ ਸੰਭਵ ਹੈ, ਆਮ ਤੌਰ ਤੇ ਇਨਸੁਲਿਨ ਟੀਕੇ ਬਿਨਾਂ ਜਾਂ ਘੱਟ ਖੁਰਾਕਾਂ ਦੇ ਨਾਲ.
ਮਾਪੇ ਦੇ ਹੁਨਰ
ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਬੱਚੇ ਦੇ ਮਾਪੇ ਇਸਦੇ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੁੰਦੇ ਹਨ. ਇਸ ਦੀ ਦੇਖਭਾਲ ਕਰਨ ਵਿਚ ਬਹੁਤ ਸਾਰਾ ਸਮਾਂ ਅਤੇ ਮਿਹਨਤ ਦੀ ਲੋੜ ਪੈਂਦੀ ਹੈ. ਕਿਸੇ ਨੂੰ ਬਾਹਰੀ ਲੋਕਾਂ ਤੋਂ ਬਦਲਣ ਲਈ ਤੁਹਾਨੂੰ ਸਿਖਲਾਈ ਦੇਣਾ ਸਫਲਤਾ ਦੀ ਸੰਭਾਵਨਾ ਨਹੀਂ ਹੈ. ਇਸ ਲਈ, ਮਾਪਿਆਂ ਵਿਚੋਂ ਇਕ ਨੂੰ ਹਰ ਸਮੇਂ ਬੱਚੇ ਦੇ ਨਾਲ ਰਹਿਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋ ਸਕਦੀ ਹੈ.
ਹੁਨਰਾਂ ਦੀ ਸੂਚੀ ਜੋ ਮਾਪਿਆਂ ਨੂੰ ਸਿੱਖਣ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ:
- ਲੱਛਣਾਂ ਦੀ ਪਛਾਣ ਕਰੋ ਅਤੇ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਲਈ ਐਮਰਜੈਂਸੀ ਉਪਾਅ ਕਰੋ: ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ, ਗੰਭੀਰ ਰੂਪ ਨਾਲ ਐਲੀਵੇਟਿਡ ਸ਼ੂਗਰ, ਕੇਟੋਆਸੀਡੋਸਿਸ;
- ਗਲੂਕੋਮੀਟਰ ਨਾਲ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਮਾਪੋ;
- ਖੰਡ ਦੀ ਕਾਰਗੁਜ਼ਾਰੀ ਦੇ ਅਧਾਰ ਤੇ, ਇਨਸੁਲਿਨ ਦੀ ਉਚਿਤ ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਕਰੋ;
- ਬਿਨਾਂ ਕਿਸੇ ਦਰਦ ਦੇ ਇਨਸੁਲਿਨ ਟੀਕੇ ਦੇਣਾ;
- ਉਚਿਤ ਭੋਜਨ ਖੁਆਓ, ਉਸ ਨੂੰ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨ ਲਈ ਉਤਸ਼ਾਹਿਤ ਕਰੋ;
- ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਬਣਾਈ ਰੱਖੋ, ਸਾਂਝੇ ਤੌਰ ਤੇ ਸਰੀਰਕ ਸਿੱਖਿਆ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋਵੋ;
- ਸਕੂਲ ਅਧਿਆਪਕਾਂ ਅਤੇ ਪ੍ਰਸ਼ਾਸਨ ਨਾਲ ਸਬੰਧ ਬਣਾਉਣਾ;
- ਜਦੋਂ ਸ਼ੂਗਰ ਜਾਂ ਹੋਰ ਬਿਮਾਰੀਆਂ ਲਈ ਹਸਪਤਾਲ ਦਾਖਲ ਹੁੰਦਾ ਹੈ ਤਾਂ ਸਮਰੱਥਾ ਨਾਲ ਹਸਪਤਾਲ ਵਿਚ ਕੰਮ ਕਰੋ.
ਬੱਚਿਆਂ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੀਆਂ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਉੱਚ ਸ਼ੂਗਰ (ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ, ਕੇਟੋਆਸੀਡੋਸਿਸ), ਘੱਟ ਚੀਨੀ (ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ), ਅਤੇ ਡੀਹਾਈਡਰੇਸ਼ਨ ਹਨ. ਹਰੇਕ ਬੱਚੇ ਵਿੱਚ, ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਦੇ ਲੱਛਣ ਆਪਣੇ ਆਪ ਨੂੰ ਵੱਖ ਵੱਖ ਤਰੀਕਿਆਂ ਨਾਲ ਪ੍ਰਗਟ ਕਰਦੇ ਹਨ. ਕੁਝ ਬੱਚੇ ਸੁਸਤ ਹੋ ਜਾਂਦੇ ਹਨ, ਦੂਸਰੇ ਗੁੱਸੇ, ਮੂਡੀ ਅਤੇ ਹਮਲਾਵਰ ਹੋ ਜਾਂਦੇ ਹਨ. ਬੱਚੇ ਦੇ ਵਿਸ਼ੇਸ਼ ਲੱਛਣ ਕੀ ਹਨ - ਮਾਪਿਆਂ ਨੂੰ ਅਤੇ ਉਨ੍ਹਾਂ ਸਾਰਿਆਂ ਨੂੰ ਜਾਣਨਾ ਚਾਹੀਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਨਾਲ ਉਹ ਦਿਨ ਦੌਰਾਨ ਸੰਚਾਰ ਕਰਦਾ ਹੈ, ਖ਼ਾਸਕਰ ਸਕੂਲ ਦਾ ਸਟਾਫ.
- ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ: ਲੱਛਣ ਅਤੇ ਇਲਾਜ
- ਸ਼ੂਗਰ ਕੇਟੋਆਸੀਡੋਸਿਸ
ਹਨੀਮੂਨ ਪੀਰੀਅਡ (ਰਿਮਿਸ਼ਨ)
ਜਦੋਂ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ ਨੂੰ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲੱਗਣੇ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦੇ ਹਨ, ਤਦ ਆਮ ਤੌਰ 'ਤੇ ਉਸਦੀ ਸਿਹਤ ਦੀ ਸਥਿਤੀ ਕੁਝ ਦਿਨਾਂ ਜਾਂ ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਕਾਫ਼ੀ ਸੁਧਾਰ ਹੁੰਦੀ ਹੈ. ਇਸ ਨੂੰ ਹਨੀਮੂਨ ਪੀਰੀਅਡ ਕਿਹਾ ਜਾਂਦਾ ਹੈ. ਇਸ ਸਮੇਂ, ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦਾ ਪੱਧਰ ਇੰਨਾ ਆਮ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਇਨਸੁਲਿਨ ਦੀ ਜ਼ਰੂਰਤ ਪੂਰੀ ਤਰ੍ਹਾਂ ਅਲੋਪ ਹੋ ਜਾਂਦੀ ਹੈ. ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਇਨਸੁਲਿਨ ਟੀਕੇ ਬਿਨਾਂ ਸਧਾਰਣ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ. ਡਾਕਟਰ ਹਮੇਸ਼ਾਂ ਬੱਚਿਆਂ ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਮਾਪਿਆਂ ਨੂੰ ਚੇਤਾਵਨੀ ਦਿੰਦੇ ਹਨ ਕਿ ਹਨੀਮੂਨ ਦਾ ਸਮਾਂ ਜ਼ਿਆਦਾ ਨਹੀਂ ਹੁੰਦਾ. ਹਨੀਮੂਨ ਦਾ ਮਤਲਬ ਇਹ ਨਹੀਂ ਕਿ ਸ਼ੂਗਰ ਠੀਕ ਹੋ ਗਈ ਹੈ. ਬਿਮਾਰੀ ਸਿਰਫ ਅਸਥਾਈ ਤੌਰ ਤੇ ਘੱਟ ਗਈ.
ਜੇ, ਤਸ਼ਖੀਸ ਤੋਂ ਬਾਅਦ, ਬੱਚਾ ਜਲਦੀ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਵੱਲ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਹਨੀਮੂਨ ਦਾ ਪੜਾਅ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਚਲਦਾ ਰਹੇਗਾ. ਇਹ ਕਈ ਸਾਲਾਂ ਤਕ ਫੈਲਾ ਸਕਦਾ ਹੈ. ਸਿਧਾਂਤਕ ਤੌਰ ਤੇ, ਇੱਕ ਹਨੀਮੂਨ ਨੂੰ ਉਮਰ ਭਰ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ.
- ਸ਼ੂਗਰ ਕਿਉਂ ਹੈ, ਤੁਹਾਨੂੰ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਖਾਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ
- ਟਾਈਪ ਕਰੋ 1 ਸ਼ੂਗਰ ਹਨੀਮੂਨ ਅਤੇ ਇਸਨੂੰ ਕਿਵੇਂ ਵਧਾਉਣਾ ਹੈ
- ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਕਿਵੇਂ ਘੱਟ ਕੀਤਾ ਜਾਵੇ ਅਤੇ ਇਸ ਨੂੰ ਸਧਾਰਣ ਤਰੀਕੇ ਨਾਲ ਬਣਾਈ ਰੱਖੋ
ਸ਼ੂਗਰ ਦਾ ਬੱਚਾ ਸਕੂਲ ਵਿਚ
ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਰੂਸੀ ਬੋਲਣ ਵਾਲੇ ਦੇਸ਼ਾਂ ਵਿੱਚ, ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚੇ ਨਿਯਮਤ ਸਕੂਲ ਜਾਂਦੇ ਹਨ. ਇਹ ਆਪਣੇ ਆਪ ਲਈ ਅਤੇ ਆਪਣੇ ਆਸ ਪਾਸ ਦੇ ਲੋਕਾਂ ਲਈ ਮੁਸਕਲ ਹੋ ਸਕਦੀ ਹੈ. ਮਾਪਿਆਂ ਨੂੰ ਇਹ ਯਾਦ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ:
- ਅਧਿਆਪਕ ਸ਼ੂਗਰ ਬਾਰੇ ਲਗਪਗ ਅਨਪੜ੍ਹ ਹਨ;
- ਤੁਹਾਡੀਆਂ ਵਿਸ਼ੇਸ਼ ਸਮੱਸਿਆਵਾਂ, ਇਸ ਨੂੰ ਹਲਕੇ ਜਿਹੇ ਬੋਲਣ ਲਈ, ਉਹ ਜ਼ਿਆਦਾ ਦਿਲਚਸਪੀ ਨਹੀਂ ਲੈਂਦੇ;
- ਦੂਜੇ ਪਾਸੇ, ਜੇ ਬੱਚੇ ਨਾਲ ਕੁਝ ਬੁਰਾ ਵਾਪਰਦਾ ਹੈ, ਤਾਂ ਸਕੂਲ ਸਟਾਫ ਜ਼ਿੰਮੇਵਾਰ ਹੁੰਦਾ ਹੈ, ਇੱਥੋਂ ਤੱਕ ਕਿ ਅਪਰਾਧੀ ਵੀ.
ਜੇ ਤੁਸੀਂ ਸਧਾਰਣ ਸਕੂਲ ਦੀ ਚੋਣ ਕਰਦੇ ਹੋ, ਅਤੇ ਇਸਦੇ ਕਰਮਚਾਰੀਆਂ ਲਈ "ਗਾਜਰ ਅਤੇ ਸਟਿੱਕ" ਦੀ ਪਹੁੰਚ ਨੂੰ ਵੀ ਲਾਗੂ ਕਰਦੇ ਹੋ, ਤਾਂ ਮਾਪਿਆਂ ਨੂੰ ਇਹ ਸੁਨਿਸ਼ਚਿਤ ਕਰਨ ਦੇ ਯੋਗ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਹੈ ਕਿ ਸਕੂਲ ਵਿਚ ਇਕ ਸ਼ੂਗਰ ਦੇ ਬੱਚੇ ਨਾਲ ਸਭ ਕੁਝ ਆਮ ਹੈ. ਪਰ ਅਜਿਹਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਕੋਸ਼ਿਸ਼ ਕਰਨੀ ਪਏਗੀ, ਅਤੇ ਫਿਰ ਸਥਿਤੀ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਲਈ ਹਰ ਸਮੇਂ, ਇਸ ਨੂੰ ਆਪਣੇ ਆਪ ਨਹੀਂ ਜਾਣ ਦੇਣਾ ਚਾਹੀਦਾ.
ਮਾਪਿਆਂ ਨੂੰ ਕਲਾਸ ਦੇ ਅਧਿਆਪਕ, ਸਕੂਲ ਦੇ ਪ੍ਰਿੰਸੀਪਲ ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਉਨ੍ਹਾਂ ਸਾਰੇ ਅਧਿਆਪਕਾਂ ਨਾਲ ਜੋ ਆਪਣੇ ਬੱਚੇ ਨੂੰ ਸਿਖਾਇਆ ਜਾਂਦਾ ਹੈ ਨਾਲ ਸਥਿਤੀ ਬਾਰੇ ਪਹਿਲਾਂ ਤੋਂ ਵਿਚਾਰ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਜੇ ਤੁਸੀਂ ਅਜਿਹੀਆਂ ਕਲਾਸਾਂ ਵਿਚ ਜਾਂਦੇ ਹੋ ਤਾਂ ਇਕ ਸਰੀਰਕ ਸਿੱਖਿਆ ਅਧਿਆਪਕ ਅਤੇ ਇਕ ਖੇਡ ਭਾਗ ਦਾ ਟ੍ਰੇਨਰ ਵਿਸ਼ੇਸ਼ ਧਿਆਨ ਦੇ ਹੱਕਦਾਰ ਹੁੰਦਾ ਹੈ.
ਪੋਸ਼ਣ ਅਤੇ ਇਨਸੁਲਿਨ ਦੇ ਟੀਕੇ
ਇਕ ਮਹੱਤਵਪੂਰਣ ਮਸਲਾ ਸਕੂਲ ਦੇ ਕੈਫੇਟੇਰੀਆ ਵਿਚ ਪੋਸ਼ਣ ਦੇ ਨਾਲ ਨਾਲ ਭੋਜਨ ਤੋਂ ਪਹਿਲਾਂ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲਗਾਉਣਾ ਹੈ. ਕੰਟੀਨ ਸਟਾਫ ਨੂੰ ਇਸ ਬਾਰੇ ਚੇਤੰਨ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ ਬੱਚਾ ਕਿਸ ਤਰ੍ਹਾਂ ਦਾ ਖਾਣਾ ਦੇ ਸਕਦਾ ਹੈ ਅਤੇ ਕਿਹੜਾ ਨਹੀਂ ਦੇ ਸਕਦਾ. ਮੁੱਖ ਗੱਲ ਇਹ ਹੈ ਕਿ ਉਸਨੂੰ ਖੁਦ ਜਾਣਨਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਮਹਿਸੂਸ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਕਿ "ਆਪਣੀ ਚਮੜੀ ਵਿੱਚ" ਵਰਜਿਤ ਉਤਪਾਦਾਂ ਦਾ ਉਸਦਾ ਕੀ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ.
ਖਾਣਾ ਖਾਣ ਤੋਂ ਪਹਿਲਾਂ ਬੱਚਾ ਕਿਥੇ ਇਨਸੁਲਿਨ ਦਾ ਟੀਕਾ ਲਗਾਏਗਾ? ਠੀਕ ਕਲਾਸ ਵਿਚ? ਨਰਸ ਦੇ ਦਫਤਰ ਵਿਚ? ਕਿਸੇ ਹੋਰ ਜਗ੍ਹਾ ਤੇ? ਜੇ ਨਰਸ ਦਾ ਦਫਤਰ ਬੰਦ ਹੈ ਤਾਂ ਕੀ ਕਰਨਾ ਹੈ? ਕੌਣ ਇੱਕ ਬੱਚੇ ਨੂੰ ਇੱਕ ਸਰਿੰਜ ਜਾਂ ਕਲਮ ਵਿੱਚ ਇੰਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਬਾਰੇ ਪਤਾ ਲਗਾਏਗਾ? ਇਹ ਉਹ ਮੁੱਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਮਾਪਿਆਂ ਅਤੇ ਸਕੂਲ ਪ੍ਰਬੰਧਕਾਂ ਨੂੰ ਪਹਿਲਾਂ ਹੀ ਹੱਲ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਸਕੂਲ ਵਿਚ ਆਪਣੇ ਬੱਚੇ ਲਈ ਇਕ ਸੰਕਟਕਾਲੀ ਯੋਜਨਾ ਬਣਾਓ, ਨਾਲ ਹੀ ਸਕੂਲ ਜਾਣ ਅਤੇ ਜਾਣ ਦੇ ਰਾਹ ਤੇ. ਉਦੋਂ ਕੀ ਜੇ ਭੋਜਨ ਦੇ ਨਾਲ ਬਰੀਫ਼ਕੇਸ ਕਲਾਸਰੂਮ ਵਿਚ ਬੰਦ ਕਰ ਦਿੱਤਾ ਜਾਵੇ? ਜੇ ਸਹਿਪਾਠੀ ਮਖੌਲ ਉਡਾਉਂਦੇ ਹਨ ਤਾਂ ਕੀ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ? ਲਿਫਟ ਵਿਚ ਫਸਿਆ? ਆਪਣੀ ਅਪਾਰਟਮੈਂਟ ਦੀ ਚਾਬੀ ਗੁੰਮ ਗਈ?
ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਬੱਚਾ ਆਪਣੇ ਵਿਚ ਦਿਲਚਸਪੀ ਲਵੇ. ਉਸ ਦੀਆਂ ਯੋਗਤਾਵਾਂ ਨੂੰ ਵਿਕਸਤ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ. ਬੱਚੇ ਨੂੰ ਖੇਡਾਂ ਖੇਡਣ, ਸੈਰ ਕਰਨ, ਘੁੰਮਣਘੇਰੀਆਂ, ਆਦਿ ਦੇਖਣ ਤੋਂ ਰੋਕਣਾ ਅਣਚਾਹੇ ਹੈ. ਇਨ੍ਹਾਂ ਵਿੱਚੋਂ ਹਰ ਇੱਕ ਸਥਿਤੀ ਵਿੱਚ, ਉਸ ਬਾਰੇ ਇੱਕ ਯੋਜਨਾ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ ਕਿ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਨੂੰ ਕਿਵੇਂ ਰੋਕਿਆ ਜਾਏ ਜਾਂ ਇਸ ਦੇ ਲੱਛਣਾਂ ਨੂੰ ਜਲਦੀ ਰੋਕਿਆ ਜਾਵੇ.
ਸਕੂਲ ਦੀਆਂ ਐਮਰਜੈਂਸੀ
ਅਧਿਆਪਕਾਂ ਅਤੇ ਸਕੂਲ ਨਰਸ 'ਤੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਭਰੋਸਾ ਨਾ ਕਰੋ. ਸਕੂਲ ਦੀ ਉਮਰ ਵਾਲੇ ਬੱਚੇ ਨੂੰ ਆਪਣੀ ਦੇਖਭਾਲ ਕਰਨ ਲਈ ਸਿਖਲਾਈ ਦਿੱਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ. ਤੁਹਾਨੂੰ ਅਤੇ ਉਸਨੂੰ ਵੱਖੋ ਵੱਖਰੀਆਂ ਸਥਿਤੀਆਂ ਬਾਰੇ ਪਹਿਲਾਂ ਤੋਂ ਸੋਚਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਕਾਰਜ ਯੋਜਨਾ ਤਿਆਰ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ. ਉਸੇ ਸਮੇਂ, ਮੁੱਖ ਕੰਮ ਹੈ ਸਮੇਂ ਦੇ ਨਾਲ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਨੂੰ ਰੋਕਣਾ, ਜੇ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ ਤਾਂ ਚੇਤਨਾ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਰੋਕਣ ਲਈ.
ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚਿਆਂ ਵਿੱਚ ਹਮੇਸ਼ਾਂ ਕੁਝ ਸ਼ੂਗਰ ਜਾਂ ਹੋਰ ਮਠਿਆਈ ਦੇ ਕੁਝ ਟੁਕੜੇ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ ਜੋ ਜਲਦੀ ਲੀਨ ਹੋ ਜਾਂਦੇ ਹਨ. ਮਿੱਠੇ ਪੀਣ ਵਾਲੇ drinksੁਕਵੇਂ ਵੀ ਹਨ. ਜਦੋਂ ਬੱਚਾ ਸਕੂਲ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਮਿਠਾਈਆਂ ਇਕ ਜੇਕੇਟ, ਕੋਟ, ਸਕੂਲ ਦੀ ਵਰਦੀ ਅਤੇ ਪੋਰਟਫੋਲੀਓ ਵਿਚ ਇਕ ਵਾਧੂ ਹਿੱਸਾ ਦੀਆਂ ਜੇਬਾਂ ਵਿਚ ਹੋਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ.
ਕਮਜ਼ੋਰ ਅਤੇ ਬਚਾਅ ਰਹਿਤ ਸਾਥੀਆਂ 'ਤੇ ਬੱਚਿਆਂ ਦੀ ਧੱਕੇਸ਼ਾਹੀ ਇਕ ਸਮੱਸਿਆ ਹੈ. ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚਿਆਂ ਨੂੰ ਤਣਾਅ, ਲੜਾਈ ਝਗੜੇ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਗੰਭੀਰ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦਾ ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਇਹ ਵੀ ਜੇ ਸਹਿਪਾਠੀ ਰਿਜ਼ਰਵ ਮਠਿਆਈਆਂ ਵਾਲਾ ਬ੍ਰੀਫਕੇਸ ਲੁਕਾਉਂਦੀ ਹੈ. ਮਾਪਿਆਂ ਲਈ ਇਹ ਨਿਸ਼ਚਤ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਉਨ੍ਹਾਂ ਦੇ ਬੱਚੇ ਦੀ ਸਰੀਰਕ ਸਿੱਖਿਆ ਦੇ ਅਧਿਆਪਕ isੁਕਵੇਂ ਹੋਣ.
ਬੱਚੇ ਨੂੰ ਸਪਸ਼ਟ ਤੌਰ ਤੇ ਸਮਝਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦੇ ਪਹਿਲੇ ਲੱਛਣਾਂ ਦੇ ਨਾਲ, ਉਸਨੂੰ ਕੁਝ ਖਾਣ ਜਾਂ ਖਾਣ ਜਾਂ ਪੀਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਹ ਤੁਰੰਤ ਪਾਠ ਦੇ ਦੌਰਾਨ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਉਸਨੂੰ ਜ਼ਰੂਰ ਪੱਕਾ ਯਕੀਨ ਹੈ ਕਿ ਅਧਿਆਪਕ ਇਸ ਲਈ ਉਸਨੂੰ ਸਜ਼ਾ ਨਹੀਂ ਦੇਵੇਗਾ, ਅਤੇ ਉਸਦੇ ਸਹਿਪਾਠੀ ਹੱਸਣ ਨਹੀਂ ਦੇਣਗੇ.
ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚੇ ਅਕਸਰ ਪਿਸ਼ਾਬ ਕਰਨ ਦੀ ਇੱਛਾ ਰੱਖਦੇ ਹਨ, ਅਤੇ ਇਸ ਲਈ ਉਹ ਅਕਸਰ ਕਲਾਸਰੂਮ ਵਿਚ ਟਾਇਲਟ ਦੀ ਮੰਗ ਕਰਦੇ ਹਨ. ਮਾਪਿਆਂ ਨੂੰ ਲਾਜ਼ਮੀ ਤੌਰ 'ਤੇ ਇਹ ਸੁਨਿਸ਼ਚਿਤ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਅਧਿਆਪਕ ਇਸ ਸਥਿਤੀ ਨੂੰ ਆਮ ਤੌਰ' ਤੇ ਸਮਝਣਗੇ ਅਤੇ ਸ਼ਾਂਤੀ ਨਾਲ ਬੱਚੇ ਨੂੰ ਜਾਣ ਦਿਓ. ਅਤੇ ਜੇ ਕਲਾਸ ਦੇ ਦੋਸਤਾਂ ਦਾ ਮਖੌਲ ਉਡਾਏ ਜਾਂਦੇ ਹਨ, ਤਾਂ ਉਨ੍ਹਾਂ ਨੂੰ ਰੋਕ ਦਿੱਤਾ ਜਾਵੇਗਾ.
ਇਹ ਤੁਹਾਨੂੰ ਇਕ ਵਾਰ ਫਿਰ ਯਾਦ ਕਰਾਉਣ ਲਈ ਇਕ ਚੰਗਾ ਸਮਾਂ ਹੈ: ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਦੇ ਨਾਲ ਖੂਨ ਦੀ ਸ਼ੂਗਰ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਵਿਚ ਮਦਦ ਕਰਦੀ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਇਸਦੇ ਉਤਰਾਅ ਚੜ੍ਹਾਅ ਨੂੰ ਘਟਾਉਂਦੀ ਹੈ.ਸ਼ੂਗਰ ਵਾਲੇ ਬੱਚੇ ਵਿਚ ਜਿੰਨੇ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਹੋਣਗੇ, ਓਨੀ ਹੀ ਘੱਟ ਮੁਸ਼ਕਲਾਂ ਉਸ ਨੂੰ ਹੋਣਗੀਆਂ. ਸਮੇਤ, ਕਲਾਸਰੂਮ ਵਿਚ ਅਕਸਰ ਟਾਇਲਟ ਵੱਲ ਭੱਜਣ ਦੀ ਜ਼ਰੂਰਤ ਨਹੀਂ ਹੁੰਦੀ. ਸ਼ਾਇਦ ਜ਼ੁਕਾਮ ਦੇ ਸਿਵਾਏ ਇਨਸੁਲਿਨ ਟੀਕੇ ਬਿਨਾਂ ਬਿਲਕੁਲ ਵੀ ਕਰਨਾ ਸੰਭਵ ਹੋ ਜਾਵੇਗਾ.
ਬੱਚੇ ਵਿਚ ਸ਼ੂਗਰ ਦੀ ਸਮੱਸਿਆ
ਡਾਇਬਟੀਜ਼ ਇਕ ਬਿਮਾਰੀ ਹੈ ਜੋ ਇਸ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ ਕਾਰਨ ਖ਼ਤਰਨਾਕ ਹੈ. ਗਲੂਕੋਜ਼ ਪਾਚਕ ਸਮੱਸਿਆਵਾਂ ਸਰੀਰ ਵਿਚ ਤਕਰੀਬਨ ਸਾਰੇ ਪ੍ਰਣਾਲੀਆਂ ਦੇ ਕੰਮ ਵਿਚ ਵਿਘਨ ਪਾਉਂਦੀਆਂ ਹਨ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਦਿਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਜਿਹੜੀਆਂ ਇਸ ਨੂੰ ਪੋਸ਼ਣ ਦਿੰਦੀਆਂ ਹਨ, ਨਾਲ ਹੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ, ਅੱਖਾਂ ਅਤੇ ਗੁਰਦੇ ਵੀ ਨੁਕਸਾਨੀਆਂ ਜਾਂਦੀਆਂ ਹਨ. ਜੇ ਡਾਇਬਟੀਜ਼ ਮਾੜੇ ਤਰੀਕੇ ਨਾਲ ਨਿਯੰਤਰਿਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਬੱਚੇ ਦੇ ਵਿਕਾਸ ਅਤੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕਿਆ ਜਾਂਦਾ ਹੈ, ਇਸ ਦੀ ਆਈਕਿQ ਘੱਟ ਜਾਂਦੀ ਹੈ.
ਟਾਈਪ 1 ਬਿਮਾਰੀ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ ਵਿਕਸਤ ਹੁੰਦੀਆਂ ਹਨ ਜੇ ਖੂਨ ਦੀ ਸ਼ੂਗਰ ਸਥਿਰ ਰੂਪ ਵਿੱਚ ਉੱਚੀ ਹੋ ਜਾਂਦੀ ਹੈ ਜਾਂ ਅੱਗੇ ਅਤੇ ਅੱਗੇ ਛਾਲ ਮਾਰਦੀ ਹੈ. ਇੱਥੇ ਉਨ੍ਹਾਂ ਦੀ ਇੱਕ ਛੋਟੀ ਸੂਚੀ ਹੈ:
- ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਰੋਗ. ਐਨਜਾਈਨਾ ਪੇਕਟਰੀਸ (ਛਾਤੀ ਵਿੱਚ ਦਰਦ) ਦਾ ਜੋਖਮ ਕਈ ਵਾਰ ਹੁੰਦਾ ਹੈ, ਇੱਥੋਂ ਤੱਕ ਕਿ ਬੱਚਿਆਂ ਵਿੱਚ. ਛੋਟੀ ਉਮਰ ਵਿਚ, ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ, ਦਿਲ ਦਾ ਦੌਰਾ, ਦੌਰਾ ਅਤੇ ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਹੋ ਸਕਦਾ ਹੈ.
- ਨਿurਰੋਪੈਥੀ - ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਨੁਕਸਾਨ. ਬਲੱਡ ਸ਼ੂਗਰ ਦਾ ਵੱਧਣਾ ਨਾੜੀਆਂ ਦੇ ਕੰਮ ਵਿਚ ਵਿਘਨ ਪਾਉਂਦਾ ਹੈ, ਖ਼ਾਸਕਰ ਲੱਤਾਂ ਵਿਚ. ਇਸ ਨਾਲ ਝਰਨਾਹਟ, ਦਰਦ, ਜਾਂ ਇਸਦੇ ਉਲਟ, ਪੈਰਾਂ ਵਿਚ ਸਨਸਨੀ ਦਾ ਨੁਕਸਾਨ ਹੋ ਸਕਦਾ ਹੈ.
- ਨੇਫਰੋਪੈਥੀ ਗੁਰਦੇ ਨੂੰ ਨੁਕਸਾਨ ਹੈ. ਗੁਰਦਿਆਂ ਵਿਚ ਗਲੋਮੇਰੁਲੀ ਹੁੰਦੇ ਹਨ ਜੋ ਖੂਨ ਵਿਚੋਂ ਕੂੜੇ ਨੂੰ ਫਿਲਟਰ ਕਰਦੇ ਹਨ. LED ਇਹਨਾਂ ਫਿਲਟਰ ਤੱਤਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦਾ ਹੈ. ਸਮੇਂ ਦੇ ਨਾਲ, ਕਿਡਨੀ ਫੇਲ੍ਹ ਹੋ ਸਕਦਾ ਹੈ, ਡਾਇਲੀਸਿਸ ਜਾਂ ਗੁਰਦੇ ਦੇ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ. ਇਹ ਬਚਪਨ ਅਤੇ ਜਵਾਨੀ ਵਿੱਚ ਨਹੀਂ ਹੁੰਦਾ, ਪਰ ਪਹਿਲਾਂ ਹੀ 20-30 ਸਾਲ ਦੀ ਉਮਰ ਵਿੱਚ ਇਹ ਸੰਭਵ ਹੈ.
- ਰੈਟੀਨੋਪੈਥੀ ਦਰਸ਼ਣ ਦੀ ਇਕ ਪੇਚੀਦਗੀ ਹੈ. ਅੱਖਾਂ ਨੂੰ ਪੋਸ਼ਣ ਦੇਣ ਵਾਲੀਆਂ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਨੁਕਸਾਨ ਹੋ ਸਕਦਾ ਹੈ. ਇਹ ਅੱਖਾਂ ਦੇ ਹੇਮਰੇਜ, ਮੋਤੀਆ ਅਤੇ ਗਲੂਕੋਮਾ ਦਾ ਵਧਿਆ ਜੋਖਮ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ. ਗੰਭੀਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਦੇ ਅੰਨ੍ਹੇ ਹੋ ਜਾਂਦੇ ਹਨ.
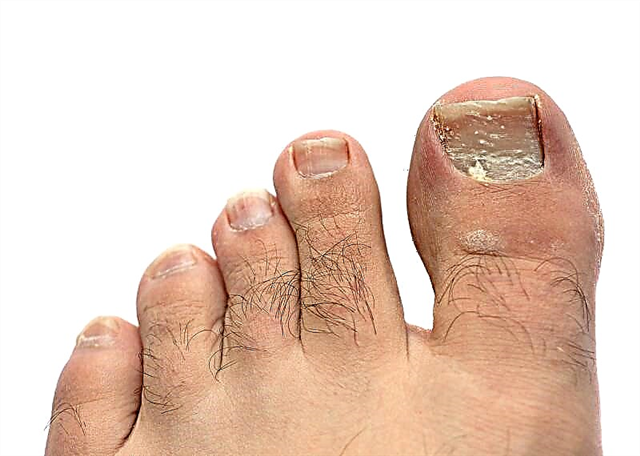
- ਲੱਤ ਦੀ ਸਮੱਸਿਆ. ਪੈਰਾਂ ਵਿਚ ਨਸਾਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਵਿਚ ਗੜਬੜੀ, ਅਤੇ ਨਾਲ ਹੀ ਲੱਤਾਂ ਵਿਚ ਖੂਨ ਦੇ ਗੇੜ ਵਿਚ ਵਿਗਾੜ ਹੁੰਦਾ ਹੈ. ਇਸ ਦੇ ਕਾਰਨ, ਲੱਤਾਂ ਨੂੰ ਹੋਣ ਵਾਲਾ ਕੋਈ ਨੁਕਸਾਨ ਚੰਗਾ ਨਹੀਂ ਹੁੰਦਾ. ਜੇ ਉਹ ਸੰਕਰਮਿਤ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਇਹ ਗੈਂਗਰੇਨ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ, ਅਤੇ ਉਨ੍ਹਾਂ ਨੂੰ ਕੱਟਣਾ ਪਏਗਾ. ਬਚਪਨ ਅਤੇ ਜਵਾਨੀ ਵਿੱਚ, ਇਹ ਅਕਸਰ ਨਹੀਂ ਹੁੰਦਾ, ਪਰ ਪੈਰਾਂ ਵਿੱਚ ਸੁੰਨ ਹੋਣਾ - ਇਹ ਹੁੰਦਾ ਹੈ.
- ਮਾੜੀ ਚਮੜੀ ਦੀ ਸਥਿਤੀ. ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਚਮੜੀ ਬੈਕਟੀਰੀਆ ਅਤੇ ਫੰਜਾਈ ਤੋਂ ਕਮਜ਼ੋਰ ਹੁੰਦੀ ਹੈ. ਇਹ ਖੁਜਲੀ ਅਤੇ ਪੀਲ ਕਰ ਸਕਦੀ ਹੈ.
- ਓਸਟੀਓਪਰੋਰੋਸਿਸ ਖਣਿਜ ਹੱਡੀਆਂ ਦੇ ਬਾਹਰ ਧੋਤੇ ਜਾਂਦੇ ਹਨ. ਕਮਜ਼ੋਰ ਹੱਡੀਆਂ ਬਚਪਨ ਅਤੇ ਜਵਾਨੀ ਵਿੱਚ ਵੀ ਸਮੱਸਿਆਵਾਂ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ. ਜਵਾਨੀ ਵਿੱਚ ਓਸਟੀਓਪਰੋਰੋਸਿਸ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੈ.
- ਜੇ ਸ਼ੂਗਰ ਨੂੰ ਧਿਆਨ ਨਾਲ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਵੇ, ਤਾਂ ਪੇਚੀਦਗੀਆਂ ਦਾ ਵਿਕਾਸ ਨਹੀਂ ਹੁੰਦਾ;
- ਜੇ ਤੁਸੀਂ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਦੇ ਹੋ ਤਾਂ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਸਧਾਰਣ ਰੱਖਣਾ ਅਸਾਨ ਹੈ.
ਬੱਚਿਆਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੀਆਂ ਨਾੜੀਆਂ (ਦੇਰ ਨਾਲ) ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਬਹੁਤ ਘੱਟ ਹੁੰਦੀਆਂ ਹਨ. ਕਿਉਂਕਿ ਉਹਨਾਂ ਕੋਲ ਬਿਮਾਰੀ ਦੇ ਕੋਰਸ ਦੇ ਥੋੜ੍ਹੇ ਸਮੇਂ ਵਿੱਚ ਵਿਕਾਸ ਕਰਨ ਲਈ ਸਿਰਫ ਸਮਾਂ ਨਹੀਂ ਹੁੰਦਾ. ਫਿਰ ਵੀ, ਟਾਈਪ 1 ਜਾਂ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਾਲੇ ਬੱਚੇ ਦੀ ਹਰ ਸਾਲ ਜਾਂਚ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ - ਇਹ ਪਤਾ ਕਰਨ ਲਈ ਕਿ ਉਸ ਦੇ ਗੁਰਦੇ ਕਿਵੇਂ ਕੰਮ ਕਰਦੇ ਹਨ ਅਤੇ ਜੇ ਕੋਈ ਦਿੱਖ ਮੁਸ਼ਕਲਾਂ ਹਨ.
ਜੇ ਪੇਚੀਦਗੀਆਂ ਪੈਦਾ ਹੋ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਡਾਕਟਰ ਦਵਾਈ ਦੇਣ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ, ਅਤੇ ਕਈ ਪ੍ਰਕਿਰਿਆਵਾਂ ਵੀ ਕਰਦੇ ਹਨ. ਕੁਝ ਹੱਦ ਤਕ, ਇਹ ਸਭ ਸਿਹਤ ਦੇ ਵਿਗੜਨ ਨੂੰ ਘੱਟ ਕਰਨ ਵਿਚ ਸਹਾਇਤਾ ਕਰਦਾ ਹੈ. ਪਰ ਪੇਚੀਦਗੀਆਂ ਦੇ ਇਲਾਜ ਅਤੇ ਰੋਕਥਾਮ ਦਾ ਸਭ ਤੋਂ ਉੱਤਮ ਉਪਾਅ ਆਮ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰਨਾ ਅਤੇ ਕਾਇਮ ਰੱਖਣਾ ਹੈ.

ਆਪਣੀ ਸ਼ੂਗਰ ਨੂੰ ਅਕਸਰ ਗਲੂਕੋਮੀਟਰ ਨਾਲ ਮਾਪੋ - ਅਤੇ ਇਹ ਸੁਨਿਸ਼ਚਿਤ ਕਰੋ ਕਿ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਮਦਦ ਕਰੇ, ਪਰ ਸੰਤੁਲਤ ਭੋਜਨ ਨਹੀਂ ਦਿੰਦਾ.
ਕੋਈ ਹੋਰ methodsੰਗ ਪ੍ਰਭਾਵ ਦਾ ਇਕ ਚੌਥਾਈ ਹਿੱਸਾ ਵੀ ਨਹੀਂ ਦੇ ਸਕਦੇ ਜੋ ਗਲੂਕੋਜ਼ ਆਮ ਕਦਰਾਂ ਕੀਮਤਾਂ ਵਿਚ ਲਿਆਉਂਦਾ ਹੈ. ਜੇ ਮਰੀਜ਼ ਆਪਣੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਆਮ ਦੇ ਨੇੜੇ ਰੱਖਦਾ ਹੈ, ਤਾਂ ਸ਼ੂਗਰ ਦੀਆਂ ਜ਼ਿਆਦਾਤਰ ਪੇਚੀਦਗੀਆਂ ਖਤਮ ਹੋ ਜਾਂਦੀਆਂ ਹਨ. ਇਥੋਂ ਤਕ ਕਿ ਅੱਖਾਂ ਦੇ ਗੁਰਦੇ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਨੂੰ ਵੀ ਭਾਰੀ ਨੁਕਸਾਨ ਹੋ ਜਾਂਦਾ ਹੈ.
ਜੇ ਮਾਂ-ਪਿਓ ਅਤੇ ਬੱਚਾ ਖ਼ੁਦ ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਦਿਲਚਸਪੀ ਰੱਖਦਾ ਹੈ, ਤਾਂ ਉਹ ਬਿਮਾਰੀ ਲਈ ਚੰਗਾ ਮੁਆਵਜ਼ਾ ਪ੍ਰਾਪਤ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਨਗੇ. ਇਸ ਦਾ ਸਭ ਤੋਂ ਵਧੀਆ ਤਰੀਕਾ ਹੈ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਲਈ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਖਾਣਾ. ਉਸਨੂੰ ਪ੍ਰੋਟੀਨ, ਕੁਦਰਤੀ ਸਿਹਤਮੰਦ ਚਰਬੀ ਅਤੇ ਫਾਈਬਰ ਨਾਲ ਭਰਪੂਰ ਭੋਜਨ ਦਾ ਸੇਵਨ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ.
- ਸ਼ੂਗਰ ਦੀ ਨਿ .ਰੋਪੈਥੀ
- ਸ਼ੂਗਰ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ - ਨੈਫਰੋਪੈਥੀ
- ਸ਼ੂਗਰ ਰੈਟਿਨੋਪੈਥੀ - ਨਜ਼ਰ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ
- ਪੈਰਾਂ ਦੀ ਦੇਖਭਾਲ, ਸ਼ੂਗਰ ਦੇ ਪੈਰ ਲਈ ਨਿਯਮ
ਚਤਰਾਂ ਦੇ ਵਿਗਿਆਨੀ ਸਲਾਨਾ ਵਿਜਿਟ
ਤਸ਼ਖੀਸ ਦੀ ਸਥਾਪਨਾ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ, ਬੱਚੇ ਨੂੰ ਜਾਂਚ ਲਈ ਅੱਖਾਂ ਦੇ ਮਾਹਰ ਕੋਲ ਲਿਜਾਇਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਭਵਿੱਖ ਵਿੱਚ, 2 ਤੋਂ 5 ਸਾਲ ਦੀ ਸ਼ੂਗਰ ਦੀ ਮਿਆਦ ਦੇ ਨਾਲ, ਤੁਹਾਨੂੰ 11 ਸਾਲ ਤੋਂ ਸ਼ੁਰੂ ਕਰਦਿਆਂ, ਹਰ ਸਾਲ ਇੱਕ ਨੇਤਰ ਵਿਗਿਆਨੀ ਦੁਆਰਾ ਜਾਂਚ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. 5 ਸਾਲ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਦੀ ਬਿਮਾਰੀ ਦੀ ਮਿਆਦ ਦੇ ਨਾਲ - ਇੱਕ ਨੇਤਰ ਵਿਗਿਆਨੀ ਦੁਆਰਾ ਇੱਕ ਸਾਲਾਨਾ ਪ੍ਰੀਖਿਆ, 9 ਸਾਲਾਂ ਤੋਂ ਸ਼ੁਰੂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਇਹ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਇਸਨੂੰ ਕਲੀਨਿਕ ਵਿੱਚ ਨਹੀਂ, ਬਲਕਿ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਲਈ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਮੈਡੀਕਲ ਸੰਸਥਾ ਵਿੱਚ.
ਸ਼ੱਕਰ ਰੋਗ ਵਾਲੇ ਬੱਚਿਆਂ ਦੀ ਜਾਂਚ ਕਰਨ ਵੇਲੇ ਇਕ ਨੇਤਰ ਵਿਗਿਆਨੀ ਕੀ ਧਿਆਨ ਦਿੰਦਾ ਹੈ:
- ਅੱਖਾਂ ਦੀਆਂ ਅੱਖਾਂ ਅਤੇ ਅੱਖਾਂ ਦੀ ਜਾਂਚ ਕਰਦੀ ਹੈ;
- ਵਿਜੀਓਮੈਟਰੀ;
- ਇੰਟਰਾਓਕੂਲਰ ਪ੍ਰੈਸ਼ਰ ਦਾ ਪੱਧਰ - ਸ਼ੂਗਰ ਦੀ ਮਿਆਦ 10 ਸਾਲ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸਾਲ ਵਿੱਚ ਇੱਕ ਵਾਰ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ;
- ਪੂਰਵ ਅੱਖ ਦੀ ਬਾਇਓਮਿਕੋਸਕੋਪੀ ਦਾ ਸੰਚਾਲਨ ਕਰਦਾ ਹੈ.
- ਲੈਂਜ਼ ਅਤੇ ਵਿਟ੍ਰੀਅਸ ਬਾਇਓਮਿਕਰੋਸਕੋਪੀ ਇੱਕ ਕੱਟੇ ਹੋਏ ਦੀਵੇ ਦੀ ਵਰਤੋਂ ਕਰਦਿਆਂ;
- ਰਿਵਰਸ ਐਂਡ ਸਿੱਧੀ ਨੇਤਰ ਅੱਖਾਂ ਦੀ ਪਰਕ੍ਰਿਆ ਕੀਤੀ ਜਾਂਦੀ ਹੈ - ਕ੍ਰਮਵਾਰ ਸਾਰੇ ਮੈਰੀਡੀਅਨਾਂ ਵਿਚ, ਕੇਂਦਰ ਤੋਂ ਲੈ ਕੇ ਅਤਿ ਦੇ ਘੇਰੇ ਤੱਕ;
- ਆਪਟਿਕ ਡਿਸਕ ਅਤੇ ਮੈਕੂਲਰ ਖੇਤਰ ਨੂੰ ਧਿਆਨ ਨਾਲ ਜਾਂਚੋ;
- ਤਿੰਨ-ਸ਼ੀਸ਼ੇ ਗੋਲਡਮੈਨ ਲੈਂਜ਼ ਦੀ ਵਰਤੋਂ ਕਰਦਿਆਂ ਕੱਚੇ ਦੀਵੇ 'ਤੇ ਕੱਚੇ ਸਰੀਰ ਅਤੇ ਰੈਟਿਨਾ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ;
- ਫੰਡਸ ਨੂੰ ਇੱਕ ਸਟੈਂਡਰਡ ਫੰਡਸ ਕੈਮਰਾ ਜਾਂ ਇੱਕ ਨਾਨ-ਮਾਈਡਰਾਇਟਿਕ ਕੈਮਰਾ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਫੋਟੋਆਂ. ਪ੍ਰਾਪਤ ਹੋਏ ਡੇਟਾ ਨੂੰ ਇਲੈਕਟ੍ਰਾਨਿਕ ਰੂਪ ਵਿਚ ਰਿਕਾਰਡ ਕਰੋ.
ਰੀਟੀਨੋਪੈਥੀ (ਸ਼ੂਗਰ ਦੇ ਅੱਖਾਂ ਦਾ ਨੁਕਸਾਨ) ਦੇ ਸਭ ਤੋਂ ਸੰਵੇਦਨਸ਼ੀਲ ਨਿਦਾਨ steੰਗ ਹਨ - ਸਟੀਰੀਓਸਕੋਪਿਕ ਫੰਡਸ ਫੋਟੋਗ੍ਰਾਫੀ ਅਤੇ ਫਲੋਰੋਸੈਨ ਐਂਜੀਓਗ੍ਰਾਫੀ. ਇਮਤਿਹਾਨ ਦੇ ਨਤੀਜਿਆਂ ਦੇ ਅਧਾਰ ਤੇ, ਡਾਕਟਰ ਪੈਨਰੇਟਿਨਲ ਲੇਜ਼ਰ ਫੋਟੋਕੋਆਗੂਲੇਸ਼ਨ ਲਈ ਇੱਕ ਵਿਧੀ ਲਿਖ ਸਕਦਾ ਹੈ. ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਇਹ ਵਿਧੀ 50% ਦਰਸ਼ਣ ਦੀ ਘਾਟ ਨੂੰ ਘਟਾਉਂਦੀ ਹੈ.
ਗੁਰਦੇ ਦੀ ਸ਼ੂਗਰ ਰੋਗ
ਸਮੇਂ ਸਿਰ ਗੁਰਦਿਆਂ 'ਤੇ ਪ੍ਰਭਾਵ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ, ਮਰੀਜ਼ ਨੂੰ ਨਿਯਮਤ ਤੌਰ ਤੇ ਪ੍ਰੋਟੀਨ ਲਈ ਕਰੀਏਟਾਈਨ ਅਤੇ ਪਿਸ਼ਾਬ ਲਈ ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਜੇ ਪ੍ਰੋਟੀਨ ਪਿਸ਼ਾਬ ਵਿੱਚ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਇਸਦਾ ਅਰਥ ਹੈ ਕਿ ਗੁਰਦਿਆਂ ਦਾ ਫਿਲਟ੍ਰੇਸ਼ਨ ਕਾਰਜ ਹੋਰ ਵਿਗੜ ਗਿਆ ਹੈ. ਪਹਿਲਾਂ, ਐਲਬਿinਮਿਨ ਪਿਸ਼ਾਬ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ, ਅਤੇ ਫਿਰ ਦੂਜੇ ਪ੍ਰੋਟੀਨ ਦੇ ਅਣੂ, ਅਕਾਰ ਵਿੱਚ ਵੱਡੇ. ਜੇ ਪਿਸ਼ਾਬ ਵਿਚ ਪ੍ਰੋਟੀਨ ਨਹੀਂ ਹੁੰਦਾ, ਚੰਗਾ.
ਐਲਬਿinਮਿਨੂਰੀਆ ਲਈ ਪਿਸ਼ਾਬ ਦੇ ਟੈਸਟ ਦੀ ਸਪੁਰਦਗੀ ਤੋਂ 2-3 ਦਿਨ ਪਹਿਲਾਂ, ਤੁਸੀਂ ਖੇਡ ਨਹੀਂ ਖੇਡ ਸਕਦੇ. ਹੋਰ ਪਾਬੰਦੀਆਂ ਲਈ, ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਅਤੇ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਵਿਚ ਜਾਂਚ ਕਰੋ ਜਿੱਥੇ ਤੁਹਾਡੀ ਜਾਂਚ ਕੀਤੀ ਜਾਏਗੀ.
ਕਰੀਏਟੀਨਾਈਨ ਇਕ ਕਿਸਮ ਦੀ ਰਹਿੰਦ-ਖੂੰਹਦ ਹੈ ਜਿਸ ਨੂੰ ਗੁਰਦੇ ਖੂਨ ਵਿਚੋਂ ਕੱ. ਦਿੰਦੇ ਹਨ. ਜੇ ਗੁਰਦੇ ਮਾੜੇ ਕੰਮ ਕਰਦੇ ਹਨ, ਤਾਂ ਖੂਨ ਵਿੱਚ ਕ੍ਰੀਏਟਾਈਨਾਈਨ ਦਾ ਪੱਧਰ ਵੱਧ ਜਾਂਦਾ ਹੈ. ਕਿਹੜੀ ਚੀਜ਼ ਮਹੱਤਵਪੂਰਣ ਹੈ ਪ੍ਰਤੀ ਸੇਰ ਕ੍ਰਿਏਟਾਈਨਾਈਨ ਇੰਡੈਕਸ ਨਹੀਂ, ਪਰ ਗੁਰਦੇ ਦੇ ਗਲੋਮੇਰੂਅਲ ਫਿਲਟ੍ਰੇਸ਼ਨ ਦੀ ਦਰ. ਇਸਦੀ ਗਣਨਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਕਰੀਏਟਾਈਨ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ ਦੇ ਨਤੀਜੇ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਅਤੇ ਮਰੀਜ਼ ਦੀ ਲਿੰਗ ਅਤੇ ਉਮਰ ਨੂੰ ਵੀ ਧਿਆਨ ਵਿੱਚ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ. ਇੰਟਰਨੈਟ ਤੇ ਉਪਲਬਧ ਵਿਸ਼ੇਸ਼ ਕੈਲਕੁਲੇਟਰਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਗਣਨਾ ਲਈ.
ਲੰਮੇ ਸਮੇਂ ਲਈ ਨਿਯੰਤਰਣ
ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਸ਼ੂਗਰ ਇੱਕ ਗੰਭੀਰ ਭਿਆਨਕ ਬਿਮਾਰੀ ਹੈ. ਗਲੂਕੋਜ਼ ਪਾਚਕ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਦੇ ਉਪਾਅ ਲਈ ਬਿਨਾਂ ਕਿਸੇ ਰੁਕਾਵਟ ਦੇ, ਹਰ ਰੋਜ਼ ਅਨੁਸ਼ਾਸਤ ਹੋਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਸ ਤੱਥ 'ਤੇ ਧਿਆਨ ਦਿਓ ਕਿ ਇਹ ਸਾਰੀ ਜਿੰਦਗੀ ਰਹੇਗੀ. ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਦੇ ਸਫਲਤਾਪੂਰਵਕ ਇਲਾਜ ਜਲਦੀ ਜਾਂ ਬਾਅਦ ਵਿੱਚ ਪ੍ਰਗਟ ਹੋਣਗੇ, ਪਰ ਜਦੋਂ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਕੋਈ ਨਹੀਂ ਜਾਣਦਾ. ਰੋਜ਼ਾਨਾ ਸ਼ੂਗਰ ਕੰਟਰੋਲ ਦੀਆਂ ਸਰਗਰਮੀਆਂ ਸਮੇਂ, ਮਿਹਨਤ ਅਤੇ ਪੈਸੇ ਦੇ ਯੋਗ ਹੁੰਦੀਆਂ ਹਨ. ਕਿਉਂਕਿ ਉਹ ਗੰਭੀਰ ਅਤੇ ਭਿਆਨਕ ਪੇਚੀਦਗੀਆਂ ਦੇ ਜੋਖਮ ਨੂੰ ਤਕਰੀਬਨ ਸਿਫ਼ਰ ਤੱਕ ਘਟਾਉਂਦੇ ਹਨ. ਬੱਚਾ ਆਮ ਤੌਰ ਤੇ ਵਧਦਾ ਅਤੇ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ, ਜਿਵੇਂ ਉਸਦੇ ਤੰਦਰੁਸਤ ਹਾਣੀਆਂ.
- ਉਸਨੂੰ ਆਪਣੇ ਆਪ ਤੇ ਸ਼ੂਗਰ ਦੀ ਬਿਮਾਰੀ ਨੂੰ ਕੰਟਰੋਲ ਕਰਨ ਲਈ ਉਤਸ਼ਾਹਿਤ ਕਰੋ, ਅਤੇ ਉਸਦੇ ਮਾਪਿਆਂ ਤੇ ਭਰੋਸਾ ਨਾ ਕਰੋ.
- ਆਪਣੇ ਬੱਚੇ ਨਾਲ ਅਨੁਸ਼ਾਸਿਤ ਰੋਜ਼ਾਨਾ ਪਾਲਣ ਦੀ ਮਹੱਤਤਾ ਬਾਰੇ ਵਿਚਾਰ ਕਰੋ.
- ਮਰੀਜ਼ ਨੂੰ ਆਪਣੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਮਾਪਣਾ, ਇਨਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਕਰਨਾ ਅਤੇ ਟੀਕੇ ਦੇਣਾ ਲਾਜ਼ਮੀ ਸਿਖਣਾ ਚਾਹੀਦਾ ਹੈ.
- ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨ ਵਿਚ, ਮਨ੍ਹਾ ਕਰਨ ਵਾਲੇ ਭੋਜਨ ਖਾਣ ਦੇ ਲਾਲਚ 'ਤੇ ਕਾਬੂ ਪਾਉਣ ਵਿਚ ਮਦਦ ਕਰੋ.
- ਮਿਲ ਕੇ ਕਸਰਤ ਕਰੋ, ਚੰਗੀ ਮਿਸਾਲ ਕਾਇਮ ਕਰੋ.
ਜੇ ਬੱਚਾ ਇਨਸੁਲਿਨ ਟੀਕੇ ਲੈਂਦਾ ਹੈ, ਤਾਂ ਇਹ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਉਹ ਇੱਕ ਪਹਿਚਾਣ ਵਾਲੀ ਬਰੇਸਲੇਟ ਪਾਏ. ਨਾਜ਼ੁਕ ਸਥਿਤੀ ਵਿਚ, ਇਹ ਡਾਕਟਰਾਂ ਦੇ ਕੰਮ ਦੀ ਸਹੂਲਤ ਦੇਵੇਗਾ ਅਤੇ ਸੰਭਾਵਨਾਵਾਂ ਨੂੰ ਵਧਾਏਗਾ ਕਿ ਸਭ ਕੁਝ ਖੁਸ਼ੀ ਨਾਲ ਖਤਮ ਹੋ ਜਾਵੇਗਾ. ਲੇਖ ਵਿਚ ਹੋਰ ਪੜ੍ਹੋ “ਫਸਟ-ਏਡ ਕਿੱਟ ਸ਼ੂਗਰ. ਤੁਹਾਨੂੰ ਘਰ ਅਤੇ ਤੁਹਾਡੇ ਕੋਲ ਰੱਖਣ ਦੀ ਕੀ ਜ਼ਰੂਰਤ ਹੈ. ”
ਮਨੋਵਿਗਿਆਨਕ ਸਮੱਸਿਆਵਾਂ, ਉਨ੍ਹਾਂ ਨੂੰ ਕਿਵੇਂ ਹੱਲ ਕੀਤਾ ਜਾਵੇ
ਡਾਇਬੀਟੀਜ਼ ਭਾਵਨਾਤਮਕ ਅਵਸਥਾ ਨੂੰ, ਸਿੱਧੇ ਅਤੇ ਅਸਿੱਧੇ ਤੌਰ ਤੇ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ. ਘੱਟ ਬਲੱਡ ਸ਼ੂਗਰ ਚਿੜਚਿੜੇਪਨ, ਘਬਰਾਹਟ, ਹਮਲਾਵਰਤਾ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ. ਸ਼ੂਗਰ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਦੇ ਮਾਪਿਆਂ ਅਤੇ ਹੋਰ ਲੋਕਾਂ ਨੂੰ ਇਹ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ ਕਿ ਇਸ ਕੇਸ ਵਿੱਚ ਕੀ ਕਰਨਾ ਹੈ. ਲੇਖ ਨੂੰ ਪੜ੍ਹੋ "ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ - ਲੱਛਣ, ਰੋਕਥਾਮ ਅਤੇ ਇਲਾਜ." ਯਾਦ ਰੱਖੋ ਕਿ ਰੋਗੀ ਦਾ ਕੋਈ ਖਤਰਨਾਕ ਇਰਾਦਾ ਨਹੀਂ ਹੁੰਦਾ. ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦੇ ਹਮਲੇ ਨੂੰ ਰੋਕਣ ਵਿਚ ਉਸਦੀ ਮਦਦ ਕਰੋ - ਅਤੇ ਉਹ ਦੁਬਾਰਾ ਆਪਣੀ ਆਮ ਸਥਿਤੀ ਵਿਚ ਵਾਪਸ ਆ ਜਾਵੇਗਾ.
ਬੱਚੇ ਬਹੁਤ ਚਿੰਤਤ ਹੁੰਦੇ ਹਨ ਜਦੋਂ ਬਿਮਾਰੀ ਉਨ੍ਹਾਂ ਦੇ ਸਾਥੀਆਂ ਤੋਂ ਅਲੱਗ ਹੋ ਜਾਂਦੀ ਹੈ. ਇਹ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਸਕੂਲ ਵਿਚ ਬੱਚਾ ਆਪਣੀ ਖੰਡ ਨੂੰ ਮਾਪਦਾ ਹੈ ਅਤੇ ਸਹਿਪਾਠੀਆਂ ਦੀਆਂ ਅੱਖਾਂ ਤੋਂ ਦੂਰ ਇਨਸੁਲਿਨ ਦਾ ਟੀਕਾ ਲਗਾਉਂਦਾ ਹੈ. ਕਿਉਂਕਿ ਉਹ ਆਪਣੇ ਆਸ ਪਾਸ ਦੇ ਲੋਕਾਂ ਨਾਲੋਂ ਵੱਖਰਾ ਖਾਵੇਗਾ, ਕਿਸੇ ਵੀ ਸਥਿਤੀ ਵਿਚ ਉਹ ਧਿਆਨ ਖਿੱਚੇਗਾ. ਪਰ ਇਸ ਤੋਂ ਬਚਣਾ ਅਸੰਭਵ ਹੈ. ਜੇ ਤੁਸੀਂ ਸਧਾਰਣ ਭੋਜਨ ਲੈਂਦੇ ਹੋ, ਤਾਂ ਮੁਸ਼ਕਲਾਂ ਅਵੱਸ਼ਕ developੰਗ ਨਾਲ ਵਿਕਸਤ ਹੁੰਦੀਆਂ ਹਨ. ਟੈਸਟ ਦੇ ਨਤੀਜੇ, ਜਵਾਨੀ ਦੇ ਸ਼ੁਰੂ ਵਿੱਚ ਹੀ ਵਿਗੜਨਾ ਸ਼ੁਰੂ ਹੋ ਜਾਣਗੇ, ਅਤੇ ਲੱਛਣ ਇੱਕ ਸਮੇਂ ਧਿਆਨ ਦੇਣ ਯੋਗ ਹੋਣਗੇ ਜਦੋਂ ਸਿਹਤਮੰਦ ਲੋਕ ਪਰਿਵਾਰ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ. ਇੱਕ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਦਾ ਉਹੀ ਉਤਸ਼ਾਹ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਜਿਸ ਨਾਲ ਮੁਸਲਮਾਨ ਅਤੇ ਆਰਥੋਡਾਕਸ ਯਹੂਦੀਆਂ ਨੇ ਸੂਰ ਦਾ ਪਾਲਣ ਕਰਨ ਤੋਂ ਇਨਕਾਰ ਕਰ ਦਿੱਤਾ.
ਇਹ ਸਭ ਤੋਂ ਖਤਰਨਾਕ ਹੁੰਦਾ ਹੈ ਜੇ ਬੱਚਾ ਆਪਣੇ ਮਾਪਿਆਂ ਵਿਰੁੱਧ ਬਗਾਵਤ ਕਰਦਾ ਹੈ, ਨਿਯਮ ਦੀ ਉਲੰਘਣਾ ਕਰਦਾ ਹੈ, ਇਨਸੁਲਿਨ ਨਹੀਂ ਲਗਾਉਂਦਾ, ਸ਼ੂਗਰ ਨਹੀਂ ਮਾਪਦਾ, ਆਦਿ. ਇਹ ਨਾ ਬਦਲਾਏ ਨਤੀਜੇ ਲੈ ਸਕਦੇ ਹਨ, ਬਚਪਨ ਤੋਂ ਚੱਲ ਰਹੇ ਕਈ ਸਾਲਾਂ ਦੇ ਨਤੀਜਿਆਂ ਨੂੰ ਨਸ਼ਟ ਕਰ ਸਕਦੇ ਹਨ.
ਮਾਪੇ ਅੱਲ੍ਹੜ ਉਮਰ ਦੀਆਂ ਮੁਸੀਬਤਾਂ ਦਾ ਬੀਮਾ ਨਹੀਂ ਕਰ ਸਕਦੇ, ਜੋ ਕਿ ਉੱਪਰ ਦੱਸੇ ਗਏ ਹਨ. ਅਧਿਕਾਰਤ ਸਰੋਤ ਮਾਪਿਆਂ ਨੂੰ ਕਿਸੇ ਮਨੋਵਿਗਿਆਨਕ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰਨ ਦੀ ਸਲਾਹ ਦਿੰਦੇ ਹਨ ਜੇ ਉਨ੍ਹਾਂ ਨੇ ਦੇਖਿਆ ਕਿ ਉਨ੍ਹਾਂ ਦੇ ਅੱਲੜ ਉਮਰ ਦੇ ਬੱਚੇ ਨੂੰ ਸਮੱਸਿਆਵਾਂ ਹਨ - ਸਕੂਲ ਦੀ ਕਾਰਗੁਜ਼ਾਰੀ ਘੱਟ ਗਈ ਹੈ, ਉਹ ਮਾੜੀ ਨੀਂਦ ਸੌ ਰਿਹਾ ਹੈ, ਭਾਰ ਘਟਾ ਰਿਹਾ ਹੈ, ਉਦਾਸ ਨਜ਼ਰ ਆ ਰਿਹਾ ਹੈ, ਪਰ ਅਮਲ ਵਿੱਚ, ਬਾਹਰੀ ਵਿਅਕਤੀ ਦੀ ਮਦਦ ਕਰਨ ਦੀ ਸੰਭਾਵਨਾ ਨਹੀਂ ਹੈ . ਜੇ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਸ਼ੂਗਰ ਹੈ, ਤਾਂ ਵਧੇਰੇ ਬੱਚੇ ਪੈਦਾ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰੋ. ਉਨ੍ਹਾਂ ਵੱਲ ਵੀ ਧਿਆਨ ਦਿਓ, ਨਾ ਕਿ ਸਿਰਫ ਇੱਕ ਬਿਮਾਰ ਪਰਿਵਾਰਕ ਮੈਂਬਰ ਲਈ.
ਸਿੱਟੇ
ਪਛਾਣੋ ਕਿ ਜਿਸ ਸਥਿਤੀ ਵਿੱਚ ਤੁਸੀਂ ਹੋ ਉਹ ਗੰਭੀਰ ਹੈ. ਕੋਈ ਜਾਦੂ ਦੀ ਗੋਲੀ ਜਿਹੜੀ ਕਿ 1 ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਰੋਗ ਨੂੰ ਠੀਕ ਕਰ ਸਕਦੀ ਹੈ ਉਹ ਮੌਜੂਦ ਹੈ. ਕਮਜ਼ੋਰ ਗਲੂਕੋਜ਼ ਪਾਚਕ ਬੱਚੇ ਦੀ ਮਾਨਸਿਕ ਯੋਗਤਾਵਾਂ ਅਤੇ ਸਿਹਤ 'ਤੇ ਮਾੜਾ ਅਸਰ ਪਾ ਸਕਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਉਹ ਅਪਾਹਜ ਹੋ ਜਾਂਦਾ ਹੈ. ਹਾਲਾਂਕਿ, ਇੱਕ ਘੱਟ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਖੁਰਾਕ ਅਤੇ ਇਨਸੁਲਿਨ ਦੀ ਘੱਟ ਖੁਰਾਕਾਂ ਦੇ ਟੀਕੇ ਬਿਮਾਰੀ ਦੇ ਚੰਗੇ ਨਿਯੰਤਰਣ ਦੀ ਆਗਿਆ ਦਿੰਦੇ ਹਨ.
ਉਹ ਬੱਚੇ ਜਿਨ੍ਹਾਂ ਦੇ ਭੋਜਨ ਕਾਰਬੋਹਾਈਡਰੇਟ ਵਿੱਚ ਸੀਮਤ ਹੁੰਦੇ ਹਨ, ਉਹਨਾਂ ਦੇ ਤੰਦਰੁਸਤ ਹਾਣੀਆਂ ਦੀ ਤਰ੍ਹਾਂ ਆਮ ਤੌਰ ਤੇ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ. ਕਿਉਂਕਿ ਕਾਰਬੋਹਾਈਡਰੇਟ ਵਿਕਾਸ ਅਤੇ ਵਿਕਾਸ ਦੀਆਂ ਪ੍ਰਕ੍ਰਿਆਵਾਂ ਵਿਚ ਹਿੱਸਾ ਨਹੀਂ ਲੈਂਦੇ. ਸਥਿਰ ਆਮ ਖੰਡ ਰੱਖਣਾ ਸਿੱਖੋ - ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਤੁਹਾਨੂੰ ਬਾਈਪਾਸ ਕਰਨ ਦੀ ਗਰੰਟੀ ਹਨ. ਤੁਹਾਡੇ ਨਿਪਟਾਰੇ ਤੇ ਪਹਿਲਾਂ ਹੀ ਇਸ ਟੀਚੇ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਕਾਫ਼ੀ ਫੰਡ ਹਨ. ਇਨਸੁਲਿਨ ਪੰਪ ਜਾਂ ਕਿਸੇ ਹੋਰ ਮਹਿੰਗੇ ਉਪਕਰਣ ਦੀ ਜ਼ਰੂਰਤ ਨਹੀਂ ਹੈ. ਮੁੱਖ ਚੀਜ਼ ਜੋ ਤੁਹਾਨੂੰ ਚਾਹੀਦਾ ਹੈ ਉਹ ਹੈ ਅਨੁਸ਼ਾਸਨ. ਉਨ੍ਹਾਂ ਲੋਕਾਂ ਦੀਆਂ ਕਹਾਣੀਆਂ ਦਾ ਅਧਿਐਨ ਕਰੋ ਜੋ ਡਾਇਬੇਟ -ਮੇਡ.ਕਾਮ ਵੈਬਸਾਈਟ ਤੇ ਆਪਣੇ ਬੱਚਿਆਂ ਵਿੱਚ ਆਦਰਸ਼ ਤੌਰ ਤੇ ਬਿਮਾਰੀ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਦੇ ਹਨ ਅਤੇ ਉਨ੍ਹਾਂ ਤੋਂ ਇੱਕ ਉਦਾਹਰਣ ਲੈਂਦੇ ਹਨ.