ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਇੱਕ inਰਤ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਵਿੱਚ ਵਾਧਾ ਹੋਣ ਦੇ ਨਾਲ, ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਫੈਟੋਪੈਥੀ (ਡੀਐਫ) ਦੇ ਵਿਕਾਸ ਦਾ ਜੋਖਮ ਵੱਧ ਜਾਂਦਾ ਹੈ. ਬਿਮਾਰੀ ਐਂਡੋਕਰੀਨ ਅਤੇ ਪਾਚਕ ਕਿਰਿਆਵਾਂ, ਇਕ ਪੌਲੀਸਿਸਟਮਿਕ ਜਖਮ ਦੁਆਰਾ ਦਰਸਾਈ ਜਾਂਦੀ ਹੈ.
ਸ਼ੂਗਰ ਰੋਗ ਬਾਰੇ ਕੀ ਹੈ?
ਡੀਐਫ ਲੱਛਣਾਂ ਦਾ ਇੱਕ ਗੁੰਝਲਦਾਰ ਹੈ ਜੋ ਮਾਂ ਵਿੱਚ ਕਮਜ਼ੋਰ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਦੇ ਨਾਲ ਭਰੂਣ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ. ਪਦਾਰਥ ਨਿਰੰਤਰ ਰੁਕਾਵਟ ਦੁਆਰਾ ਨਿਰੰਤਰ ਪ੍ਰਵੇਸ਼ ਕਰਦਾ ਹੈ, ਵਿਕਾਸਸ਼ੀਲ ਜੀਵਣ ਵਿੱਚ ਇਸਦੀ ਜ਼ਰੂਰਤ ਤੋਂ ਵੱਧ ਜਾਂਦਾ ਹੈ.

ਡੀਐਫ ਲੱਛਣਾਂ ਦਾ ਇੱਕ ਗੁੰਝਲਦਾਰ ਹੈ ਜੋ ਮਾਂ ਵਿੱਚ ਕਮਜ਼ੋਰ ਗਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਦੇ ਨਾਲ ਭਰੂਣ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ.
ਕੀਟੋਨਜ਼ ਅਤੇ ਅਮੀਨੋ ਐਸਿਡ ਗਲੂਕੋਜ਼ ਦੇ ਨਾਲ ਘੁਸਪੈਠ ਕਰਦੇ ਹਨ. ਇਨਸੁਲਿਨ ਅਤੇ ਗਲੂਕੈਗਨ, ਜੋ ਪੈਨਕ੍ਰੀਆਟਿਕ ਹਾਰਮੋਨ ਹੁੰਦੇ ਹਨ, ਮਾਂ ਤੋਂ ਤਬਦੀਲ ਨਹੀਂ ਹੁੰਦੇ. ਉਹ ਸਿਰਫ 9-12 ਹਫ਼ਤਿਆਂ 'ਤੇ ਸੁਤੰਤਰ ਤੌਰ' ਤੇ ਵਿਕਸਤ ਹੋਣਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ. ਇਸ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ, ਪਹਿਲੇ ਤਿਮਾਹੀ ਵਿਚ, ਪ੍ਰੋਟੀਨ ਸ਼ੂਗਰਿੰਗ ਹੁੰਦੀ ਹੈ, ਟਿਸ਼ੂਆਂ ਦੀ ਬਣਤਰ ਮੁਫਤ ਰੈਡੀਕਲਜ਼ ਦੁਆਰਾ ਪਰੇਸ਼ਾਨ ਹੁੰਦੀ ਹੈ. ਜ਼ਿਆਦਾ ਕੇਟੋਨ ਸਰੀਰ ਉੱਭਰ ਰਹੇ ਜੀਵ ਨੂੰ ਜ਼ਹਿਰ ਦੇ ਦਿੰਦੇ ਹਨ.
ਇਹ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦਿਲ, ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ, ਗੁਰਦੇ ਅਤੇ ਹੋਰ ਅੰਗਾਂ ਦੇ ਵਿਗਾੜ ਨੂੰ ਜਨਮ ਦਿੰਦੀਆਂ ਹਨ. ਸ਼ੂਗਰ ਦੇ ਫੈਟੋਪੈਥੀ ਨੂੰ ਭਰੂਣ ਵਿੱਚ ਕਾਰਜਸ਼ੀਲ ਤਬਦੀਲੀਆਂ, ਵੱਖ ਵੱਖ ਪ੍ਰਣਾਲੀਆਂ ਦੇ ਵਿਘਨ ਵਿੱਚ ਪ੍ਰਗਟ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਲੱਛਣਾਂ ਦੀ ਕਲੀਨਿਕਲ ਅਤੇ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਕੰਪਲੈਕਸ ਨੂੰ ਆਈਸੀਡੀ -10 ਕੋਡ ਦੁਆਰਾ ਦਵਾਈ ਵਿੱਚ ਸ਼੍ਰੇਣੀਬੱਧ ਕੀਤਾ ਗਿਆ ਹੈ.
ਜਦੋਂ ਇਨਸੁਲਿਨ ਦਾ ਉਨ੍ਹਾਂ ਦਾ ਆਪਣਾ ਉਤਪਾਦਨ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਬੱਚੇ ਦੇ ਪਾਚਕ ਹਾਈਪਰਟ੍ਰੋਫਾਈਡ ਹੁੰਦੇ ਹਨ, ਨਤੀਜੇ ਵਜੋਂ ਇਨਸੁਲਿਨ ਦੀ ਵਧੇਰੇ ਮਾਤਰਾ ਹੁੰਦੀ ਹੈ. ਮੋਟਾਪਾ ਅਤੇ ਕਮਜ਼ੋਰ ਲੇਸੀਥਿਨ ਪਾਚਕ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ.
ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ, ਭ੍ਰੂਣਸ਼ੀਲਤਾ ਜਾਂ ਤਾਂ ਦੁਖਦਾਈ ਜਾਂ ਇਕ ਹੋਰ ਬਿਮਾਰੀ ਵਿਚ ਵਿਕਸਤ ਹੋ ਜਾਂਦੀ ਹੈ - ਨਵਜੰਮੇ ਦੀ ਸ਼ੂਗਰ.
ਮੁੱਖ ਕਾਰਨ
ਮਾਂ ਵਿੱਚ ਹੇਠ ਲਿਖੀਆਂ ਸਥਿਤੀਆਂ ਡੀਐਫ ਦੇ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ:
- ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ;
- ਲਿਪਿਡ ਸੰਸਲੇਸ਼ਣ ਦੀ ਉਲੰਘਣਾ;
- ਵਾਧੂ ਮੁਫਤ ਰੈਡੀਕਲ;
- ਕੇਟੋਆਸੀਡੋਸਿਸ;
- ਹਾਈਪਰਿਨਸੁਲਾਈਨਮੀਆ (ਉੱਚ ਗਲੂਕੋਜ਼ ਦਾ ਸੇਵਨ);
- ਦਵਾਈਆਂ ਦੀ ਓਵਰਡੋਜ਼ ਕਾਰਨ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰਾਂ ਵਿਚ ਨਾਜ਼ੁਕ ਗਿਰਾਵਟ;
- ਐਨਜੀਓਪੈਥੀ.
ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਗਰਭਵਤੀ inਰਤਾਂ ਵਿੱਚ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਗਰਭ ਅਵਸਥਾ ਤੋਂ ਪਹਿਲਾਂ ਗਰਭ ਅਵਸਥਾ ਤੋਂ ਪਹਿਲਾਂ ਪਾਇਆ ਜਾਂਦਾ ਹੈ. ਗਰਭ ਅਵਸਥਾ ਦੇ 20 ਹਫ਼ਤਿਆਂ ਬਾਅਦ, ਗਰਭ ਅਵਸਥਾ ਦੇ ਸ਼ੂਗਰ ਰੋਗ mellitus ਕਈ ਵਾਰ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ, ਨਤੀਜੇ ਵਜੋਂ ਡੀ.ਐੱਫ. ਵੀ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ. ਮਾਂ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਵਧੇ ਹੋਏ ਪੱਧਰ ਦੇ ਨਾਲ, ਭਰੂਣ ਵਿੱਚ ਸੂਚਕ ਵੀ ਵਧੇਗਾ.





ਲੱਛਣ ਅਤੇ ਭਰੂਣ ਦੇ ਲੱਛਣ
ਫੈਟੀਓਪੈਥੀ ਦੇ ਨਾਲ, ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਵਿਚ ਇਨਸੁਲਿਨ ਸੈੱਲ ਹਾਈਪਰਪਲਸੀਆ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਕਾਰਨ ਪੈਨਕ੍ਰੀਅਸ ਵਿਚ ਲੈਂਗਰਹੰਸ ਦੇ ਟਾਪੂਆਂ ਦੀ ਹਾਈਪਰਟ੍ਰੋਫੀ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ. ਬਿਮਾਰੀ ਦੇ ਹੋਰ ਲੱਛਣ:
- ਚਰਬੀ ਜਿਗਰ ਦੀ ਬਿਮਾਰੀ ਦਾ ਵਿਕਾਸ;
- subcutaneous ਚਰਬੀ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਜਮ੍ਹਾ;
- ਇਨ੍ਹਾਂ ਅੰਗਾਂ ਦੇ ਮਾੜੇ ਵਿਕਾਸ ਦੇ ਨਾਲ ਗੁਰਦੇ, ਜਿਗਰ ਅਤੇ ਐਡਰੀਨਲ ਗਲੈਂਡਜ਼ ਵਿਚ ਵਾਧਾ;
- ਪੇਸ਼ਾਬ ਨਲੀ ਦੇ ਉਪਕਰਮ ਟਿਸ਼ੂ ਵਿਚ ਗਲਾਈਕੋਜਨ ਗ੍ਰੈਨਿulesਲਜ਼ ਦਾ ਗਠਨ;
- ਛੋਟੇ ਜਹਾਜ਼ਾਂ ਦੀਆਂ ਕੰਧਾਂ ਵਿਚ ਇਕ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਮਾਈਕਰੋਗੈਓਪੈਥੀ ਦੇ ਰੂਪ ਵਿਚ ਤਬਦੀਲੀ.
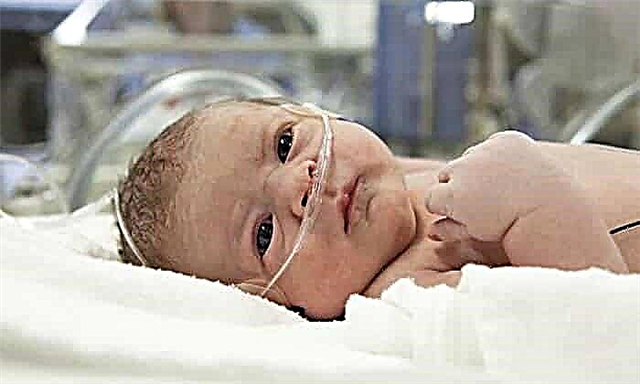
ਡੀਐਫ ਵਾਲੇ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿੱਚ, ਆਮ ਹਾਈਪਰਟ੍ਰੋਫੀ ਵੇਖੀ ਜਾਂਦੀ ਹੈ, ਸਰੀਰ ਦੇ ਅਨੁਪਾਤ ਦੀ ਉਲੰਘਣਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ (ਪੇਟ ਦੀ ਮਾਤਰਾ ਸਿਰ ਦੇ ਆਕਾਰ ਤੋਂ 2 ਹਫ਼ਤੇ ਪਹਿਲਾਂ ਹੁੰਦੀ ਹੈ, ਅਕਸਰ ਸਿਰ ਦਾ ਘੇਰਾ ਮੋ theੇ ਦੀ ਪੇੜ ਨਾਲੋਂ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ). ਪੈਥੋਲੋਜੀ ਦੇ ਗੁਣ ਚਿੰਨ੍ਹ:
- ਭਾਰ 4 ਕਿਲੋ ਤੋਂ ਵੱਧ;
- ਲਾਲ-ਸਾਈਨੋਟਿਕ ਚਮੜੀ ਟੋਨ;
- ਪੀਟੀਚੀਏ ਦੀ ਮੌਜੂਦਗੀ;
- ਪਨੀਰ ਵਰਗੇ ਲੁਬਰੀਕੈਂਟ ਦੀ ਇੱਕ ਵੱਡੀ ਮਾਤਰਾ;
- ਚਮੜੀ ਅਤੇ ਅੱਖਾਂ ਦੀ ਚਮਕ ਦੀ ਘਾਟ;
- ਉੱਚਾ ਹੀਮੋਗਲੋਬਿਨ ਦਾ ਪੱਧਰ;
- ਜਣੇਪੇ ਤੋਂ ਬਾਅਦ ਸਾਹ ਲੈਣਾ ਮੁਸ਼ਕਲ ਜਾਂ ਰੋਕਣਾ;
- ਅਚਨਚੇਤੀ ਸਪੁਰਦਗੀ;
- ਨਰਮ ਟਿਸ਼ੂ ਅਤੇ ਚਮੜੀ ਸੁੱਜ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਚਿਹਰਾ ਮਿੱਠਾ ਲੱਗਦਾ ਹੈ.
ਨਵਜੰਮੇ ਦੀ ਨੀਂਦ ਦਾ ਪਰੇਸ਼ਾਨ ਹੋਣਾ, ਉਤਸ਼ਾਹ ਵਿੱਚ ਵਾਧਾ ਹੁੰਦਾ ਹੈ, ਉਹ ਚੰਗੀ ਤਰ੍ਹਾਂ ਚੂਸਦਾ ਨਹੀਂ.




ਜ਼ਰੂਰੀ ਡਾਇਗਨੌਸਟਿਕਸ
ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਵਿਚ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਦਾ ਮੁੱਖ ਤਰੀਕਾ ਇਕ ਅਲਟਰਾਸਾ .ਂਡ ਸਕੈਨ ਹੈ, ਜੋ ਪਿਛਲੇ ਅਤੇ 3 ਮਹੀਨਿਆਂ ਵਿਚ ਇਕ ਵਾਰ, 2 ਜਾਂ 3 ਵਾਰ ਇਕ ਵਾਰ, ਪਹਿਲੇ ਅਤੇ ਦੂਜੇ ਤਿਮਾਹੀ ਵਿਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਮਾਂ ਵਿੱਚ ਸ਼ੂਗਰ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਨਿਦਾਨ 30 ਜਾਂ 32 ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਹਫਤਾਵਾਰੀ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਅਧਿਐਨ ਦੇ ਦੌਰਾਨ, ਡਾਕਟਰ ਇੱਕ ਮੈਕਰੋਸੋਮੀਆ, ਸਰੀਰ ਦੇ ਅਨੁਪਾਤ ਦੀ ਉਲੰਘਣਾ ਪ੍ਰਗਟ ਕਰਦਾ ਹੈ. ਡੀਐਫ ਲਈ, ਹੇਠ ਦਿੱਤੇ ਸੰਕੇਤਕ ਗੁਣ ਹਨ:
- ਸਿਰ ਦਾ ਦੋਹਰਾ ਤਤਕਰਾ;
- ਖੋਪੜੀ ਦੇ ਖੇਤਰ ਵਿੱਚ, ਇਕ ਗੂੰਜ-ਨਕਾਰਾਤਮਕ ਜ਼ੋਨ ਖੋਜਿਆ ਜਾਂਦਾ ਹੈ;
- ਦੋਹਰਾ ਸਰੀਰ ਦਾ ਤਤਕਰਾ (ਇਸ ਦਾ ਕਾਰਨ ਫਫਨੀ ਜਾਂ ਵਧੇਰੇ ਚਰਬੀ ਵਾਲੇ ਟਿਸ਼ੂ ਦਾ ਵਿਕਾਸ ਹੋ ਸਕਦਾ ਹੈ);
- ਪੌਲੀਹਾਈਡ੍ਰਮਨੀਓਸ.
ਕਈ ਹੋਰ ਅਧਿਐਨਾਂ ਦੀ ਵਰਤੋਂ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ:
- ਬੱਚੇ ਦੀ ਬਾਇਓਫਿਜਿਕ ਸਥਿਤੀ ਦਾ ਮੁਲਾਂਕਣ. ਡੇ and ਘੰਟੇ ਤੋਂ ਵੱਧ ਸਮੇਂ ਲਈ, ਲੋਕੋਮੋਟਰ ਗਤੀਵਿਧੀ, ਸਾਹ ਲੈਣ ਅਤੇ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀ ਦਿਲ ਦੀ ਦਰ ਦਰਜ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਦਿਮਾਗ ਦੇ ਰੂਪ ਵਿਗਿਆਨਕ ਵਿਕਾਸ ਦਾ ਮੁਲਾਂਕਣ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
- ਕਾਰਜਾਤਮਕ ਟੈਸਟਾਂ ਦੇ ਨਾਲ ਕਾਰਡੀਓਟੋਕੋਗ੍ਰਾਫੀ. ਦਿਲ ਦੀ ਗਤੀ ਦਾ ਮੁਲਾਂਕਣ ਵੱਖ ਵੱਖ ਸਥਿਤੀਆਂ ਦੇ ਤਹਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
- ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਦੇ ਕੰਮਕਾਜ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਡੋਪਲੇਰੋਮੈਟਰੀ. ਦਿਲ ਦੀ ਮਾਸਪੇਸ਼ੀ ਦੇ ਸੁੰਗੜਨ ਦੀ ਸੰਖਿਆ, ਖੱਬੇ ਵੈਂਟ੍ਰਿਕਲ ਤੋਂ ਖੂਨ ਦੇ ਕੱ eਣ ਦਾ ਸਮਾਂ ਅਤੇ ਸਮਾਂ, ਨਾਭੀਨਾਲ ਵਿਚ ਖੂਨ ਦੇ ਵਹਾਅ ਵੇਗ ਦੇ ਅਨੁਪਾਤ, ਸਿਸਟੋਲਿਕ-ਡਾਇਸਟੋਲਿਕ ਅਨੁਪਾਤ ਦਾ ਅਧਿਐਨ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਖੂਨ ਅਤੇ ਪਿਸ਼ਾਬ ਦੇ ਟੈਸਟਾਂ ਲਈ ਬਾਇਓਕੈਮੀਕਲ ਮਾਰਕਰਾਂ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਪਲੇਸੈਂਟਾ ਦੇ ਪਾਚਕ ਅਤੇ ਐਂਡੋਕਰੀਨ ਵਿਕਾਰ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ.



ਸ਼ੂਗਰ ਦੇ ਭਰੂਣ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕਰੀਏ?
ਭਰੂਣ ਦੇ ਇਲਾਜ ਦਾ ਉਦੇਸ਼ ਮਾਂ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਪ੍ਰਗਟਾਵੇ ਨੂੰ ਖਤਮ ਕਰਨਾ ਹੈ. ਥੈਰੇਪੀ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਬਣਾਉਣ ਲਈ, ਇਕ ਰਤ ਨੂੰ ਨਿਯਮਤ ਤੌਰ ਤੇ ਆਪਣੇ ਬਲੱਡ ਗਲੂਕੋਜ਼ ਅਤੇ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ.
ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦਾ ਇਲਾਜ
ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ, ਮਾਂ ਵਿਚ ਗਲਾਈਸੈਮਿਕ ਨਿਯੰਤਰਣ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ (ਜੇ ਜਰੂਰੀ ਹੋਵੇ ਤਾਂ ਸਹੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ). ਹਰ 3 ਜਾਂ 4 ਘੰਟਿਆਂ ਵਿੱਚ, ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਟੈਸਟ ਹਰ ਰੋਜ਼ ਕੀਤੇ ਜਾਂਦੇ ਹਨ.
ਕੈਲੋਰੀ ਪ੍ਰਤੀਬੰਧਨ ਦੇ ਨਾਲ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ, ਪਾਚਕ ਨੂੰ ਆਮ ਬਣਾਉਣ ਲਈ ਵਿਟਾਮਿਨ ਲੈਣਾ ਲਾਜ਼ਮੀ ਹੈ.
ਜਣੇਪੇ
ਡਾਕਟਰ ਜਣੇਪੇ ਦੀ ਅਨੁਕੂਲ ਅਵਧੀ ਨਿਰਧਾਰਤ ਕਰਦਾ ਹੈ. ਜੇ ਗਰਭ ਅਵਸਥਾ ਬਿਨਾਂ ਕਿਸੇ ਪੇਚੀਦਗੀਆਂ ਦੇ ਲੰਘ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਹ ਅਵਧੀ 37 ਹਫ਼ਤੇ ਹੈ. ਮਾਂ ਜਾਂ ਬੱਚੇ ਦੀ ਸਿਹਤ ਨੂੰ ਖਤਰਾ ਹੋਣ ਦੀ ਸਥਿਤੀ ਵਿੱਚ, 36 ਹਫ਼ਤਿਆਂ ਤੋਂ ਪਹਿਲਾਂ ਜਣੇਪੇ ਦੀ ਜ਼ਰੂਰਤ ਬਾਰੇ ਫੈਸਲਾ ਲਿਆ ਜਾਂਦਾ ਹੈ.
ਲੇਬਰ ਦੇ ਦੌਰਾਨ, ਗਲਾਈਸੀਮੀਆ ਦੇ ਪੱਧਰ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਜੇ ’sਰਤ ਦਾ ਗਲੂਕੋਜ਼ ਦਾ ਪੱਧਰ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਉਹ ਤਾਕਤ ਗੁਆ ਬੈਠਦੀ ਹੈ (ਬੱਚੇਦਾਨੀ ਦੀਆਂ ਕੰਧਾਂ ਨੂੰ ਘਟਾਉਣ ਲਈ ਇਕ ਵੱਡੀ ਮਾਤਰਾ ਵਿਚ ਪਦਾਰਥ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ), ਜਨਮ ਦੇਣਾ ਮਾਂ ਵਿਚ energyਰਜਾ ਦੀ ਘਾਟ ਕਾਰਨ ਗੁੰਝਲਦਾਰ ਹੁੰਦਾ ਹੈ. ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਕੋਮਾ ਦੇ ਵਿਕਾਸ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ.
ਹੇਠ ਦਿੱਤੇ ਉਪਾਅ ਕੀਤੇ ਗਏ ਹਨ:
- ਕੇਟੋਆਸੀਡੋਸਿਸ ਨੂੰ ਰੋਕਣ ਲਈ ਸੋਡਾ ਘੋਲ ਦੀ ਸ਼ੁਰੂਆਤ;
- ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦੇ ਲੱਛਣ ਤੇਜ਼ ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੁਆਰਾ ਬੰਦ ਕੀਤੇ ਜਾਂਦੇ ਹਨ (ਮਿੱਠੇ ਪਾਣੀ ਜਾਂ ਗਲੂਕੋਜ਼ ਦੇ ਘੋਲ ਦੇ ਨਾਲ ਇੱਕ ਡਰਾਪਰ ਲੈਣਾ);
- ਕੜਵੱਲ ਦੇ ਨਾਲ, ਹਾਈਡ੍ਰੋਕਾਰਟੀਸਨ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ;
- ਪਾਚਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ, ਵਿਟਾਮਿਨ ਘੋਲ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.

ਫੈਟੀਓਪੈਥੀ ਦੀ ਮੌਜੂਦਗੀ ਵਿਚ, ਸਰਜੀਕਲ ਸਪੁਰਦਗੀ ਬਾਰੇ ਅਕਸਰ ਇਕ ਫੈਸਲਾ ਲਿਆ ਜਾਂਦਾ ਹੈ.
ਫੈਟੀਓਪੈਥੀ ਦੀ ਮੌਜੂਦਗੀ ਵਿਚ, ਸਰਜੀਕਲ ਸਪੁਰਦਗੀ ਬਾਰੇ ਅਕਸਰ ਇਕ ਫੈਸਲਾ ਲਿਆ ਜਾਂਦਾ ਹੈ. ਕੁਦਰਤੀ ਜਨਮ ਦੀ ਸੰਭਾਵਨਾ ਉਨ੍ਹਾਂ ਦੀ ਮਿਆਦ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ. ਜੇ ਉਹ 8 ਘੰਟਿਆਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਲਈ ਰਹਿੰਦੇ ਹਨ, ਤਾਂ ਸਿਜੇਰੀਅਨ ਭਾਗ ਦਾ ਸਹਾਰਾ ਲਓ.
ਪੋਸਟਪਾਰਟਮ ਹੇਰਾਫੇਰੀ
ਜਣੇਪੇ ਅਤੇ ਵਧੇਰੇ ਇਨਸੁਲਿਨ ਤੋਂ ਬਾਅਦ ਪਿਛਲੀ ਖੰਡ ਵਿਚ ਗਲੂਕੋਜ਼ ਦੇ ਸੇਵਨ ਦੇ ਅਚਾਨਕ ਖ਼ਤਮ ਹੋਣ ਕਾਰਨ, ਨਵਜੰਮੇ ਵਿਚ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦਾ ਵਿਕਾਸ ਹੋ ਸਕਦਾ ਹੈ. ਮਾਸਪੇਸ਼ੀ ਟੋਨ ਘੱਟ ਜਾਂਦੀ ਹੈ, ਦਬਾਅ ਅਤੇ ਸਰੀਰ ਦਾ ਤਾਪਮਾਨ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਸਾਹ ਦੀ ਗ੍ਰਿਫਤਾਰੀ ਦਾ ਜੋਖਮ ਵੱਧ ਜਾਂਦਾ ਹੈ. ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਰੋਕਣ ਲਈ, ਬੱਚੇ ਨੂੰ ਜਨਮ ਦੇਣ ਦੇ ਅੱਧੇ ਘੰਟੇ ਬਾਅਦ ਇਕ ਗਲੂਕੋਜ਼ ਘੋਲ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਸਾਹ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਹਾਰਡਵੇਅਰ ਹਵਾਦਾਰੀ ਵਰਤੀ ਜਾਂਦੀ ਹੈ. ਫੇਫੜਿਆਂ ਨੂੰ ਸਿੱਧਾ ਕਰਨ ਲਈ, ਇਕ ਸਰਫੈਕਟੈਂਟ ਬੱਚੇ ਨੂੰ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਇਹ ਇਕ ਵਿਸ਼ੇਸ਼ ਪਦਾਰਥ ਹੈ ਜੋ ਤੁਹਾਡੇ ਬੱਚੇ ਨੂੰ ਆਪਣੀ ਪਹਿਲੀ ਸਾਹ ਲੈਣ ਵਿਚ ਮਦਦ ਕਰਦਾ ਹੈ.
ਜਨਮ ਤੋਂ ਬਾਅਦ ਪਹਿਲੇ ਦਿਨਾਂ ਵਿੱਚ, bsਬਸਟ੍ਰਿਸੀਅਨ ਧਿਆਨ ਨਾਲ ਬੱਚੇ ਦੇ ਸਾਹ ਦੀ ਡੀਐਫ ਦੇ ਸੰਕੇਤਾਂ ਨਾਲ ਨਿਗਰਾਨੀ ਕਰਦਾ ਹੈ. ਕੈਲਸੀਅਮ ਅਤੇ ਮੈਗਨੀਸ਼ੀਅਮ, ਗਲਾਈਸੀਮੀਆ, ਪਿਸ਼ਾਬ ਵਿਸ਼ਲੇਸ਼ਣ, ਅਤੇ ਇਲੈਕਟ੍ਰੋਕਾਰਡੀਓਗ੍ਰਾਫੀ ਲਈ ਬਾਇਓਕੈਮੀਕਲ ਖੂਨ ਦੀ ਜਾਂਚ ਜ਼ਰੂਰੀ ਹੈ.
ਹਰ 2 ਘੰਟਿਆਂ ਬਾਅਦ, ਮਾਂ ਦਾ ਦੁੱਧ ਪਿਲਾਇਆ ਜਾਂਦਾ ਹੈ. ਅਕਸਰ ਖਾਣਾ ਖਾਣਾ ਗਲੂਕੋਜ਼ ਅਤੇ ਇਨਸੁਲਿਨ ਦੇ ਸੰਤੁਲਨ ਨੂੰ ਭਰ ਦਿੰਦਾ ਹੈ.
ਤੰਤੂ ਵਿਗਿਆਨ ਦੇ ਵਿਕਾਰ ਨੂੰ ਖਤਮ ਕਰਨ ਲਈ, ਕੈਲਸੀਅਮ ਅਤੇ ਮੈਗਨੀਸ਼ੀਅਮ ਵਾਲੇ ਹੱਲ ਵਰਤੇ ਜਾਂਦੇ ਹਨ. ਕਮਜ਼ੋਰ ਜਿਗਰ ਦੇ ਫੰਕਸ਼ਨ ਦੇ ਮਾਮਲੇ ਵਿਚ, ਯੂਵੀ ਦੇ ਨਾਲ ਡੋਰੇਡ ਇਰੇਡਿਏਸ਼ਨ ਨਿਰਧਾਰਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.



ਨਤੀਜੇ ਕੀ ਹਨ?
ਸ਼ੂਗਰ ਨਾਲ ਪੀੜਤ ਮਾਵਾਂ ਵਿਚ ਪੈਦਾ ਹੋਏ ਬੱਚਿਆਂ ਨੂੰ ਭਵਿੱਖ ਵਿਚ ਇਸ ਬਿਮਾਰੀ ਦੇ ਵੱਧਣ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ. ਐਂਡੋਕਰੀਨੋਲੋਜਿਸਟ ਨੋਟ ਕਰਦੇ ਹਨ ਕਿ ਪੈਥੋਲੋਜੀ ਦੀ ਸੰਭਾਵਨਾ ਫੈਨਿਓਪੈਥੀ ਦੇ ਇਤਿਹਾਸ ਦੀ ਬਜਾਏ ਜੈਨੇਟਿਕ ਕਾਰਕਾਂ 'ਤੇ ਵਧੇਰੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ. ਅਜਿਹੇ ਬੱਚੇ ਕਮਜ਼ੋਰ ਲਿਪਿਡ ਪਾਚਕ ਅਤੇ ਮੋਟਾਪਾ ਦਾ ਸ਼ਿਕਾਰ ਹੁੰਦੇ ਹਨ, ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਨਾੜੀ ਅਤੇ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀਆਂ, ਦਿਮਾਗ ਦੇ ਨਪੁੰਸਕਤਾ ਦੇ ਵਿਕਾਰ ਹੁੰਦੇ ਹਨ. ਇਹ ਤਬਦੀਲੀਆਂ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਉਪਾਵਾਂ ਦੇ ਨਾਲ ਘੱਟ ਹਨ.
ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿੱਚ ਫੈਟੀਓਪੈਥੀ ਦੇ ਲੱਛਣ ਹੌਲੀ ਹੌਲੀ ਖ਼ਰਾਬ ਹੋਣ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਦੀ ਅਣਹੋਂਦ ਵਿੱਚ ਅਲੋਪ ਹੋ ਜਾਂਦੇ ਹਨ. 2-3 ਮਹੀਨਿਆਂ ਬਾਅਦ ਅਜਿਹੇ ਬੱਚੇ ਨੂੰ ਸਿਹਤਮੰਦ ਨਾਲੋਂ ਵੱਖ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ.
ਅਣ-ਨਿਦਾਨ ਪੈਥੋਲੋਜੀ ਦੇ ਨਤੀਜੇ ਅਤੇ ਪੂਰਵ-ਅਨੁਮਾਨ
ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਜ਼ਰੂਰੀ ਇਲਾਜ ਦੇ ਉਪਾਵਾਂ ਅਤੇ carefulਰਤ ਦੀ ਸਥਿਤੀ ਦੀ ਧਿਆਨ ਨਾਲ ਨਿਗਰਾਨੀ ਦੀ ਅਣਹੋਂਦ ਵਿਚ, ਬਿਮਾਰੀ ਖਤਰਨਾਕ ਪੇਚੀਦਗੀਆਂ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ:
- ਨਵਜੰਮੇ ਸ਼ੂਗਰ ਰੋਗ mellitus (ਕਿਸਮ II ਸ਼ੂਗਰ ਵਿੱਚ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ);
- ਟਿਸ਼ੂ ਹਾਈਪੌਕਸਿਆ;
- ਪਪੋਲੀਸੀਮੀਆ;
- ਪ੍ਰੇਸ਼ਾਨੀ ਸਿੰਡਰੋਮ;
- ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ;
- ਮਾਨਸਿਕ ਅਤੇ ਮਾਨਸਿਕ ਵਿਕਾਰ (ਹਾਈਪੋਮਾਗਨੇਸੀਮੀਆ ਦੇ ਕਾਰਨ);
- ਕਾਰਡੀਓਮੀਓਪੈਥੀ;
- hyperbilirubinemia
- ਪੇਰੀਨੇਟਲ ਅੱਸਫਾਈਸੀਆ;
- ਪੌਲੀਸੀਥੀਮੀਆ;
- ਪੇਸ਼ਾਬ ਨਾੜੀ ਥ੍ਰੋਮੋਬਸਿਸ;
- ਅਸਥਾਈ tachypnea.
ਅਣਜਾਣ ਪੈਥੋਲੋਜੀ ਇੱਕ ਨਵਜੰਮੇ ਦੀ ਮੌਤ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ.
ਹਾਜ਼ਰੀਨ ਕਰਨ ਵਾਲੇ ਡਾਕਟਰ ਦੀ ਹਿਦਾਇਤਾਂ ਦੇ ਅਧੀਨ, ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਸੰਭਾਵਨਾ ਬੱਚੇ ਅਤੇ ਮਾਂ ਲਈ ਅਨੁਕੂਲ ਹੁੰਦੀ ਹੈ. ਪੈਥੋਲੋਜੀ ਦੇ ਲੱਛਣ ਬੱਚੇ ਦੇ ਜੀਵਨ ਦੇ ਪਹਿਲੇ ਹਫ਼ਤਿਆਂ ਵਿੱਚ ਵੇਖੇ ਜਾਂਦੇ ਹਨ, ਹੌਲੀ ਹੌਲੀ ਦੁਬਾਰਾ.
ਰੋਕਥਾਮ
ਜਦੋਂ ਗਰਭ ਅਵਸਥਾ ਦੀ ਯੋਜਨਾ ਬਣਾ ਰਹੇ ਹੋ, ਤਾਂ ਗਲੂਕੋਜ਼ ਪਾਚਕ ਵਿਕਾਰ ਦੀ ਜਾਂਚ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ. ਡਾਇਬੀਟੀਜ਼ ਮੇਲਿਟਸ ਵਿੱਚ, ਗਰਭ ਧਾਰਨ ਕਰਨ ਤੋਂ ਕਈ ਮਹੀਨੇ ਪਹਿਲਾਂ ਸਥਿਰ ਮੁਆਵਜ਼ਾ ਪ੍ਰਾਪਤ ਕਰਨ ਅਤੇ ਬੱਚੇ ਦੇ ਪੈਦਾ ਹੋਣ ਦੇ ਸਮੇਂ ਆਮ ਦਰਾਂ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਖੁਰਾਕ ਦੇ ਅਨੁਕੂਲ ਇਨਸੁਲਿਨ ਦੀ ਨਿਰਧਾਰਤ ਖੁਰਾਕ ਦੀ ਸਖਤੀ ਨਾਲ ਪਾਲਣਾ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ.
ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਬਚਣ ਲਈ, ਨਿਰੀਖਣ ਕਰਨ ਵਾਲੇ ਡਾਕਟਰ ਦੀ ਸਿਫ਼ਾਰਸ਼ਾਂ ਦੀ ਪਾਲਣਾ ਕਰਨਾ ਅਤੇ ਸਮੇਂ ਸਿਰ ਇੱਕ ਨਿਰਧਾਰਤ ਨਿਦਾਨ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ.