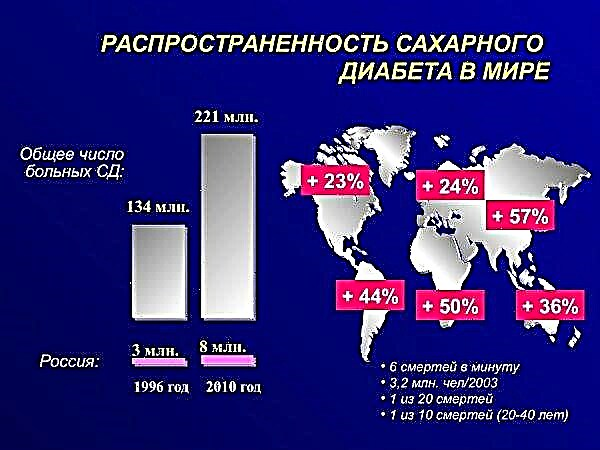
ਸ਼ਾਬਦਿਕ ਅਰਥ ਵਿਚ ਸ਼ੂਗਰ 21 ਵੀਂ ਸਦੀ ਦੀ ਇਕ ਮਹਾਂਮਾਰੀ ਹੈ. ਅੰਕੜਿਆਂ ਦੇ ਅਨੁਸਾਰ, 5% ਆਬਾਦੀ ਸ਼ੂਗਰ ਰੋਗ ਨਾਲ ਸਬੰਧਤ ਐਂਡੋਕਰੀਨ ਵਿਕਾਰ ਤੋਂ ਪੀੜਤ ਹੈ. ਇਹ ਪ੍ਰਤੀਸ਼ਤਤਾ ਉੱਚ ਪੱਧਰੀ ਤਕਨੀਕੀ ਤਰੱਕੀ ਵਾਲੇ ਦੇਸ਼ਾਂ ਵਿੱਚ ਇਸ ਤੋਂ ਵੀ ਵੱਧ ਹੈ. ਸ਼ੂਗਰ ਦੀ ਕਿਸਮ ਅਤੇ ਕਲੀਨਿਕਲ ਪ੍ਰਗਟਾਵੇ ਦੀ ਤੀਬਰਤਾ 'ਤੇ ਨਿਰਭਰ ਕਰਦਿਆਂ, ਜੀਵਨ ਦੀ ਚੰਗੀ ਗੁਣਵੱਤਾ ਬਣਾਈ ਰੱਖਣ ਲਈ ਮੁੱਖ ਉਪਾਅ ਉਪਸਥਾਪਨ ਥੈਰੇਪੀ ਹੈ.
ਲੰਬੇ ਸਮੇਂ ਵਿੱਚ, ਸ਼ੂਗਰ ਰੋਗ ਲਈ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਸਿਹਤ ਦੇ ਇੱਕ ਸਵੀਕਾਰਯੋਗ ਪੱਧਰ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਦੀ ਆਗਿਆ ਦਿੰਦੀ ਹੈ, ਬਿਮਾਰੀ ਦੀ ਕਿਸਮ ਦੀ ਪਰਵਾਹ ਕੀਤੇ ਬਿਨਾਂ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਵਿੱਚ ਪਾਚਕ ਵਿਕਾਰ ਨਾਲ ਜੁੜੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦੀ ਗਤੀ ਨੂੰ ਹੌਲੀ ਕਰਦੀ ਹੈ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਕੀ ਹੈ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਦੇ ਰੂੜ੍ਹੀਵਾਦੀ ਇਲਾਜ ਲਈ ਇੱਕ ਵਿਆਪਕ ਪਹੁੰਚ ਹੈ. ਇਹ ਮੁੱਖ ਤੌਰ 'ਤੇ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਤੋਂ ਪੀੜਤ ਲੋਕਾਂ ਦੀ ਚਿੰਤਾ ਕਰਦਾ ਹੈ. ਅਰਥਾਤ ਪੂਰੀ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੇ ਨਾਲ. ਰੋਗੀ ਵਿਚ ਪਾਚਕ ਰੋਗਾਂ ਦੀ ਮੁਆਵਜ਼ਾ ਲਗਾਤਾਰ ਨਾੜੀ ਦੇ ਖੂਨ ਵਿਚ ਗਲਾਈਸੀਮੀਆ ਜਾਂ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਦੀ ਨਿਗਰਾਨੀ ਕਰਦਿਆਂ ਅਤੇ ਖੁਰਾਕ ਦੀ ਮਾਤਰਾ ਦੇ ਅਧਾਰ ਤੇ ਇਨਸੁਲਿਨ ਦੀ ਅਨੁਕੂਲ ਮਾਤਰਾ ਪੇਸ਼ ਕਰਨ ਦੁਆਰਾ ਪ੍ਰਾਪਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਕਿਸ ਕੇਸ ਵਿੱਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ?
ਹੇਠ ਲਿਖਿਆਂ ਮਾਮਲਿਆਂ ਵਿੱਚ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਜ਼ਰੂਰੀ ਹੈ:
- ਟਾਈਪ 1 ਸ਼ੂਗਰ ਰੋਗ ਵਿਚ, ਜਦੋਂ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਵਿਚ ਇਨਸੁਲਿਨ ਦਾ ਉਤਪਾਦਨ ਪੂਰੀ ਤਰ੍ਹਾਂ ਬੰਦ ਹੋ ਜਾਂਦਾ ਹੈ.
- ਟਾਈਪ 2 ਸ਼ੂਗਰ ਨਾਲ, ਬਿਮਾਰੀ ਦੇ ਵਧਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ. ਸਮੇਂ ਦੇ ਨਾਲ, ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਇਨਸੁਲਿਨ ਰੱਖਣ ਵਾਲੇ ਰੂਪ ਵਿੱਚ ਬਦਲ ਜਾਂਦੀ ਹੈ.
- ਜਦੋਂ ਕਿਸੇ ਸਥਾਨਕਕਰਨ ਦੇ ਸਰਜੀਕਲ ਦਖਲ ਲਈ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਤਿਆਰ ਕਰਦੇ ਹੋ.

ਸੁਵਿਧਾਜਨਕ ਅਤੇ ਸੁਰੱਖਿਅਤ ਇਨਸੁਲਿਨ ਸਪੁਰਦਗੀ ਲਈ ਸਰਿੰਜ structureਾਂਚੇ ਨੂੰ ਹੈਂਡਲ ਕਰੋ
ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ
ਟਾਈਪ 1 ਸ਼ੂਗਰ ਰੋਗ mellitus ਦੀ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਮੁੱਖ ਇਲਾਜ methodੰਗ ਹੈ, ਕਿਉਂਕਿ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਵਿੱਚ ਆਪਣੀ ਇਨਸੁਲਿਨ ਦਾ ਉਤਪਾਦਨ ਪੂਰੀ ਤਰ੍ਹਾਂ ਬੰਦ ਹੋ ਗਿਆ ਹੈ. ਇਹ ਪੈਨਕ੍ਰੀਅਸ ਵਿੱਚ ਸਥਿਤ ਲੈਂਗੇਰਹੰਸ ਦੇ ਟਾਪੂਆਂ ਦੇ ਬੀਟਾ ਸੈੱਲਾਂ ਨੂੰ ਸਵੈ-ਇਮੂਨ ਨੁਕਸਾਨ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਹੁੰਦਾ ਹੈ. ਪਹਿਲੀ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਐਲਗੋਰਿਦਮ ਵਿਚ, ਨਾੜੀ ਦੇ ਖੂਨ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ. ਇਸਦੇ ਲਈ, ਪਹਿਲੀ ਕਿਸਮ ਦੇ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਲਈ ਇੱਕ ਮੈਨੂਅਲ ਗਲੂਕੋਮੀਟਰ ਹੋਣਾ ਲਾਜ਼ਮੀ ਹੈ. ਬਲੱਡ ਸ਼ੂਗਰ ਦੀ ਮਾਤਰਾ ਦਿਨ ਵਿਚ ਘੱਟੋ ਘੱਟ ਦੋ ਵਾਰ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ: ਨਿਯੰਤਰਣ ਕਰਨ ਲਈ ਸਵੇਰੇ - ਖਾਲੀ ਪੇਟ ਅਤੇ ਸ਼ਾਮ ਨੂੰ. ਤੰਦਰੁਸਤੀ ਵਿਚ ਮਹੱਤਵਪੂਰਣ ਤਬਦੀਲੀਆਂ ਦੇ ਨਾਲ, ਇਨਸੁਲਿਨ ਨਾਲ ਬਾਅਦ ਵਿਚ ਸੁਧਾਰ ਲਈ ਗਲੂਕੋਜ਼ ਦੀ ਇਕ ਵਾਧੂ ਮਾਪ ਕੱ .ੀ ਜਾਂਦੀ ਹੈ.
ਇਨਸੁਲਿਨ ਖੁਰਾਕ ਦੀ ਗਣਨਾ
 ਇਨਸੁਲਿਨ ਦਾ ਟੀਕਾ ਕਿਵੇਂ ਲਗਾਇਆ ਜਾਵੇ
ਇਨਸੁਲਿਨ ਦਾ ਟੀਕਾ ਕਿਵੇਂ ਲਗਾਇਆ ਜਾਵੇਗਲਾਈਸੀਮੀਆ ਦੇ ਵਿਸ਼ਲੇਸ਼ਣ ਅਤੇ ਸਰੀਰ ਦੇ ਮੁਆਵਜ਼ੇ ਦੀ ਡਿਗਰੀ ਦੇ ਨਾਲ ਨਾਲ ਪਾਚਕ ਵਿਕਾਰ ਦੀ ਡਿਗਰੀ. ਐਂਡੋਕਰੀਨੋਲੋਜਿਸਟ ਇੱਕ ਟੀਚਾ ਇਨਸੁਲਿਨ ਦਾ ਪੱਧਰ ਤਹਿ ਕਰਦਾ ਹੈ. ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਖਾਣ ਵਾਲੇ ਖਾਣੇ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਦਿਆਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਕਿ ਰੋਟੀ ਦੀਆਂ ਇਕਾਈਆਂ ਵਿੱਚ ਮਾਪੀ ਜਾਂਦੀ ਹੈ. ਇਨਸੁਲਿਨ ਦੀ ਮਾਪ ਇਕਾਈ (ਯੂਨਿਟ) ਵਿੱਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਰੋਜ਼ਾਨਾ ਖੁਰਾਕ ਇਨਸੁਲਿਨ ਨੂੰ 2-3 ਹਿੱਸਿਆਂ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਉਸੇ ਸਮੇਂ ਰੋਜ਼ਾਨਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਅਜਿਹੀ ਯੋਜਨਾ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੁੰਦੀ ਹੈ, ਕਿਉਂਕਿ ਇਹ ਇਸਦੇ ਆਪਣੇ ਹਾਰਮੋਨ ਦੇ ਸਰੀਰਕ ਖ਼ੂਨ ਨਾਲ ਮੇਲ ਖਾਂਦੀ ਹੈ, ਜੋ ਸਰੀਰ ਵਿੱਚ ਆਪਸ ਵਿੱਚ ਜੁੜੇ ਹੋਏ ਹਨ. ਇੱਕ ਮਾਨਕ ਦੇ ਤੌਰ ਤੇ, ਰੋਜ਼ਾਨਾ ਖੁਰਾਕ ਦਾ 2/3 ਸਵੇਰੇ ਅਤੇ 1/3 ਦੇਰ ਨਾਲ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਭੋਜਨ ਦੇ ਤੁਰੰਤ ਬਾਅਦ ਇਨਸੁਲਿਨ ਦਾ ਪ੍ਰਬੰਧ ਵੀ ਸੰਭਵ ਹੈ ਕਿ ਨਾੜੀ ਦੇ ਲਹੂ ਵਿਚਲੇ ਗਲੂਕੋਜ਼ ਨੂੰ ਠੀਕ ਕੀਤਾ ਜਾ ਸਕੇ.
ਇਨਸੁਲਿਨ ਦਾ ਪ੍ਰਬੰਧ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ?
ਵਧੇਰੇ ਸਹੂਲਤ ਲਈ, ਮਰੀਜ਼ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਸਰਿੰਜ ਕਲਮ ਖਰੀਦ ਸਕਦਾ ਹੈ. ਇਨਸੁਲਿਨ ਨੂੰ ਸਬ-ਕਟੌਨੀ ਤੌਰ ਤੇ ਚਲਾਇਆ ਜਾਂਦਾ ਹੈ, ਜਿੱਥੋਂ ਇਹ ਹੌਲੀ ਹੌਲੀ ਲੀਨ ਹੋ ਜਾਂਦਾ ਹੈ ਅਤੇ ਪ੍ਰਣਾਲੀ ਦੇ ਗੇੜ ਵਿੱਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ, ਇਸਦੇ ਸਿੱਧੇ ਪ੍ਰਭਾਵ ਨੂੰ ਪ੍ਰਦਰਸ਼ਤ ਕਰਦਾ ਹੈ. ਟੀਕਾ ਖੇਤਰ ਵਿੱਚ ਜਲੂਣ ਤੋਂ ਬਚਣ ਲਈ ਟੀਕੇ ਵਾਲੀਆਂ ਥਾਵਾਂ ਨੂੰ ਲਗਾਤਾਰ ਬਦਲਣਾ ਚਾਹੀਦਾ ਹੈ. ਸਰਿੰਜ ਕਲਮਾਂ ਇਨਸੁਲਿਨ ਨਾਲ ਕਾਰਤੂਸ ਸਥਾਪਤ ਕਰਨ ਲਈ ਵਿਸ਼ੇਸ਼ ਉਪਕਰਣ ਨਾਲ ਲੈਸ ਹਨ. ਇਨਸੁਲਿਨ ਦੀ ਸਹੀ ਖੁਰਾਕ ਅਣਚਾਹੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਤੋਂ ਪ੍ਰਹੇਜ ਕਰਦੀ ਹੈ, ਕਿਉਂਕਿ ਦਵਾਈ ਬਹੁਤ ਸਰਗਰਮ ਹੈ.
ਸਰੀਰ ਵਿਚ ਇਨਸੁਲਿਨ ਟੀਕਾ ਲਗਾਉਣ ਦਾ ਇਕ ਨਵੀਨਤਮ ਤਰੀਕਾ ਇਕ ਇਨਸੁਲਿਨ ਪੰਪ ਦੀ ਵਰਤੋਂ ਕਰਨਾ ਹੈ. ਪੰਪ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਇਕ ਡਿਵਾਇਸ ਦਾ ਨਿਰੰਤਰ ਪਹਿਨਣਾ ਹੈ - ਇਕ ਇਨਸੁਲਿਨ ਪੰਪ, ਜਿਸਦਾ ਆਪਣਾ ਡਿਸਪੈਂਸਰ ਹੈ. ਪੰਪ ਦੇ ਫਾਇਦਿਆਂ ਵਿਚ ਇਨਸੁਲਿਨ ਦੀ ਸਹੀ ਖੁਰਾਕ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ, ਜੋ ਇਨਸੁਲਿਨ ਦੇ ਸਰੀਰਕ ਉਤਪਾਦਨ ਦੀ ਨਕਲ ਕਰਦੀ ਹੈ. ਇਨਸੁਲਿਨ ਦੀ ਮਾਤਰਾ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਨਾਲ ਪੰਪ ਦੁਆਰਾ ਸਿੱਧੇ ਤੌਰ ਤੇ ਨਿਯੰਤਰਿਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਇਸ ਲਈ ਇਨਸੁਲਿਨ ਦੀ ਲੋੜੀਂਦੀ ਖੁਰਾਕ ਨੂੰ ਦਰਜ ਕਰਨਾ ਭੁੱਲਣਾ ਕੰਮ ਨਹੀਂ ਕਰੇਗਾ. ਹਾਲਾਂਕਿ, ਪੰਪ ਦੀ ਵਰਤੋਂ ਕਈ ਸਮੱਸਿਆਵਾਂ ਨਾਲ ਜੁੜੀ ਹੋਈ ਹੈ, ਕਿਉਂਕਿ ਇਸ ਨੂੰ ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਵਿਚ ਸੂਈ ਦੀ ਨਿਰੰਤਰ ਮੌਜੂਦਗੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜੋ ਲਾਗ ਵਿਚ ਸ਼ਾਮਲ ਹੋਣ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ.

ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ
ਹਾਲਾਂਕਿ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਪਾਚਕ ਬੀਟਾ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਨਹੀਂ ਕਰਦਾ, ਪਰ ਇੱਕ ਇਨਸੁਲਿਨ-ਨਿਰਭਰ ਅਵਸਥਾ ਤੋਂ ਬੱਚਿਆ ਨਹੀਂ ਜਾ ਸਕਦਾ. ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਵਿੱਚ, ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਹੌਲੀ ਹੌਲੀ ਵੱਧ ਜਾਂਦੀ ਹੈ, ਜਿਸਦੇ ਨਾਲ ਸਮੇਂ ਦੇ ਨਾਲ ਇਨਸੁਲਿਨ ਦੀ ਸ਼ੁਰੂਆਤ ਦੁਆਰਾ ਸੁਧਾਰ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਸਮੇਂ ਦੇ ਨਾਲ ਸੰਬੰਧਿਤ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ ਉਹਨਾਂ ਦੇ ਆਪਣੇ ਬੀਟਾ ਸੈੱਲਾਂ ਦੀ ਗੁਪਤ ਸਮਰੱਥਾ ਵਿੱਚ ਕਮੀ ਵੱਲ ਜਾਂਦਾ ਹੈ, ਜੋ ਨਿਰੰਤਰ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ. ਟਾਈਪ 2 ਸ਼ੂਗਰ ਰੋਗ ਦੀ ਸ਼ੁਰੂਆਤ ਵਿੱਚ ਹੀ, ਬੀਟਾ ਸੈੱਲ, ਇਸਦੇ ਉਲਟ, ਆਪਣੇ ਖੁਦ ਦੇ ਇਨਸੁਲਿਨ ਦੀ ਵੱਧਦੀ ਮਾਤਰਾ ਪੈਦਾ ਕਰਦੇ ਹਨ, ਪਰ ਤਰੱਕੀ ਦੇ ਨਾਲ ਉਹ ਕਮਜ਼ੋਰ ਹੋ ਜਾਂਦੇ ਹਨ, ਜਿਸ ਲਈ ਡਾਇਬਟੀਜ਼ ਨੂੰ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਵਿੱਚ ਤਬਦੀਲ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਰੋਗ mellitus ਦੀ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਅਸਲ ਵਿੱਚ ਟਾਈਪ 1 ਸ਼ੂਗਰ ਤੋਂ ਵੱਖਰੀ ਨਹੀਂ ਹੈ, ਹਾਲਾਂਕਿ, ਇਸ ਕੇਸ ਵਿੱਚ ਇਨਸੁਲਿਨ ਦੀ ਖੁਰਾਕ ਪੂਰਨ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਦੇ ਮੁਕਾਬਲੇ ਕਾਫ਼ੀ ਘੱਟ ਹੈ. Onਸਤਨ, ਇੱਕ ਰੋਧਕ ਰੂਪ ਨਾਲ ਸ਼ੂਗਰ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਬਦਲਵੀਂ ਥੈਰੇਪੀ ਵਿੱਚ ਤਬਦੀਲੀ ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ 7-8 ਸਾਲ ਬਾਅਦ ਹੁੰਦੀ ਹੈ.
ਟਾਈਪ 2 ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਬਦਲਵੀਂ ਥੈਰੇਪੀ ਵਿੱਚ ਤਬਦੀਲੀ ਲਈ ਸੰਕੇਤ ਹੇਠ ਦਿੱਤੇ ਅਨੁਸਾਰ ਹਨ:
- ਐਂਡੋਕਰੀਨ ਅਤੇ ਪਾਚਕ ਵਿਕਾਰ ਦੀ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਾਸ;
- ਸ਼ੂਗਰ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦੇ ਵਿਕਾਸ;
- ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਬਿਮਾਰੀ ਦਾ ਉੱਚ ਜੋਖਮ;
- ਸਰਜੀਕਲ ਯੋਜਨਾਬੰਦੀ;
- ਖੁਰਾਕ ਥੈਰੇਪੀ ਅਤੇ ਖੰਡ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਤੋਂ ਪ੍ਰਭਾਵਕਤਾ ਘਟੀ;
- ਸੱਟਾਂ ਅਤੇ ਗੰਭੀਰ ਛੂਤ ਵਾਲੀਆਂ ਅਤੇ ਭੜਕਾ. ਬਿਮਾਰੀਆਂ ਦੀ ਮੌਜੂਦਗੀ.
ਉਪਰੋਕਤ ਸਾਰੀਆਂ ਸ਼ਰਤਾਂ ਲਈ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੇ ਪ੍ਰਬੰਧ
ਇੱਕ ਨਿਯਮ ਦੇ ਤੌਰ ਤੇ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀ ਸਹਾਇਤਾ ਨਾਲ ਸ਼ੂਗਰ ਰੋਗ mellitus ਦਾ ਇਲਾਜ ਵਿਸ਼ੇਸ਼ ਤੌਰ 'ਤੇ ਵਿਕਸਤ ਯੋਜਨਾਵਾਂ ਦੇ ਅਨੁਸਾਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਸਕੀਮ ਇੱਕ ਪੂਰੀ ਡਾਇਗਨੌਸਟਿਕ ਜਾਂਚ ਅਤੇ ਡਾਇਬੀਟੀਜ਼ ਦੇ ਕਲੀਨਿਕਲ ਨਿਦਾਨ ਦੀ ਸਥਾਪਨਾ ਤੋਂ ਬਾਅਦ ਐਂਡੋਕਰੀਨੋਲੋਜਿਸਟ ਦੁਆਰਾ ਬਣਾਈ ਜਾਂਦੀ ਹੈ. ਆਧੁਨਿਕ ਐਂਡੋਕਰੀਨੋਲੋਜੀ ਵਿੱਚ, ਹਰੇਕ ਵਿਅਕਤੀਗਤ ਵਿਅਕਤੀਗਤ ਇਲਾਜ ਦੀ ਪਹੁੰਚ ਪ੍ਰਬਲ ਹੁੰਦੀ ਹੈ. ਹਾਲਾਂਕਿ, ਸ਼ੂਗਰ ਰੋਗ ਵਿਗਿਆਨ ਲਈ ਕਈ ਬੁਨਿਆਦੀ ਇਲਾਜ਼ ਕਰਨ ਦੀਆਂ ਯੋਜਨਾਵਾਂ ਹਨ. ਕਿਸੇ ਵਿਸ਼ੇਸ਼ ਯੋਜਨਾ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ, ਮਰੀਜ਼ ਨੂੰ ਹਫ਼ਤੇ ਦੌਰਾਨ ਇਕ ਵਿਸ਼ੇਸ਼ ਡਾਇਰੀ ਰੱਖਣੀ ਚਾਹੀਦੀ ਹੈ, ਜਿਸ ਵਿਚ ਉਹ ਦਿਨ ਵਿਚ 3-4 ਵਾਰ ਗਲੂਕੋਮੀਟਰੀ ਦੇ ਨਤੀਜੇ ਰਿਕਾਰਡ ਕਰਦਾ ਹੈ ਅਤੇ ਨਤੀਜੇ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਨ ਵਾਲੇ ਕਾਰਕਾਂ ਨੂੰ ਲਿਖਦਾ ਹੈ.
ਹੇਠ ਦਿੱਤੇ ਪੈਰਾਮੀਟਰ ਡਾਇਰੀ ਵਿਚ ਪ੍ਰਤੀਬਿੰਬਿਤ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ:
- ਖਾਣੇ ਦਾ ਸਮਾਂ ਅਤੇ ਗਿਣਤੀ;
- ਖਾਧੇ ਗਏ ਖਾਣੇ ਅਤੇ ਰਚਨਾ ਦੀ ਮਾਤਰਾ;
- ਭੁੱਖ ਜਾਂ ਜ਼ਿਆਦਾ ਖਾਣਾ ਖਾਣ ਨਾਲ ਸੰਬੰਧਿਤ ਵਿਅਕਤੀਗਤ ਸੰਵੇਦਨਾਵਾਂ;
- ਕੋਈ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਸਮੇਂ ਦੇ ਅੰਤਰਾਲ;
- ਸਮਾਂ, ਬਾਰੰਬਾਰਤਾ ਅਤੇ ਓਰਲ ਖੰਡ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਖੁਰਾਕ;
- ਨਾਲੀ ਰੋਗ ਜਾਂ ਛੂਤ ਵਾਲੀਆਂ ਅਤੇ ਭੜਕਾ. ਪ੍ਰਕਿਰਿਆਵਾਂ.
ਡਾਇਰੀ ਨੂੰ ਕੰਪਾਇਲ ਕਰਨ ਅਤੇ ਇਸਦਾ ਵਿਸ਼ਲੇਸ਼ਣ ਕਰਨ ਤੋਂ ਬਾਅਦ, ਮਾਹਰ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਦੇ ਮੁ regimeਲੇ ਨਿਯਮਾਂ ਦੇ ਅਧਾਰ ਤੇ ਇਕ ਵਿਅਕਤੀਗਤ ਇਲਾਜ ਦੀ ਚੋਣ ਕਰਦਾ ਹੈ.
ਬੇਸਿਸ ਬੋਲਸ ਸਕੀਮ
ਇਹ ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਦੇਖਿਆ ਗਿਆ ਹੈ ਕਿ ਇੱਕ ਤੰਦਰੁਸਤ ਸਰੀਰ ਵਿੱਚ, ਇਨਸੂਲਰ ਅਤੇ ਕੰਟ੍ਰੋਲ-ਹਾਰਮੋਨਲ ਹਾਰਮੋਨਸ ਦਾ સ્ત્રાવ ਕੁਝ ਸਮੇਂ ਦੇ ਅੰਤਰਾਲਾਂ ਤੇ ਹੁੰਦਾ ਹੈ. ਕਿਸੇ ਦੇ ਆਪਣੇ ਇਨਸੁਲਿਨ ਦਾ ਬੇਸਿਕ ਉਤਪਾਦਨ ਰਾਤ ਦੀ ਨੀਂਦ ਜਾਂ ਖਾਣੇ ਦੇ ਵਿਚਕਾਰ ਲੰਬੇ ਸਮੇਂ ਦੇ ਦੌਰਾਨ ਹੁੰਦਾ ਹੈ. ਬੇਸਿਕ ਇਨਸੁਲਿਨ ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੇ ਬਿਹਤਰ ਸਮਾਈ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਪਲਾਜ਼ਮਾ ਵਿੱਚ ਇਸਦੇ ਸਰੀਰਕ ਇਕਾਗਰਤਾ ਨੂੰ ਕਾਇਮ ਰੱਖਦਾ ਹੈ.
ਖਾਣ ਦੇ ਸਮੇਂ, ਕਾਰਬੋਹਾਈਡਰੇਟ ਦੀ ਇੱਕ ਵੱਡੀ ਮਾਤਰਾ ਲੀਨ ਹੋ ਜਾਂਦੀ ਹੈ, ਜੋ ਜਦੋਂ ਟੁੱਟ ਜਾਂਦੀ ਹੈ, ਗੁਲੂਕੋਜ਼ ਬਣ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਖੂਨ ਵਿੱਚ ਬਾਅਦ ਦੀ ਗਾੜ੍ਹਾਪਣ ਵਧਦਾ ਹੈ. ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਨੂੰ ਰੋਕਣ ਲਈ, ਇੰਸੁਲਿਨ ਦਾ ਇਕ ਬੋਲਸ ਜਾਰੀ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜੋ ਗਲੂਕੋਜ਼ ਨੂੰ ਟਿਸ਼ੂ ਵਿਚ ਦਾਖਲ ਹੋਣ ਵਿਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਖੂਨ ਵਿਚ ਇਸ ਦੀ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ. ਗਲਾਈਸੀਮੀਆ ਦੇ ਸਧਾਰਣ ਪੱਧਰ ਦੀ ਬਹਾਲੀ ਤੋਂ ਬਾਅਦ, ਹਾਰਮੋਨ - ਗਲੂਕੈਗਨ - ਦਾ ਛੁਪਾਓ ਹੁੰਦਾ ਹੈ ਅਤੇ ਸੰਤੁਲਨ ਬਹਾਲ ਹੁੰਦਾ ਹੈ.
ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਹੋਣ ਦੀ ਸੂਰਤ ਵਿੱਚ, ਦੋਵਾਂ ਕਿਸਮਾਂ ਦੇ ਇਨਸੁਲਿਨ ਦਾ ਉਤਪਾਦਨ ਵਿਘਨ ਪੈ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਬੇਸਲ-ਬੋਲਸ ਸਕੀਮ ਨੂੰ ਇਸ ਤਰੀਕੇ ਨਾਲ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਹੈ ਤਾਂ ਜੋ ਇਨਸੁਲਿਨ ਦੇ ਸਰੀਰਕ ਨਿਕਾਸ ਦੀ ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਕਲ ਕੀਤੀ ਜਾ ਸਕੇ. ਥੈਰੇਪੀ ਲਈ, ਇਨਸੁਲਿਨ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਦੋਵੇਂ ਲੰਬੇ-ਅਭਿਨੈ ਅਤੇ ਛੋਟੇ ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਅਤਿ-ਛੋਟਾ ਵੀ. ਖੁਰਾਕਾਂ ਦੀ ਚੋਣ ਸ਼ੂਗਰ ਦੀ ਗੰਭੀਰਤਾ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਦੀ ਮੌਜੂਦਗੀ ਦੇ ਅਧਾਰ ਤੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.

ਸਟੈਂਡਰਡ ਸਰਕਟ
ਇਸ ਤਕਨੀਕ ਵਿੱਚ, ਮਰੀਜ਼ ਕਾਰਵਾਈ ਦੇ ਵੱਖ ਵੱਖ ਸਮੇਂ ਦੇ ਇਨਸੁਲਿਨ ਦਾ ਮਿਸ਼ਰਣ ਲੈਂਦੇ ਹਨ. ਉਸੇ ਸਮੇਂ, ਰੋਜ਼ਾਨਾ ਟੀਕੇ ਲਗਾਉਣ ਵਾਲਿਆਂ ਦੀ ਗਿਣਤੀ ਵਿਚ ਕਾਫ਼ੀ ਕਮੀ ਆਈ ਹੈ, ਹਾਲਾਂਕਿ, ਇਹ ਫਾਰਮ ਸਿਰਫ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਵਿਚ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੁੰਦਾ ਹੈ ਜਿਹੜੇ ਸ਼ੂਗਰ ਦੇ ਹਲਕੇ ਰੂਪਾਂ ਅਤੇ ਹਾਈਪਰਗਲਾਈਸੀਮੀਆ ਦੇ ਥੋੜ੍ਹੇ ਜਿਹੇ ਪੱਧਰ ਦੇ ਹਨ.

ਪੰਪ ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ
ਸਭ ਤੋਂ ਵੱਧ ਪ੍ਰਗਤੀਸ਼ੀਲ ਅਤੇ ਨਵਾਂ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਦਾ ਤਰੀਕਾ. ਇਸ ਸਮੇਂ, ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਵਿਚ ਪੰਪ ਦੀ ਵਰਤੋਂ ਸੰਭਵ ਨਹੀਂ ਹੈ, ਇਸਦੇ ਕਈ ਕਾਰਨ ਹਨ:
- ਇੱਕ ਇਨਸੁਲਿਨ ਪੰਪ ਦੀ ਉੱਚ ਕੀਮਤ.
- ਪੰਪ ਬਣਾਉਣ ਵਾਲੀਆਂ ਥੋੜ੍ਹੀਆਂ ਕੰਪਨੀਆਂ.
ਸਬਸਟੀਚਿ Theਸ਼ਨ ਥੈਰੇਪੀ ਨਤੀਜੇ
ਲਹੂ ਦੇ ਗਲੈਸੀਮੀਆ ਅਤੇ ਸ਼ੂਗਰ ਦੇ ਟੀਚੇ ਦੇ ਮੁੱਲਾਂ 'ਤੇ ਨਜ਼ਰਬੰਦੀ ਦੀ ਲਗਾਤਾਰ ਨਿਗਰਾਨੀ ਨਾਲ, ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ ਲੰਬੇ ਸਮੇਂ ਲਈ ਮੁਆਵਜ਼ੇ ਦੀ ਸਥਿਤੀ ਵਿਚ ਰਹਿਣ ਦਾ ਪ੍ਰਬੰਧ ਕਰਦੇ ਹਨ. ਸਹੀ ਇੰਸੁਲਿਨ ਥੈਰੇਪੀ ਦੇ ਨਾਲ, ਕਈ ਦਹਾਕਿਆਂ ਤਕ ਸਰੀਰ ਵਿਚ ਹਰ ਕਿਸਮ ਦੀਆਂ ਪਾਚਕ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੀ ਉਲੰਘਣਾ ਨਾਲ ਜੁੜੀਆਂ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਮੁਲਤਵੀ ਕਰਨਾ ਸੰਭਵ ਹੈ. ਹਾਲਾਂਕਿ, ਹਰ ਕਿਸਮ ਦੇ ਇਲਾਜ ਦੀ ਤਰ੍ਹਾਂ, ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੇ ਇਸਦੇ ਆਪਣੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਅਤੇ ਨਤੀਜੇ ਹੁੰਦੇ ਹਨ.
ਪੇਚੀਦਗੀਆਂ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ ਇਸ ਹਾਰਮੋਨ ਦੀ ਉੱਚ ਪੱਧਰੀ ਗਤੀਵਿਧੀਆਂ ਨਾਲ ਜੁੜੀਆਂ ਹਨ. ਇਨਸੁਲਿਨ, ਜੋ ਕਿ ਸ਼ੂਗਰ ਦੇ ਰੋਗੀਆਂ ਵਿੱਚ ਇੱਕ ਦਵਾਈ ਵਜੋਂ ਵਰਤੀ ਜਾਂਦੀ ਹੈ, ਸਿੰਥੈਟਿਕ ਜਾਂ ਅਰਧ-ਸਿੰਥੈਟਿਕ ਤੌਰ ਤੇ ਤਿਆਰ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ ਇਨਸੁਲਿਨ ਸੂਰ ਦਾ ਮਾਸ ਸੀ ਅਤੇ ਸ਼ੂਗਰ ਰੋਗ ਦੇ ਮਰੀਜ਼ਾਂ ਦੇ ਇਮਿ .ਨ ਸਿਸਟਮ ਦੁਆਰਾ ਐਲਰਜੀ ਵਾਲੀਆਂ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਪੈਦਾ ਕਰਦਾ ਸੀ. ਇਸ ਥੈਰੇਪੀ ਦੇ 3 ਮੁੱਖ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹਨ.
ਐਲਰਜੀ ਪ੍ਰਤੀਕਰਮ
ਕੁਝ ਲੋਕਾਂ ਵਿੱਚ, ਸਿੰਥੈਟਿਕ ਹਾਰਮੋਨਲ ਦਵਾਈਆਂ ਦੀ ਸ਼ੁਰੂਆਤ ਐਲਰਜੀ ਸੰਬੰਧੀ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ, ਜੋ ਕਿ ਡਰੱਗ ਪ੍ਰਤੀ ਅਸਹਿਣਸ਼ੀਲਤਾ ਦਾ ਰੂਪ ਦਿੰਦੀ ਹੈ. ਅਜਿਹੇ ਮਰੀਜ਼ਾਂ ਦਾ ਇਲਾਜ਼ ਕਾਫ਼ੀ ਗੁੰਝਲਦਾਰ ਹੁੰਦਾ ਹੈ, ਕਿਉਂਕਿ ਕਿਸੇ ਬੀਮਾਰ ਵਿਅਕਤੀ ਦੀ ਇਮਿ .ਨ ਅਤੇ ਐਲਰਜੀ ਸੰਬੰਧੀ ਸਥਿਤੀ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਕਈ ਵਾਰ ਦਵਾਈ ਦੀ ਟੀਕਾ ਲਗਾਉਣ ਲਈ ਗਲਤ ਤਕਨੀਕ ਦੁਆਰਾ ਐਲਰਜੀ ਪੈਦਾ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ, ਜਦੋਂ ਮਰੀਜ਼ ਸੁੱਕੀਆਂ ਸੂਈਆਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ ਜਾਂ ਡਰੱਗ ਨੂੰ ਠੰਡੇ ਰੂਪ ਵਿਚ ਟੀਕਾ ਲਗਾਉਂਦਾ ਹੈ.
ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ
ਸਭ ਤੋਂ ਆਮ ਪੇਚੀਦਗੀ ਜੋ ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਹੁੰਦੀ ਹੈ. ਖ਼ਾਸਕਰ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਜਿਨ੍ਹਾਂ ਨੂੰ ਹਾਲ ਹੀ ਵਿੱਚ ਇਨਸੁਲਿਨ ਬਦਲਣ ਦੀ ਥੈਰੇਪੀ ਦਿੱਤੀ ਗਈ ਹੈ. ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ - ਖੂਨ ਵਿੱਚ ਗਲੂਕੋਜ਼ ਦੀ ਇਕਾਗਰਤਾ ਵਿੱਚ ਆਮ ਨਾਲੋਂ ਘੱਟ (3 ਐਮਐਮੋਲ / ਐਲ). ਇਹ ਸਥਿਤੀ ਇਕ ਤੇਜ਼ ਕਮਜ਼ੋਰੀ, ਚੱਕਰ ਆਉਣ ਅਤੇ ਗੰਭੀਰ ਭੁੱਖ ਦੀ ਭਾਵਨਾ ਦੇ ਨਾਲ ਹੈ.
ਇਹ ਸਭ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਹੈ ਕਿ ਗਲੂਕੋਜ਼ ਦਿਮਾਗ ਦੀਆਂ ਨਸਾਂ ਦੇ ਸੈੱਲਾਂ ਲਈ ਪੋਸ਼ਣ ਅਤੇ ofਰਜਾ ਦਾ ਮੁੱਖ ਸਰੋਤ ਹੈ, ਅਤੇ ਇਨਸੁਲਿਨ ਦੀ ਜ਼ਿਆਦਾ ਮਾਤਰਾ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਮਹੱਤਵਪੂਰਣ ਕਮੀ ਦੇ ਨਾਲ, ਦਿਮਾਗ ਵਿਚ ਕਾਫ਼ੀ energyਰਜਾ ਨਹੀਂ ਹੁੰਦੀ, ਜਿਸ ਨਾਲ ਸਰੀਰ ਦੇ ਸਾਰੇ ਕਾਰਜਾਂ ਨੂੰ ਰੋਕਿਆ ਜਾਂਦਾ ਹੈ. ਬਹੁਤ ਗੰਭੀਰ ਸਥਿਤੀ ਵਿਚ, ਇਨਸੁਲਿਨ ਦੀ ਜ਼ਿਆਦਾ ਮਾਤਰਾ ਵਿਚ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਕੋਮਾ ਹੋ ਸਕਦਾ ਹੈ.
ਚਮੜੀ ਵਿਚ ਲਿਪੋਡੀਸਟ੍ਰੋਫਿਕ ਤਬਦੀਲੀਆਂ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀ ਥਾਂਦਾਰੀ ਜੀਵਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਇਹ ਇਸ ਤੱਥ ਦੀ ਅਗਵਾਈ ਕਰਦਾ ਹੈ ਕਿ ਡਾਇਬਟੀਜ਼ ਮਲੇਟਸ ਨਾਲ ਮਰੀਜ਼ ਨੂੰ ਲਗਾਤਾਰ ਇਨਸੁਲਿਨ ਸਬਕੁਟਨੀ ਟੀਕੇ ਲਗਾਉਣ ਲਈ ਮਜਬੂਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਸਬਕੁਟੇਨੀਅਸ ਪ੍ਰਸ਼ਾਸਨ ਅਤੇ ਇਕ ਕਿਸਮ ਦੇ ਇਨਸੁਲਿਨ ਡਿਪੂ ਦੀ ਸਿਰਜਣਾ ਉਪ-ਚਮੜੀ ਚਰਬੀ ਨੂੰ ਮੁੜ ਜਜ਼ਬ ਕਰਨ ਜਾਂ ਹੌਲੀ ਹੌਲੀ ਮੁੜ ਪੈਦਾ ਕਰਨ ਵੱਲ ਖੜਦੀ ਹੈ, ਜੋ ਕਿ ਇਕ ਧਿਆਨ ਦੇਣ ਯੋਗ ਕਾਸਮੈਟਿਕ ਨੁਕਸ ਬਣਦਾ ਹੈ. ਅਕਸਰ ਅਜਿਹੀਆਂ ਕਮੀਆਂ ਬਣ ਜਾਂਦੀਆਂ ਹਨ ਜਦੋਂ ਇਨਸੁਲਿਨ ਟੀਕੇ ਵਾਲੀਆਂ ਸਾਈਟਾਂ ਦੀ ਤਬਦੀਲੀ ਦੀ ਪਾਲਣਾ ਨਾ ਕੀਤੀ ਜਾਵੇ.

ਪੇਟ ਵਿੱਚ ਸ਼ੂਗਰ ਰੋਗ ਦੀ ਇਨਸੁਲਿਨ ਲਿਪੋਡੀਸਟ੍ਰੋਫੀ
ਇਨਸੁਲਿਨ ਥੈਰੇਪੀ ਦੀਆਂ ਉਪਰੋਕਤ ਸਾਰੀਆਂ ਜਟਿਲਤਾਵਾਂ ਨੂੰ ਆਪਣੀ ਬਿਮਾਰੀ ਦੇ ਇਲਾਜ ਲਈ ਯੋਗ ਪਹੁੰਚ ਨਾਲ ਬਚਿਆ ਜਾ ਸਕਦਾ ਹੈ. ਸੂਈਆਂ ਦੀ ਸਮੇਂ ਸਿਰ ਤਬਦੀਲੀ, ਖੁਰਾਕ ਦੀ ਸਹੀ ਗਣਨਾ, ਟੀਕਾ ਕਰਨ ਵਾਲੀਆਂ ਸਾਈਟਾਂ ਦੀ ਤਬਦੀਲੀ, ਥੈਰੇਪੀ ਦੇ ਅਜਿਹੇ ਕੋਝਾ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਤੋਂ ਪ੍ਰਹੇਜ ਕਰਦੀ ਹੈ. ਇਹ ਵੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਹਾਰਮੋਨ ਰਿਪਲੇਸਮੈਂਟ ਥੈਰੇਪੀ ਕਰਾਉਣ ਵਾਲੇ ਸ਼ੂਗਰ ਰੋਗ ਵਾਲੇ ਮਰੀਜ਼ ਹਮੇਸ਼ਾਂ ਕੁਝ ਮਿਠਾਈਆਂ ਲੈ ਕੇ ਜਾਂਦੇ ਹਨ ਤਾਂ ਕਿ ਜਦੋਂ ਉਹ ਇਨਸੁਲਿਨ ਦੀ ਜ਼ਿਆਦਾ ਮਾਤਰਾ ਵਿਚ ਖਾ ਲੈਣ, ਤਾਂ ਉਹ ਜਲਦੀ ਆਪਣੇ ਖੂਨ ਦੇ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਨੂੰ ਠੀਕ ਕਰ ਸਕਦੇ ਹਨ. ਆਪਣੇ ਸਰੀਰ ਪ੍ਰਤੀ ਸੁਚੇਤ ਰਹੋ ਅਤੇ ਸਿਹਤਮੰਦ ਬਣੋ!