ਬਿਮਾਰੀ ਦੇ ਲੰਬੇ ਸਮੇਂ ਦੇ ਕੋਰਸ ਦੇ ਨਾਲ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਨਵੀਂ ਪੀੜ੍ਹੀ ਦੇ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਲਈ ਦਵਾਈਆਂ ਲੈਣੀਆਂ ਪੈਂਦੀਆਂ ਹਨ. ਸ਼ੁਰੂ ਵਿੱਚ, ਇੱਕ "ਮਿੱਠੀ ਬਿਮਾਰੀ" ਨੂੰ ਸਹੀ ਖੁਰਾਕ ਅਤੇ ਕਿਰਿਆਸ਼ੀਲ ਜੀਵਨ ਸ਼ੈਲੀ ਦੀ ਪਾਲਣਾ ਦੁਆਰਾ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਪਰ ਸਮੇਂ ਦੇ ਨਾਲ, ਪਾਚਕ ਦਾ ਕੰਮ ਵਿਗੜਦਾ ਹੈ ਅਤੇ ਖੰਡ ਨੂੰ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਫਾਰਮਾਕੋਲੋਜੀਕਲ ਮਾਰਕੀਟ 'ਤੇ ਉਨ੍ਹਾਂ ਵਿਚੋਂ ਬਹੁਤ ਸਾਰੇ ਹਨ, ਪਰ ਕਿਸ ਦਾ ਸਭ ਤੋਂ ਵੱਡਾ ਇਲਾਜ਼ ਪ੍ਰਭਾਵ ਹੈ?
ਪ੍ਰਸ਼ਨ ਦਾ ਉੱਤਰ ਦੇਣਾ ਬਹੁਤ ਮੁਸ਼ਕਲ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਇੱਕ ਮਰੀਜ਼ ਲਈ beੁਕਵੇਂ ਹੋ ਸਕਦੇ ਹਨ, ਪਰ ਦੂਜੇ ਲਈ notੁਕਵੇਂ ਨਹੀਂ ਹਨ. ਇਸ ਲਈ, ਇਸ ਲੇਖ ਵਿਚ, ਨਸ਼ਿਆਂ ਦੀਆਂ ਮੁੱਖ ਕਿਸਮਾਂ ਦੇ ਪ੍ਰਭਾਵ ਦਾ ਖੁਲਾਸਾ ਕੀਤਾ ਜਾਵੇਗਾ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੀਆਂ ਦਵਾਈਆਂ ਦੀਆਂ ਕਿਸਮਾਂ
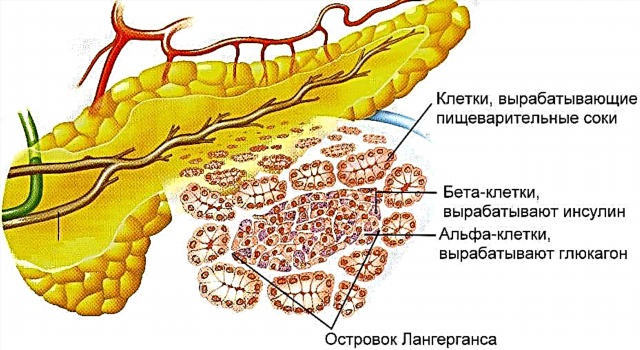
 ਟਾਈਪ 2 ਸ਼ੂਗਰ ਨੂੰ ਇਨਸੁਲਿਨ-ਸੁਤੰਤਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਨਾਲ, ਇੱਕ ਹਾਰਮੋਨ ਜੋ ਚੀਨੀ ਨੂੰ ਘੱਟ ਕਰਦਾ ਹੈ, ਪਾਚਕ ਦੁਆਰਾ ਤਿਆਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਸਾਰੀ ਸਮੱਸਿਆ ਪੈਰੀਫਿਰਲ ਸੈੱਲਾਂ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਦੀ ਮਾਨਤਾ ਵਿਚ ਹੈ ਜਿਸ ਵਿਚ ਰੀਸੈਪਟਰ ਫੰਕਸ਼ਨ ਖਰਾਬ ਹੁੰਦਾ ਹੈ. ਅਸਲ ਵਿੱਚ, ਅਜਿਹੀ ਇੱਕ ਰੋਗ ਵਿਗਿਆਨ 40 ਸਾਲਾਂ ਦੀ ਉਮਰ ਤੋਂ ਪੁਰਾਣੀ ਪੀੜ੍ਹੀ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ, ਖ਼ਾਸਕਰ ਵਧੇਰੇ ਭਾਰ ਅਤੇ ਖ਼ਾਨਦਾਨੀ ਲੋਕਾਂ ਵਿੱਚ.
ਟਾਈਪ 2 ਸ਼ੂਗਰ ਨੂੰ ਇਨਸੁਲਿਨ-ਸੁਤੰਤਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਨਾਲ, ਇੱਕ ਹਾਰਮੋਨ ਜੋ ਚੀਨੀ ਨੂੰ ਘੱਟ ਕਰਦਾ ਹੈ, ਪਾਚਕ ਦੁਆਰਾ ਤਿਆਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਸਾਰੀ ਸਮੱਸਿਆ ਪੈਰੀਫਿਰਲ ਸੈੱਲਾਂ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਦੀ ਮਾਨਤਾ ਵਿਚ ਹੈ ਜਿਸ ਵਿਚ ਰੀਸੈਪਟਰ ਫੰਕਸ਼ਨ ਖਰਾਬ ਹੁੰਦਾ ਹੈ. ਅਸਲ ਵਿੱਚ, ਅਜਿਹੀ ਇੱਕ ਰੋਗ ਵਿਗਿਆਨ 40 ਸਾਲਾਂ ਦੀ ਉਮਰ ਤੋਂ ਪੁਰਾਣੀ ਪੀੜ੍ਹੀ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ, ਖ਼ਾਸਕਰ ਵਧੇਰੇ ਭਾਰ ਅਤੇ ਖ਼ਾਨਦਾਨੀ ਲੋਕਾਂ ਵਿੱਚ.
ਅੱਜ, ਦੁਨੀਆ ਵਿਚ ਨਵੀਆਂ ਦਵਾਈਆਂ ਤਿਆਰ ਕੀਤੀਆਂ ਜਾ ਰਹੀਆਂ ਹਨ ਜੋ ਗੁਲੂਕੋਜ਼ ਦੀ ਇਕਾਗਰਤਾ ਨੂੰ ਆਮ ਬਣਾਉਣ ਅਤੇ ਸ਼ੂਗਰ ਦੇ ਲੱਛਣਾਂ ਤੋਂ ਮਰੀਜ਼ ਨੂੰ ਰਾਹਤ ਦਿਵਾਉਣ ਵਿਚ ਸਹਾਇਤਾ ਕਰਦੀਆਂ ਹਨ. ਹੇਠਾਂ ਨਸ਼ਿਆਂ ਦੀਆਂ ਮੁੱਖ ਕਿਸਮਾਂ ਦੀ ਸੂਚੀ ਹੈ:
- ਹਾਰਮੋਨ ਦੇ ਸੈੱਲਾਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਵਧਾਉਣਾ: ਥਿਆਜ਼ੋਲਿਡੀਡੀਓਨੀਓਨਜ਼ (ਡਾਇਗਲਾਈਟਾਈਜ਼ਨ, ਪਿਓਗੱਲਰ), ਬਿਗੁਆਨਾਈਡਜ਼ (ਮੈਟਫੋਰਮਿਨ, ਗਲੂਕੋਫੇਜ).
- ਨਵੀਂਆਂ ਦਵਾਈਆਂ ਜਿਹੜੀਆਂ 2000 ਦੇ ਦਹਾਕੇ ਵਿੱਚ ਬਣੀਆਂ ਜਾਣੀਆਂ ਸ਼ੁਰੂ ਹੋਈਆਂ: ਡੀਪੀਪੀ -4 ਇਨਿਹਿਬਟਰਜ਼ (ਜਾਨੂਵੀਆ, ਓਂਗਲੀਸਾ), ਜੀਐਲਪੀ -1 ਰੀਸੈਪਟਰ ਐਗੋਨੀਿਸਟ (ਬੈਟਾ, ਵਿਕਟੋਜ਼ਾ), ਅਲਫ਼ਾ-ਗਲੂਕੋਸੀਡੇਸ ਇਨਿਹਿਬਟਰਜ਼ (ਗਲੂਕੋਬਾਈ).
- ਇਨਸੁਲਿਨ ਉਤਪਾਦਨ ਨੂੰ ਉਤੇਜਕ ਕਰਨਾ: ਸਲਫੋਨੀਲੂਰੀਆ ਡੈਰੀਵੇਟਿਵਜ਼ (ਮਨੀਨੀਲ, ਗਲਾਈਯੂਰਨੋਰਮ, ਡਾਇਬੇਟਨ), ਮੈਗਲਿਟਿਨਾਈਡਜ਼ (ਸਟਾਰਲਿਕਸ, ਨੋਵੋਨਾਰਮ).
ਇਹ ਨੋਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਸਲਫੋਨੀਲੂਰੀਆ ਡੈਰੀਵੇਟਿਵਜ਼ ਅਤੇ ਮੈਗਲੀਟੀਨਾਇਡਜ਼ ਪਾਚਕ ਪ੍ਰਭਾਵ ਨੂੰ ਨਕਾਰਾਤਮਕ ਤੌਰ ਤੇ ਪ੍ਰਭਾਵਿਤ ਕਰਦੇ ਹਨ, ਇਸ ਨੂੰ ਕੱ .ਦੇ ਹੋਏ. ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਲੈਣ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਬਿਮਾਰੀ ਦੇ ਦੂਜੇ ਰੂਪ ਨੂੰ ਪਹਿਲੇ ਵਿੱਚ ਤਬਦੀਲ ਕਰਨ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ.
ਉਪਰੋਕਤ ਸਾਰੀਆਂ ਦਵਾਈਆਂ ਨਸ਼ਿਆਂ ਦੀ ਨਵੀਂ ਪੀੜ੍ਹੀ ਨਾਲ ਸਬੰਧਤ ਹਨ ਅਤੇ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ.
ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਹਰੇਕ ਦੀਆਂ ਆਪਣੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ, ਫਾਇਦੇ ਅਤੇ ਨੁਕਸਾਨ ਹਨ, ਜੋ ਕਿ ਥੋੜੇ ਸਮੇਂ ਬਾਅਦ ਪ੍ਰਗਟ ਕੀਤੇ ਜਾਣਗੇ.
ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ
 ਜਦੋਂ ਕੋਈ ਵਿਅਕਤੀ ਆਪਣੇ ਆਪ ਵਿਚ ਬਿਮਾਰੀ ਦੇ ਦੋ ਮੁੱਖ ਲੱਛਣਾਂ ਬਾਰੇ ਜਾਣਦਾ ਹੈ - ਬੇਤੁਕੀ ਪਿਆਸ ਅਤੇ ਬਾਰ ਬਾਰ ਪਿਸ਼ਾਬ, ਉਸ ਨੂੰ ਤੁਰੰਤ ਇਕ ਥੈਰੇਪਿਸਟ ਨਾਲ ਸਲਾਹ ਕਰਨੀ ਪਵੇਗੀ ਜੋ ਉਸ ਨੂੰ ਇਕ ਉਚਿਤ ਤਸ਼ਖੀਸ ਲਈ ਭੇਜਦਾ ਹੈ.
ਜਦੋਂ ਕੋਈ ਵਿਅਕਤੀ ਆਪਣੇ ਆਪ ਵਿਚ ਬਿਮਾਰੀ ਦੇ ਦੋ ਮੁੱਖ ਲੱਛਣਾਂ ਬਾਰੇ ਜਾਣਦਾ ਹੈ - ਬੇਤੁਕੀ ਪਿਆਸ ਅਤੇ ਬਾਰ ਬਾਰ ਪਿਸ਼ਾਬ, ਉਸ ਨੂੰ ਤੁਰੰਤ ਇਕ ਥੈਰੇਪਿਸਟ ਨਾਲ ਸਲਾਹ ਕਰਨੀ ਪਵੇਗੀ ਜੋ ਉਸ ਨੂੰ ਇਕ ਉਚਿਤ ਤਸ਼ਖੀਸ ਲਈ ਭੇਜਦਾ ਹੈ.
ਜਦੋਂ ਟੈਸਟ ਪਾਸ ਕਰਦੇ ਸਮੇਂ, ਕੇਸ਼ਿਕਾ ਜਾਂ ਨਾੜੀ ਦਾ ਲਹੂ ਲਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ, ਨਤੀਜੇ ਪ੍ਰਾਪਤ ਕੀਤੇ ਜੋ ਕ੍ਰਮਵਾਰ 5.5 ਅਤੇ 6.1 ਮਿਲੀਮੀਟਰ / ਐਲ ਦੇ ਸੀਮਾ ਤੋਂ ਵੱਧ ਹੁੰਦੇ ਹਨ, ਅਸੀਂ ਪੂਰਵ-ਸ਼ੂਗਰ ਜਾਂ ਸ਼ੂਗਰ ਦੇ ਵਿਕਾਸ ਬਾਰੇ ਗੱਲ ਕਰ ਸਕਦੇ ਹਾਂ.
ਫਿਰ, ਰੋਗ ਵਿਗਿਆਨ ਦੀ ਕਿਸਮ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ, ਸੀ-ਪੇਪਟਾਇਡ ਅਤੇ ਜੀਏਡੀ ਐਂਟੀਬਾਡੀਜ਼ ਦੇ ਪੱਧਰ 'ਤੇ ਵਿਸ਼ਲੇਸ਼ਣ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਜੇ ਰੋਗੀ ਨੂੰ ਦੂਜੀ ਕਿਸਮ ਦੀ ਸ਼ੂਗਰ ਹੈ, ਤਾਂ ਹਾਜ਼ਰੀਨ ਕਰਨ ਵਾਲਾ ਚਿਕਿਤਸਕ ਇਕ ਇਲਾਜ ਦੀ ਵਿਧੀ ਵਿਕਸਤ ਕਰਦਾ ਹੈ ਜਿਸ ਵਿਚ ਸ਼ਾਮਲ ਹਨ:
- ਵਿਸ਼ੇਸ਼ ਖੁਰਾਕ;
- ਸਰੀਰਕ ਗਤੀਵਿਧੀ;
- ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰਾਂ ਦੀ ਨਿਰੰਤਰ ਨਿਗਰਾਨੀ;
- ਖੰਡ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਲੈਣੀਆਂ.
ਉਸੇ ਸਮੇਂ, ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ 'ਤੇ, ਮਰੀਜ਼ ਸਹੀ ਪੋਸ਼ਣ, ਕਿਰਿਆਸ਼ੀਲ ਆਰਾਮ ਅਤੇ ਖੰਡ ਨਿਯੰਤਰਣ ਦੇ ਨਾਲ ਕਰ ਸਕਦਾ ਹੈ. ਹਰ 2-3 ਮਹੀਨਿਆਂ ਬਾਅਦ ਉਹ ਡਾਕਟਰੀ ਸੰਸਥਾ ਵਿਚ ਟੈਸਟ ਕਰਵਾਉਣ ਲਈ ਮਜਬੂਰ ਹੁੰਦਾ ਹੈ, ਇਸ ਲਈ ਡਾਕਟਰ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦਾ ਹੈ ਕਿ ਇਲਾਜ ਕਿੰਨਾ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੈ. ਜੇ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਵਿਗੜ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਨੂੰ ਹਾਈਪੋਗਲਾਈਸੀਮੀ ਪ੍ਰਭਾਵ ਨਾਲ ਸ਼ੂਗਰ ਦੀਆਂ ਗੋਲੀਆਂ ਲਿਖਣੀਆਂ ਪੈਣਗੀਆਂ.
ਜੇ ਮਰੀਜ਼ ਮੋਟਾ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਕਿਰਿਆਸ਼ੀਲ ਪਦਾਰਥ - ਮੈਟਫੋਰਮਿਨ ਨਾਲ ਨਸ਼ੀਲੀਆਂ ਦਵਾਈਆਂ ਲਿਖਦਾ ਹੈ. ਇਸ ਸਾਧਨ ਦੀ ਵਰਤੋਂ ਸਰੀਰ ਦੇ ਭਾਰ ਅਤੇ ਗਲੂਕੋਜ਼ ਦੇ ਪੱਧਰ ਨੂੰ ਘਟਾਉਣ ਵਿੱਚ ਸਹਾਇਤਾ ਕਰੇਗੀ. ਜੇ ਮਰੀਜ਼ ਨੂੰ ਅਜਿਹੀ ਮੁਸ਼ਕਲ ਨਹੀਂ ਆਉਂਦੀ, ਤਾਂ ਡਾਕਟਰ ਪੈਨਕ੍ਰੀਅਸ ਦੁਆਰਾ ਇੰਸੁਲਿਨ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਅਤੇ ਉਤਪਾਦਨ ਨੂੰ ਵਧਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੀ ਸਲਾਹ ਦਿੰਦਾ ਹੈ. ਸ਼ੂਗਰ ਨਾਲ ਜੁੜੇ ਰੋਗਾਂ ਬਾਰੇ ਵੀ ਵਿਚਾਰਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਉਦਾਹਰਣ ਵਜੋਂ, ਜੇ ਕਿਸੇ ਮਰੀਜ਼ ਨੂੰ ਗੁਰਦੇ ਦੀ ਸਮੱਸਿਆ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਨੂੰ ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਦੀ ਚੋਣ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਜੋ ਦੂਜੇ ਅੰਗਾਂ ਦੁਆਰਾ ਬਾਹਰ ਕੱ .ੇ ਜਾਣ.
ਜਿਵੇਂ ਕਿ ਤੁਸੀਂ ਵੇਖ ਸਕਦੇ ਹੋ, ਹਰ ਸ਼ੂਗਰ ਦੇ ਰੋਗ ਦੇ ਰੋਗ ਦੇ ਇਲਾਜ ਵਿਚ ਇਕ ਵਿਸ਼ੇਸ਼ ਪਹੁੰਚ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਇਸ ਲਈ, ਸਿਰਫ ਹਾਜ਼ਰੀਨ ਵਾਲਾ ਡਾਕਟਰ ਸਭ ਤੋਂ suitableੁਕਵੀਂਆਂ ਦਵਾਈਆਂ ਲਿਖਣ ਦੇ ਯੋਗ ਹੋਵੇਗਾ ਅਤੇ ਉਨ੍ਹਾਂ ਦੀ ਖੁਰਾਕ ਦੀ ਗਣਨਾ ਕਰੇਗਾ. ਸਵੈ-ਦਵਾਈ ਦੇ ਫਾਇਦੇ ਨਹੀਂ ਹਨ, ਹਰੇਕ ਦਵਾਈ ਦੇ ਨਿਰੋਧ ਅਤੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹੁੰਦੇ ਹਨ ਜੋ ਗੰਭੀਰ ਅਟੱਲ ਨਤੀਜੇ ਹੋ ਸਕਦੇ ਹਨ.
ਸੈੱਲ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਵਧਾਉਣ ਲਈ ਦਵਾਈਆਂ
 ਥਿਆਜ਼ੋਲਿਡੀਨੇਡੀਅਨਜ਼ ਦੀ ਖੋਜ ਹਾਲ ਹੀ ਵਿੱਚ ਕੀਤੀ ਗਈ ਸੀ ਅਤੇ ਸਿਰਫ ਹਾਲ ਹੀ ਦੇ ਸਾਲਾਂ ਵਿੱਚ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਦਵਾਈਆਂ ਦੇ ਤੌਰ ਤੇ ਇਸਤੇਮਾਲ ਕਰਨਾ ਸ਼ੁਰੂ ਕੀਤਾ ਗਿਆ ਸੀ. ਇਸ ਕਿਸਮ ਦੀ ਦਵਾਈ ਪੈਨਕ੍ਰੀਅਸ ਨੂੰ ਇੰਸੁਲਿਨ ਪੈਦਾ ਕਰਨ ਲਈ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦੀ, ਇਹ ਸ਼ੂਗਰ ਨੂੰ ਘਟਾਉਣ ਵਾਲੇ ਹਾਰਮੋਨ ਲਈ ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ.
ਥਿਆਜ਼ੋਲਿਡੀਨੇਡੀਅਨਜ਼ ਦੀ ਖੋਜ ਹਾਲ ਹੀ ਵਿੱਚ ਕੀਤੀ ਗਈ ਸੀ ਅਤੇ ਸਿਰਫ ਹਾਲ ਹੀ ਦੇ ਸਾਲਾਂ ਵਿੱਚ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਦਵਾਈਆਂ ਦੇ ਤੌਰ ਤੇ ਇਸਤੇਮਾਲ ਕਰਨਾ ਸ਼ੁਰੂ ਕੀਤਾ ਗਿਆ ਸੀ. ਇਸ ਕਿਸਮ ਦੀ ਦਵਾਈ ਪੈਨਕ੍ਰੀਅਸ ਨੂੰ ਇੰਸੁਲਿਨ ਪੈਦਾ ਕਰਨ ਲਈ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦੀ, ਇਹ ਸ਼ੂਗਰ ਨੂੰ ਘਟਾਉਣ ਵਾਲੇ ਹਾਰਮੋਨ ਲਈ ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ.
ਗਲਾਈਸੀਮੀਆ ਨੂੰ ਘਟਾਉਣ ਤੋਂ ਇਲਾਵਾ, ਰੀਸੈਪਟਰਾਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਵਧਾਉਂਦੇ ਹੋਏ, ਥਿਆਜ਼ੋਲਿਡੀਨੇਡੀਓਨ ਲਿਪਿਡ ਪ੍ਰੋਫਾਈਲ ਨੂੰ ਅਨੁਕੂਲ affectੰਗ ਨਾਲ ਪ੍ਰਭਾਵਤ ਕਰਦੇ ਹਨ. ਇਨ੍ਹਾਂ ਦਵਾਈਆਂ ਦਾ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਪ੍ਰਭਾਵ 0.5-2% ਹੈ. ਇਸ ਲਈ, ਉਹ ਮੋਨੋਥੈਰੇਪੀ ਦੇ ਨਾਲ ਅਤੇ ਇਨਸੁਲਿਨ, ਮੈਟਫੋਰਮਿਨ ਅਤੇ ਸਲਫੋਨੀਲੂਰੀਅਸ ਦੋਵਾਂ ਦੇ ਨਾਲ ਵਰਤੇ ਜਾ ਸਕਦੇ ਹਨ.
ਥਿਆਜ਼ੋਲਿਡੀਨੇਡੀਓਨਜ਼ ਵਿੱਚ ਪਿਓਗੱਲਰ, ਐਕਟੋਜ਼, ਡਿਗਲੀਟਾਜ਼ੋਨ ਵਰਗੀਆਂ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹਨ. ਉਨ੍ਹਾਂ ਦਾ ਫਾਇਦਾ ਇਹ ਹੈ ਕਿ ਉਹ ਵਿਹਾਰਕ ਤੌਰ ਤੇ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਨਹੀਂ ਪੈਦਾ ਕਰਦੇ. ਨਸ਼ਿਆਂ ਦਾ ਇਹ ਸਮੂਹ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧ ਵਿਰੁੱਧ ਲੜਾਈ ਵਿਚ ਸਭ ਤੋਂ ਵੱਧ ਵਾਅਦਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਬਿਗੁਆਨਾਈਡਜ਼ ਦਾ ਪ੍ਰਤੀਨਿਧੀ ਪਦਾਰਥਾਂ ਦਾ ਮੇਟਫਾਰਮਿਨ ਹੁੰਦਾ ਹੈ. ਕਿ ਇਹ ਇਸ ਸਮੂਹ ਦੀਆਂ ਦਵਾਈਆਂ ਦਾ ਸਰਗਰਮ ਹਿੱਸਾ ਹੈ. ਇਹ 1994 ਤੋਂ ਡਾਕਟਰੀ ਅਭਿਆਸ ਵਿੱਚ ਇਸਤੇਮਾਲ ਹੋਣ ਲੱਗੀ. ਅੱਜ ਤਕ, ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਸਭ ਤੋਂ ਵੱਧ ਪ੍ਰਸਿੱਧ ਹਨ ਜਦੋਂ ਸ਼ੂਗਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਦਿੱਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ. ਮੈਟਫੋਰਮਿਨ ਜਿਗਰ ਤੋਂ ਲਹੂ ਤੱਕ ਗਲੂਕੋਜ਼ ਨੂੰ ਘਟਾਉਂਦੀ ਹੈ ਅਤੇ ਉਤਪਾਦਿਤ ਇਨਸੁਲਿਨ ਲਈ ਪੈਰੀਫਿਰਲ ਟਿਸ਼ੂਆਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਵਧਾਉਂਦੀ ਹੈ. ਫਾਰਮੇਸੀ ਵਿਚ, ਫਾਰਮਾਸਿਸਟ ਕਾਫ਼ੀ ਵੱਡੀ ਗਿਣਤੀ ਵਿਚ ਐਨਾਲਾਗ ਡਰੱਗਜ਼ ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰ ਸਕਦੇ ਹਨ, ਕਿਉਂਕਿ ਇਹ ਸਾਰੇ ਮੁੱਖ ਹਿੱਸੇ - ਮੈਟਫੋਰਮਿਨ ਰੱਖਦੇ ਹਨ, ਸਿਰਫ ਫਰਕ ਐਕਸਪੀਰੀਐਂਟਸ ਵਿਚ ਹੁੰਦਾ ਹੈ. ਇਨ੍ਹਾਂ ਵਿੱਚ ਬਾਗੋਮਿਟ, ਗਲੀਫੋਰਮਿਨ, ਗਲਾਈਕੋਫਾਜ਼, ਫਾਰਮਮੇਟਿਨ, ਸਿਓਫੋਰ, ਮੈਟਫੋਰਮਿਨ 850 ਅਤੇ ਹੋਰ ਸ਼ਾਮਲ ਹਨ.
ਮੈਟਫੋਰਮਿਨ ਦੀ ਕਿਰਿਆ ਦੇ ਸਕਾਰਾਤਮਕ ਪਹਿਲੂਆਂ ਵਿਚੋਂ, ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਦੀ ਘੱਟ ਸੰਭਾਵਨਾ, ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੀ ਰੋਕਥਾਮ, ਭਾਰ ਘਟਾਉਣਾ ਅਤੇ ਇਨਸੁਲਿਨ ਅਤੇ ਹੋਰ ਖੰਡ ਘਟਾਉਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਦੇ ਨਾਲ ਜੋੜ ਦੀ ਸੰਭਾਵਨਾ ਹੈ. ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਮੀਟਫੋਰਮਿਨ ਦੇ ਅਣਚਾਹੇ ਨਤੀਜੇ ਅਤੇ ਨੁਕਸਾਨ ਸੰਭਵ ਹਨ, ਉਦਾਹਰਣ ਵਜੋਂ:
- ਥੈਰੇਪੀ ਦੀ ਸ਼ੁਰੂਆਤ ਵਿਚ ਪਾਚਨ ਕਿਰਿਆਵਾਂ ਦੇ ਵਿਕਾਰ (ਮਤਲੀ, ਉਲਟੀਆਂ, ਫੁੱਲਣਾ, ਦਸਤ, ਭੁੱਖ ਦੀ ਕਮੀ).
- ਜਿਗਰ, ਸਾਹ ਦੀ ਨਾਲੀ, ਦਿਲ ਅਤੇ ਗੁਰਦੇ ਫੇਲ੍ਹ ਹੋਣ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਲਈ ਡਰੱਗ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਿਚ ਅਸਮਰੱਥਾ.
- ਖੱਟਾ ਦੁੱਧ ਕੋਮਾ ਦੇ ਵਿਕਾਸ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਜੋਖਮ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਲੰਬੇ ਸਮੇਂ ਦੀ ਥੈਰੇਪੀ ਦੇ ਦੌਰਾਨ, ਵਿਟਾਮਿਨ ਬੀ 12 ਦੀ ਘਾਟ ਨਾਲ ਸਮੱਸਿਆਵਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ.
ਨਵੀਆਂ ਦਵਾਈਆਂ
 ਡੀਪੀਪੀ -4 ਇਨਿਹਿਬਟਰ ਡਰੱਗਜ਼ ਦੀ ਇੱਕ ਨਵੀਂ ਪੀੜ੍ਹੀ ਹਨ; ਇਹ 2006 ਤੋਂ ਵਰਤੀਆਂ ਜਾ ਰਹੀਆਂ ਹਨ. ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਇਕੱਲੇ ਇਨਸੁਲਿਨ ਬਣਨ ਨੂੰ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦੀਆਂ. ਉਹ ਐਨਜ਼ਾਈਮ ਡੀਪੀਪੀ -4 ਦੁਆਰਾ ਆਂਦਰਾਂ ਦੁਆਰਾ ਪੈਦਾ ਕੀਤੇ ਗਲੂਕੋਗਨ ਵਰਗੇ ਪੌਲੀਪੇਪਟਾਈਡ 1 (ਜੀਐਲਪੀ -1) ਦੀ ਰੱਖਿਆ ਕਰਨ ਦੇ ਯੋਗ ਹਨ.
ਡੀਪੀਪੀ -4 ਇਨਿਹਿਬਟਰ ਡਰੱਗਜ਼ ਦੀ ਇੱਕ ਨਵੀਂ ਪੀੜ੍ਹੀ ਹਨ; ਇਹ 2006 ਤੋਂ ਵਰਤੀਆਂ ਜਾ ਰਹੀਆਂ ਹਨ. ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਇਕੱਲੇ ਇਨਸੁਲਿਨ ਬਣਨ ਨੂੰ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦੀਆਂ. ਉਹ ਐਨਜ਼ਾਈਮ ਡੀਪੀਪੀ -4 ਦੁਆਰਾ ਆਂਦਰਾਂ ਦੁਆਰਾ ਪੈਦਾ ਕੀਤੇ ਗਲੂਕੋਗਨ ਵਰਗੇ ਪੌਲੀਪੇਪਟਾਈਡ 1 (ਜੀਐਲਪੀ -1) ਦੀ ਰੱਖਿਆ ਕਰਨ ਦੇ ਯੋਗ ਹਨ.
ਇਥੋਂ ਹੀ ਇਨ੍ਹਾਂ ਨਸ਼ਿਆਂ ਦਾ ਨਾਮ ਆਇਆ ਹੈ. ਜੀਐਲਪੀ -1 ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਭੜਕਾਉਂਦੀ ਹੈ, ਜੋ ਮਨੁੱਖੀ ਸਰੀਰ ਵਿਚ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਨੂੰ ਘਟਾਉਂਦੀ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਜੀਐਲਪੀ -1 ਗਲੂਕਾਗਨ ਦੇ ਵਿਕਾਸ ਦੀ ਆਗਿਆ ਨਹੀਂ ਦਿੰਦਾ, ਜੋ ਬਦਲੇ ਵਿਚ, ਇਨਸੁਲਿਨ ਨੂੰ ਇਸ ਦੇ ਪ੍ਰਭਾਵ ਨੂੰ ਰੋਕਣ ਤੋਂ ਰੋਕਦਾ ਹੈ.
ਸਕਾਰਾਤਮਕ ਗੱਲ ਇਹ ਹੈ ਕਿ ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ ਨੂੰ ਭੜਕਾਉਂਦੀਆਂ ਨਹੀਂ ਹਨ, ਕਿਉਂਕਿ ਉਹ ਖੰਡ ਦੀ ਸਮੱਗਰੀ ਦੇ ਸਥਿਰ ਹੋਣ ਤੋਂ ਬਾਅਦ ਕੰਮ ਕਰਨਾ ਬੰਦ ਕਰਦੀਆਂ ਹਨ. ਇਹ ਸਰੀਰ ਦਾ ਭਾਰ ਨਹੀਂ ਵਧਾਉਂਦੇ ਅਤੇ ਲਗਭਗ ਸਾਰੀਆਂ ਦਵਾਈਆਂ ਨਾਲ ਵਰਤੇ ਜਾਂਦੇ ਹਨ. ਅਪਵਾਦ ਜੀਐਲਪੀ -1 ਰੀਸੈਪਟਰਾਂ, ਇਨਸੁਲਿਨ (ਸਿਰਫ ਗੈਲਵਸ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ) ਦੇ ਟੀਕੇ ਐਗੋਨੀਸਟ ਹਨ. ਦਵਾਈਆਂ ਪੇਟ ਦੇ ਦਰਦ ਨਾਲ ਜੁੜੇ ਗਲਤ ਪ੍ਰਤੀਕਰਮਾਂ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ, ਉਹਨਾਂ ਨੂੰ ਜਿਗਰ ਜਾਂ ਗੁਰਦੇ ਦੇ ਵਿਕਾਰ ਲਈ ਵੀ ਵਰਤਣ ਦੀ ਸਲਾਹ ਨਹੀਂ ਦਿੱਤੀ ਜਾਂਦੀ. ਅੱਜ, ਸੈਕੈਗਲਾਈਪਟਿਨ (ਓਂਗਲੀਸਾ), ਸੀਤਾਗਲੀਪਟਿਨ (ਜਾਨੂਵੀਆ) ਅਤੇ ਵਿਲਡਗਲਾਈਪਟਿਨ (ਗੈਲਵਸ) ਵਰਗੀਆਂ ਦਵਾਈਆਂ ਆਮ ਹਨ.
ਜੀਐਲਪੀ -1 ਰੀਸੈਪਟਰ ਐਗੋਨੀਸਟ ਇਕ ਹਾਰਮੋਨ ਹੈ ਜੋ ਨਾ ਸਿਰਫ ਇਨਸੁਲਿਨ ਉਤਪਾਦਨ ਬਾਰੇ ਪਾਚਕ ਸੰਕੇਤਾਂ ਦਿੰਦਾ ਹੈ, ਬਲਕਿ ਭੁੱਖ ਵੀ ਘਟਾਉਂਦਾ ਹੈ ਅਤੇ ਨੁਕਸਾਨੇ ਹੋਏ ਬੀਟਾ ਸੈੱਲਾਂ ਦੀ ਮੁਰੰਮਤ ਕਰਦਾ ਹੈ. ਕਿਉਂਕਿ ਖਾਣਾ ਖਾਣ ਤੋਂ ਬਾਅਦ ਜੀਐਲਪੀ -1 2 ਮਿੰਟਾਂ ਦੇ ਅੰਦਰ ਨਸ਼ਟ ਹੋ ਜਾਂਦਾ ਹੈ, ਇਹ ਇਨਸੁਲਿਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰ ਸਕਦਾ. ਇਸ ਲਈ, ਵਿਕਟੋਜ਼ ਅਤੇ ਬਾਯੇਟ ਦੇ ਐਨਾਲਾਗ ਹਨ, ਜੋ ਟੀਕਿਆਂ ਦੇ ਰੂਪ ਵਿਚ ਜਾਰੀ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਇਹ ਯਾਦ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਆਖਰੀ ਦਵਾਈ ਸਿਰਫ ਕੁਝ ਘੰਟਿਆਂ ਤੱਕ ਰਹਿੰਦੀ ਹੈ, ਅਤੇ ਵਿਕਟੋਜ਼ਾ - ਸਾਰਾ ਦਿਨ.
ਅਲਫ਼ਾ ਗਲੂਕੋਸੀਡੇਸ ਇਨਿਹਿਬਟਰਜ਼ ਕਾਰਬੋਹਾਈਡਰੇਟ ਨੂੰ ਗਲੂਕੋਜ਼ ਵਿਚ ਬਦਲਣ ਤੋਂ ਰੋਕਦੇ ਹਨ. ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਸਭ ਤੋਂ ਵੱਧ ਫਾਇਦੇਮੰਦ ਹੁੰਦੀਆਂ ਹਨ ਜਦੋਂ ਇੱਕ ਡਾਇਬਟੀਜ਼ ਖਾਣਾ ਖਾਣ ਦੇ ਬਾਅਦ ਗਲੂਕੋਜ਼ ਦੀ ਤਵੱਜੋ ਵਧਾਉਂਦਾ ਹੈ. ਸ਼ੂਗਰ ਦੀਆਂ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕਿਸੇ ਵੀ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਦਵਾਈਆਂ ਦੇ ਨਾਲ ਜੋੜ ਕੇ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ. ਅਲਫ਼ਾ-ਗਲੂਕੋਸੀਡੇਸ ਇਨਿਹਿਬਟਰਜ਼ ਲੈਂਦੇ ਸਮੇਂ ਮਹੱਤਵਪੂਰਨ ਨਕਾਰਾਤਮਕ ਨਤੀਜੇ ਪਾਚਨ ਸਮੱਸਿਆਵਾਂ ਹਨ - ਪੇਟ ਫੁੱਲਣਾ, ਦਸਤ. ਇਸ ਲਈ, ਇਨ੍ਹਾਂ ਨੂੰ ਅੰਤੜੀਆਂ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਲਈ ਨਹੀਂ ਵਰਤਿਆ ਜਾ ਸਕਦਾ. ਮੈਟਫੋਰਮਿਨ ਦੇ ਨਾਲ ਗੁੰਝਲਦਾਰ ਵਰਤੋਂ ਵੀ ਅਣਚਾਹੇ ਹੈ, ਕਿਉਂਕਿ ਇਹ ਗੈਸਟਰ੍ੋਇੰਟੇਸਟਾਈਨਲ ਵਿਕਾਰ ਦੇ ਲੱਛਣਾਂ ਵਿੱਚ ਵਾਧਾ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ.
ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਦੇ ਮੁੱਖ ਨੁਮਾਇੰਦੇ ਗਲੂਕੋਬਾਈ ਅਤੇ ਡਾਇਸਟਾਬੋਲ ਹਨ.
ਇਨਸੁਲਿਨ ਉਤੇਜਕ
ਸਲਫੋਨੀਲੂਰੀਆ ਡੈਰੀਵੇਟਿਵਜ਼ ਦੇ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਪ੍ਰਭਾਵ ਨੂੰ ਦੂਸਰੇ ਵਿਸ਼ਵ ਯੁੱਧ ਦੌਰਾਨ ਅਚਾਨਕ ਖੋਜਿਆ ਗਿਆ ਸੀ, ਜਦੋਂ ਉਹ ਲਾਗਾਂ ਨਾਲ ਲੜਨ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਸਨ. ਇਹ ਦਵਾਈਆਂ ਪੈਨਕ੍ਰੀਅਸ ਵਿਚ ਸਥਿਤ ਬੀਟਾ ਸੈੱਲਾਂ 'ਤੇ ਕੰਮ ਕਰਦੀਆਂ ਹਨ ਜੋ ਇਨਸੁਲਿਨ ਨੂੰ ਸੰਸਲੇਸ਼ਣ ਕਰਦੇ ਹਨ. ਅਜਿਹੀਆਂ ਸ਼ੂਗਰ ਦੀਆਂ ਦਵਾਈਆਂ ਹਾਰਮੋਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਮੁੜ ਤੋਂ ਸ਼ੁਰੂ ਕਰਦੀਆਂ ਹਨ, ਅਤੇ ਸੈੱਲਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਦੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨੂੰ ਵੀ ਸੁਧਾਰਦੀਆਂ ਹਨ.
ਉਸੇ ਸਮੇਂ, ਦਵਾਈਆਂ ਦੇ ਕੁਝ ਨੁਕਸਾਨ ਹਨ: ਭਾਰ ਵਧਣਾ, ਹਾਈਪੋਗਲਾਈਸੀਮੀਆ (ਆਮ ਨਾਲੋਂ ਘੱਟ ਖੰਡ ਦੇ ਪੱਧਰ ਵਿੱਚ ਤੇਜ਼ੀ ਨਾਲ ਕਮੀ), ਓਵਰਸਟ੍ਰੈਨ ਅਤੇ ਬੀਟਾ ਸੈੱਲਾਂ ਦੇ ਨਿਘਾਰ. ਨਤੀਜੇ ਵਜੋਂ, ਕੁਝ ਸ਼ੂਗਰ ਰੋਗੀਆਂ ਵਿੱਚ, ਬਿਮਾਰੀ ਟਾਈਪ 1 ਵਿੱਚ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਇੰਸੁਲਿਨ ਲਾਜ਼ਮੀ ਇਲਾਜ ਦੀ ਜਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਫਾਰਮੇਸੀ ਵਿਚ ਤੁਸੀਂ ਸਲਫੋਨੀਲੂਰੀਆ ਡੈਰੀਵੇਟਿਵਜ਼ ਦੀਆਂ ਚਾਰ ਕਲਾਸਾਂ ਵਿਚੋਂ ਕੋਈ ਵੀ ਖਰੀਦ ਸਕਦੇ ਹੋ, ਉਦਾਹਰਣ ਵਜੋਂ:
- ਗਲਾਈਬੇਨਕਲਾਮਾਈਡ (ਮੈਨਿਨਾਈਲ);
- ਗਲਾਈਕਲਾਈਜ਼ਾਈਡ (ਡਾਇਬੇਟਨ ਐਮਵੀ, ਗਲਿਡੀਆਬ ਐਮਵੀ);
- ਗਲਾਈਸੀਡੋਨ (ਗਲੂਰਨੋਰਮ);
- ਗਲਾਈਮੇਪੀਰੀਡ (ਅਮਰੀਲ, ਗਲੇਮਾਜ਼).
ਮੇਗਲਿਟੀਨਾਇਡਜ਼ ਪਾਚਕ ਹਾਰਮੋਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਉਤੇਜਿਤ ਕਰਦੇ ਹਨ. ਬਹੁਤ ਸਾਰੇ ਡਾਕਟਰ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਦੁਆਰਾ ਉਨ੍ਹਾਂ ਦੀ ਵਰਤੋਂ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਖਾਣ ਤੋਂ ਬਾਅਦ ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਹੈ. ਇਹ ਦਵਾਈਆਂ ਮੁੱਖ ਭੋਜਨ ਤੋਂ ਪਹਿਲਾਂ ਦਿਨ ਵਿਚ ਤਿੰਨ ਵਾਰ ਖਾਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ. ਸਲਫੋਨੀਲੂਰੀਆ ਡੈਰੀਵੇਟਿਵਜ਼ ਦੇ ਨਾਲ ਮਿਲ ਕੇ ਉਨ੍ਹਾਂ ਦੀ ਵਰਤੋਂ ਅਰਥਹੀਣ ਹੋਵੇਗੀ, ਕਿਉਂਕਿ ਉਨ੍ਹਾਂ ਦਾ ਇੱਕੋ ਜਿਹਾ ਪ੍ਰਭਾਵ ਹੈ. ਫਾਰਮੇਸੀ ਵਿਚ ਤੁਸੀਂ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੇ ਇਲਾਜ ਲਈ ਫੰਡ ਖਰੀਦ ਸਕਦੇ ਹੋ, ਜੋ ਕਿ ਦੋ ਜਮਾਤਾਂ ਵਿਚ ਵੰਡਿਆ ਗਿਆ ਹੈ: ਰੀਪੈਗਲਾਈਨਾਈਡ (ਨੋਵੋਨਾਰਮ) ਅਤੇ ਨੈਟਾਗਲਾਈਡ (ਸਟਾਰਲਿਕਸ).
ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਦੀਆਂ ਸਮੀਖਿਆਵਾਂ ਦਰਸਾਉਂਦੀਆਂ ਹਨ ਕਿ ਨੋਵੋਨਾਰਮ ਨਾ ਸਿਰਫ ਖਾਣ ਦੇ ਬਾਅਦ ਸ਼ੂਗਰ ਦੇ ਪੱਧਰ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ, ਬਲਕਿ ਖਾਲੀ ਪੇਟ 'ਤੇ ਵੀ ਇਸ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ. ਉਸੇ ਸਮੇਂ, ਅਜਿਹੀਆਂ ਦਵਾਈਆਂ ਦਾ ਹਾਈਪੋਗਲਾਈਸੀਮਿਕ ਪ੍ਰਭਾਵ 0.7 ਤੋਂ 1.5% ਤੱਕ ਬਦਲਦਾ ਹੈ. ਇਸ ਸੰਬੰਧ ਵਿਚ, ਉਹ ਅਕਸਰ ਸਲਫੋਨੀਲੁਰੀਆ ਤੋਂ ਇਲਾਵਾ ਹੋਰ ਨਸ਼ਿਆਂ ਨਾਲ ਵਰਤੇ ਜਾਂਦੇ ਹਨ.
ਮੇਗਲਿਟਿਨਾਈਡਜ਼ ਦੇ ਫਾਇਦਿਆਂ ਵਿਚ ਇਹ ਪਛਾਣਿਆ ਜਾ ਸਕਦਾ ਹੈ ਕਿ ਉਹ ਭਾਰ ਨਹੀਂ ਵਧਾਉਂਦੇ ਅਤੇ ਥੋੜ੍ਹੀ ਜਿਹੀ ਹਾਇਪੋਗਲਾਈਸੀਮੀਆ ਦੇ ਹਮਲੇ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ. ਨਸ਼ੇ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਸਮੇਂ ਅਣਚਾਹੇ ਪ੍ਰਭਾਵ ਪਾਚਨ ਸੰਬੰਧੀ ਵਿਕਾਰ, ਸਾਈਨਸਾਈਟਿਸ, ਸਿਰ ਦਰਦ, ਵੱਡੇ ਸਾਹ ਦੀ ਨਾਲੀ ਦੇ ਸੰਕਰਮਣ ਹੋ ਸਕਦੇ ਹਨ. ਕਮੀਆਂ ਵਿਚੋਂ ਇਕ, ਤਿਆਰੀਆਂ ਦੀ ਉੱਚ ਕੀਮਤ ਨੂੰ, ਦਿਨ ਵਿਚ ਦੁਹਰਾਇਆ ਜਾਂਦਾ ਪ੍ਰਬੰਧ, ਅਤੇ ਖੰਡ ਨੂੰ ਘੱਟ ਕਰਨ ਵਾਲੇ ਪ੍ਰਭਾਵ ਨੂੰ ਪੂਰਾ ਕਰ ਸਕਦਾ ਹੈ.
ਜਿਵੇਂ ਕਿ ਤੁਸੀਂ ਵੇਖ ਸਕਦੇ ਹੋ, ਇੱਥੇ ਬਹੁਤ ਸਾਰੀਆਂ ਦਵਾਈਆਂ ਹਨ ਜੋ ਚੀਨੀ ਦੇ ਪੱਧਰ ਨੂੰ ਘਟਾਉਂਦੀਆਂ ਹਨ. ਪਰ ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਹਰੇਕ ਦਾ ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਉੱਤੇ ਵੱਖਰਾ ਪ੍ਰਭਾਵ ਹੁੰਦਾ ਹੈ. ਇਸ ਲਈ, ਟਾਈਪ 2 ਸ਼ੂਗਰ ਦੇ ਇਲਾਜ ਵਿਚ, ਇਕ ਡਾਕਟਰ ਦੀ ਸਲਾਹ ਲੈਣੀ ਜ਼ਰੂਰੀ ਹੈ. ਇਹ ਉਹ ਵਿਅਕਤੀ ਹੈ ਜੋ ਇੱਕ ਡਰੱਗ ਦੀ ਚੋਣ ਸਕਾਰਾਤਮਕ ਪ੍ਰਭਾਵ ਅਤੇ ਸ਼ੂਗਰ ਦੇ ਸਰੀਰ ਨੂੰ ਘੱਟ ਤੋਂ ਘੱਟ ਨੁਕਸਾਨ ਦੀ ਚੋਣ ਕਰਨ ਦੇ ਯੋਗ ਕਰੇਗਾ. ਇਸ ਲੇਖ ਵਿਚਲੀ ਵੀਡੀਓ ਸ਼ੂਗਰ ਦੀ ਸ਼ੁਰੂਆਤ ਅਤੇ ਇਲਾਜ ਬਾਰੇ ਪ੍ਰਸ਼ਨਾਂ ਦੇ ਜਵਾਬ ਦੇਵੇਗੀ.