ਐਥੀਰੋਸਕਲੇਰੋਟਿਕਸ ਜ਼ਿਆਦਾ ਤੋਂ ਜ਼ਿਆਦਾ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦਾ ਹੈ. ਇਹ ਬਿਮਾਰੀ ਮੁੱਖ ਤੌਰ 'ਤੇ 40+ ਸਾਲ ਦੇ ਲੋਕ ਹਨ. ਪਰ, ਇਹ ਹੁੰਦਾ ਹੈ ਕਿ ਉਹ ਬਿਮਾਰ ਨੌਜਵਾਨ ਹੁੰਦੇ ਹਨ. ਆਧੁਨਿਕ ਸੰਸਾਰ ਵਿਚ, ਬਿਮਾਰੀ ਅਤੇ ਇਸ ਦੇ ਨਤੀਜੇ ਸਭ ਆਮ ਬਣ ਗਏ ਹਨ.
ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਪਲੇਕਸ ਦੇ ਗਠਨ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਜਿਸਦਾ ਵਾਧਾ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਰੁਕਾਵਟ ਨੂੰ ਭੜਕਾਉਂਦਾ ਹੈ, ਅਤੇ ਖੂਨ ਦੀ ingੋਆ inੁਆਈ ਵਿਚ ਮੁਸ਼ਕਲ ਹੈ. ਨਾੜੀ ਦੇ ਪਲੰਘ ਦੇ ਸਭ ਤੋਂ ਵੱਖਰੇ ਹਿੱਸੇ ਇਸ ਪ੍ਰਕਿਰਿਆ ਦੇ ਪ੍ਰਭਾਵ ਵਿਚ ਪੈ ਸਕਦੇ ਹਨ, ਪਰ ਬ੍ਰੈਚਿਓਸੈਫਲਿਕ ਨਾੜੀਆਂ ਅਕਸਰ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀਆਂ ਹਨ. ਇਹ ਉਹ ਹਨ ਜੋ ਦਿਮਾਗ ਨੂੰ ਪੌਸ਼ਟਿਕ ਤੱਤ ਅਤੇ ਆਕਸੀਜਨ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ, ਇਸ ਨੂੰ ਘੇਰਦੇ ਹਨ.
ਦਿਮਾਗ ਅਤੇ ਉਪਰਲੇ ਧੜ ਨੂੰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਦੇ ਨਿਯਮ ਵਿਚ ਬ੍ਰੈਕਸੀਫੈਲਿਕ ਤਣੇ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ. ਏਓਰਟਾ ਤੋਂ ਵੱਖ ਹੋਣ ਤੋਂ ਬਾਅਦ ਇਹ ਤਿੰਨ ਨਾੜੀਆਂ ਬਣਦਾ ਹੈ. ਇਹ ਉਨ੍ਹਾਂ ਦੀ ਸਹਾਇਤਾ ਨਾਲ ਬੱਚੇਦਾਨੀ ਅਤੇ ਸਿਰ ਦੇ ਸੱਜੇ ਹਿੱਸੇ ਖੁਆਏ ਜਾਂਦੇ ਹਨ. ਇਸ ਤਣੇ ਦੀ ਕਮਜ਼ੋਰੀ ਇਸਦੇ ਵਿਸ਼ਾਲ ਵਿਆਸ ਦੇ ਕਾਰਨ ਹੈ. ਜੇ ਇਹ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਤੋਂ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਦਿਮਾਗ ਦੀ ਮੁੱਖ ਪੋਸ਼ਣ ਵਿਚ ਰੁਕਾਵਟ ਆਉਂਦੀ ਹੈ. ਅਜਿਹੇ ਪਲਾਂ ਵਿੱਚ, ਦਿਮਾਗ ਵਿੱਚ ਅਟੱਲ ਪ੍ਰਕ੍ਰਿਆਵਾਂ ਸ਼ੁਰੂ ਹੁੰਦੀਆਂ ਹਨ. ਇਹ ਸੇਰੇਬ੍ਰਲ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਵੱਲ ਜਾਂਦਾ ਹੈ.
ਦਿਮਾਗ ਦੀ ਸਹੀ ਕਸੌਟੀਆ ਧਮਣੀ ਦਾ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਕਈ ਕਾਰਨਾਂ ਦੇ ਪ੍ਰਭਾਵ ਹੇਠ ਹੁੰਦਾ ਹੈ. ਰੋਗਾਂ ਦੇ ਅੰਤਰਰਾਸ਼ਟਰੀ ਸ਼੍ਰੇਣੀਕਰਨ (ਆਈਸੀਡੀ) ਵਿੱਚ ਇਸ ਬਿਮਾਰੀ ਦਾ 10 ਕੋਡ ਹੁੰਦਾ ਹੈ ਇਸਦਾ ਅਰਥ ਹੈ ਕਿ ਇਸਦਾ ਕੋਰਸ ਬਹੁਤ ਮੁਸ਼ਕਲ ਹੈ ਅਤੇ ਇਲਾਜ ਬਹੁਤ ਮੁਸ਼ਕਲ ਹੈ. ਬਹੁਤ ਅਕਸਰ, ਇਸ ਪੈਥੋਲੋਜੀ ਦੇ ਸਮਾਨਤਰ ਵਿਚ, ਕੈਰੋਟਿਡ ਆਰਟਰੀ, ਬੀਟਾ ਦਾ ਇਕ ਜਖਮ ਵੀ ਹੁੰਦਾ ਹੈ. ਇਸ ਲਈ, ਇਲਾਜ ਦੁਗਣਾ ਮੁਸ਼ਕਲ ਹੈ. ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਤਖ਼ਤੀ ਦੇ ਗਠਨ ਲਈ, ਬਹੁਤ ਸਾਰੇ ਸਮੇਂ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਇਸ ਲਈ, ਇਸ ਨੂੰ ਤੁਰੰਤ ਵੇਖਣਾ ਸੰਭਵ ਨਹੀਂ ਹੈ, ਕਿਉਂਕਿ ਇਸ ਦੇ ਸੰਕੇਤ ਨਹੀਂ ਹਨ.
ਕੋਲੇਸਟ੍ਰੋਲ ਦੀਆਂ ਤਖ਼ਤੀਆਂ ਮੁੱਖ ਤੌਰ ਤੇ ਇਸਦੇ ਕਾਰਨ ਹੁੰਦੀਆਂ ਹਨ:
- ਉਮਰ 40+. ਉਮਰ ਦੇ ਨਾਲ, ਮਨੁੱਖੀ ਸਰੀਰ ਵਿਚ ਕਈ ਤਬਦੀਲੀਆਂ ਆਉਂਦੀਆਂ ਹਨ. ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ, ਨਾੜੀ ਲਚਕਤਾ, ਪਾਚਕ ਗੜਬੜੀ ਦਾ ਵੀ ਨੁਕਸਾਨ ਹੈ. ਇਸੇ ਲਈ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੇ ਗਠਨ ਵਿਚ ਉਮਰ ਦੀ ਵੱਡੀ ਭੂਮਿਕਾ ਹੁੰਦੀ ਹੈ.
- ਸ਼ਰਾਬ ਪੀਣੀ।
- ਤਮਾਕੂਨੋਸ਼ੀ. ਤੰਬਾਕੂਨੋਸ਼ੀ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ 'ਤੇ ਮਾੜਾ ਪ੍ਰਭਾਵ ਪਾਉਂਦੀ ਹੈ, ਜਿਸ ਨਾਲ ਉਹ ਘੱਟ ਲਚਕੀਲੇ ਹੁੰਦੇ ਹਨ.
- ਖੁਰਾਕ ਵਿਚ ਜੰਕ ਫੂਡ ਦੀ ਮੌਜੂਦਗੀ.
- ਸ਼ੂਗਰ ਰੋਗ
- ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ.
- ਜ਼ਿੰਦਗੀ ਵਿਚ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦੀ ਘਾਟ.
- ਖੰਡ ਦੀ ਜ਼ਿਆਦਾ ਮਾਤਰਾ.
- ਤਣਾਅ ਦੀ ਇੱਕ ਲੰਮੀ ਅਵਸਥਾ.
- ਦਬਾਅ
ਅਤੇ, ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੀ ਸ਼ੁਰੂਆਤ ਅਤੇ ਵਿਕਾਸ ਦਾ ਕਾਰਨ ਭਾਵਨਾਤਮਕ ਅਸਥਿਰਤਾ ਵੀ ਹੋ ਸਕਦਾ ਹੈ.
ਦਿਮਾਗ਼ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੇ ਤੌਰ ਤੇ ਅਜਿਹੇ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਕਾਰਨ, ਦੋ ਸਮੂਹ ਹਨ.
ਉਹ ਗੈਰ-ਵਰਟੀਬਰੋਜਨਿਕ ਅਤੇ ਵਰਟੀਬਰੋਜਨਿਕ ਹਨ.
ਦੂਜਾ ਸਮੂਹ ਸਿੱਧਾ ਮਨੁੱਖੀ ਰੀੜ੍ਹ ਦੀ ਉਲੰਘਣਾ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ, ਅਤੇ ਪਹਿਲਾ ਸਮੂਹ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਵਿਚ ਵਿਕਾਰ ਦੇ ਵਿਕਾਸ 'ਤੇ ਨਿਰਭਰ ਨਹੀਂ ਕਰਦਾ ਹੈ.
ਬਿਮਾਰੀ ਆਪਣੇ ਆਪ ਨੂੰ ਵੱਖ ਵੱਖ ਲੱਛਣਾਂ ਨਾਲ ਪ੍ਰਗਟ ਕਰ ਸਕਦੀ ਹੈ, ਜਿਵੇਂ ਕੰਬਦੇ ਹੱਥ ਅਤੇ ਭਾਰੀ ਵਸਤੂਆਂ ਚੁੱਕਣ ਦੀ ਅਸਮਰਥਾ. ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦਾ ਕੰਮ ਵਿਗਾੜਿਆ ਜਾਂਦਾ ਹੈ.
ਨੈਟਰਬ੍ਰੋਜਨਿਕ ਕਾਰਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਖੱਬੇ ਕੰਮਾ ਨੂੰ ਨੁਕਸਾਨ, ਰੀੜ੍ਹ ਦੀ ਹਾਨੀ ਦੇ ਨਤੀਜੇ ਵਜੋਂ;
- ਗਰਦਨ ਦੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਦੀ ਕੜਵੱਲ;
- ਖੂਨ ਦੇ ਜਮਾਂਦਰੂ ਖਰਾਬ.
ਵਰਟੀਬਰੋਜਨਿਕ ਕਾਰਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਇਸ ਰੀੜ੍ਹ ਦੀ ਸਕੋਲੀਓਸਿਸ.
- ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਨ ਵਾਲੀ ਇੰਟਰਵਰਟੇਬਲਲ ਡਿਸਕ ਵਿਚ ਡੀਜਨਰੇਟਿਵ ਪ੍ਰਕਿਰਿਆਵਾਂ.
- ਗਰਦਨ ਦੀ ਇੱਕ ਵਾਧੂ ਪੱਸਲੀ, ਜਿਹੜੀ ਕਿਸ਼ਤੀਆਂ ਦੇ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਰੋਕਦੀ ਹੈ.
- ਸੱਟਾਂ ਜਿਸ ਕਾਰਨ ਗਰਦਨ ਦੀ ਕੜਵੱਲ ਕਮਜ਼ੋਰ ਹੋ ਜਾਂਦੀ ਹੈ.
ਰੋਗੀ ਦੇ ਲੱਛਣ ਪੂਰੀ ਤਰ੍ਹਾਂ ਅਵੇਸਲੇ ਹੋ ਜਾਂਦੇ ਹਨ. ਇਹ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਹੈ ਕਿ ਬਿਮਾਰੀ ਬਹੁਤ ਹੌਲੀ ਹੈ, ਇਸ ਲਈ ਸਥਿਤੀ ਵੀ ਹੌਲੀ ਹੌਲੀ ਵਿਗੜ ਜਾਂਦੀ ਹੈ. ਵਰਟੀਬਲਅਲ ਨਾੜੀ ਅਦਿੱਖ ਤੌਰ ਤੇ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀ ਹੈ. ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਵਿਚ, ਦੋ ਪੜਾਵਾਂ ਦੀ ਪਛਾਣ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਲੂਮਨ ਦੇ 20 ਪ੍ਰਤੀਸ਼ਤ ਓਵਰਲੈਪ ਦੇ ਮਾਮਲੇ ਵਿਚ, ਗੈਰ-ਸਟੇਨਾਈਜ਼ਿੰਗ ਪੜਾਅ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ. ਖੂਨ ਦਾ ਦਬਾਅ ਨਹੀਂ ਵਧਦਾ, ਕਿਉਂਕਿ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ ਪੂਰੀ ਤਰ੍ਹਾਂ ਬੰਦ ਨਹੀਂ ਹੁੰਦਾ. ਲੱਛਣ ਨਹੀਂ ਵੇਖੇ ਜਾਂਦੇ. ਉਹ ਆਪਣੀ ਜਵਾਨੀ ਵਿਚ ਆ ਸਕਦਾ ਹੈ.
ਸਟੇਨੋਜ਼ਿੰਗ ਪੜਾਅ ਪਿਛਲੇ ਪੜਾਅ ਦੇ ਇਲਾਜ ਦੀ ਗੈਰਹਾਜ਼ਰੀ ਵਿੱਚ ਹੁੰਦਾ ਹੈ. ਭਾਂਡੇ ਵਿਚਲਾ ਛੇਕ 50 ਪ੍ਰਤੀਸ਼ਤ ਤੋਂ ਵੀ ਵੱਧ ਓਵਰਲੈਪ ਹੁੰਦਾ ਹੈ.
ਖੋਜ ਦੇ ਅਨੁਸਾਰ, ਬਿਮਾਰੀ ਦੀ ਪੂਰਵ ਸੰਭਾਵਨਾ ਜਵਾਨੀ ਵਿੱਚ ਬਣਦੀ ਹੈ.
35 ਸਾਲਾਂ ਬਾਅਦ, ਤੁਸੀਂ ਬਿਮਾਰੀ ਦੇ ਇਕ ਤੋਂ ਵੱਧ ਨਿਸ਼ਾਨ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ, ਪਰ ਮਰੀਜ਼ ਸ਼ਾਇਦ ਉਨ੍ਹਾਂ ਵੱਲ ਧਿਆਨ ਨਹੀਂ ਦੇਵੇਗਾ.
ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਦੀ ਮੌਜੂਦਗੀ ਵਿੱਚ ਇਸਦਾ ਪਹਿਲਾਂ ਹੀ ਪਤਾ ਲਗਾਉਣਾ ਸੰਭਵ ਹੈ. ਕਈ ਵਾਰੀ ਇਹ ਇਕ ਮਿਟਣ ਵਾਲੇ ਸਿੰਡਰੋਮ ਤੋਂ ਬਾਅਦ ਦੇਖੇ ਜਾਂਦੇ ਹਨ.
ਇਲਾਜ ਸਮੇਂ ਸਿਰ ਹੋਣ ਲਈ, ਤੁਹਾਨੂੰ ਇਹ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਕਿ ਇਸ ਪ੍ਰਕਾਰ ਦੇ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕਸ ਦੇ ਕਿਹੜੇ ਲੱਛਣ ਹਨ.
ਚਿੰਨ੍ਹਾਂ ਦੀ ਮੌਜੂਦਗੀ ਸ਼ਾਮਲ ਹੈ:
- ਸਿਰ ਦੇ ਤਿੱਖੇ ਮੋੜ ਨਾਲ ਚੱਕਰ ਆਉਣੇ;
- ਹੇਠਲੇ ਕੱਦ ਵਿੱਚ ਠੰਡੇ;
- ਐਨਜਾਈਨਾ ਦੇ ਹਮਲੇ; ਮੈਮੋਰੀ ਕਮਜ਼ੋਰੀ; ਥਕਾਵਟ ਦੀ ਲਗਾਤਾਰ ਭਾਵਨਾ;
- ਚਿੜਚਿੜੇਪਨ ਵਿਚ ਵਾਧਾ; ਚਿੰਤਾ ਦੀਆਂ ਭਾਵਨਾਵਾਂ;
- ਝਰਨਾਹਟ ਅਤੇ ਅੰਗਾਂ ਦੀ ਸੁੰਨਤਾ;
- ਕਮਜ਼ੋਰ ਬੋਧ ਫੰਕਸ਼ਨ;
- ਇਕਪਾਸੜ ਵਿਜ਼ੂਅਲ ਕਮਜ਼ੋਰੀ;
- ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ ਦੇ ਤਣਾਅ; ਸਪੀਚ ਉਪਕਰਣ ਦੀ ਕਮਜ਼ੋਰੀ;
- ਕੰਨਾਂ ਵਿਚ ਬਾਹਰਲੀਆਂ ਆਵਾਜ਼ਾਂ; ਅੱਖ ਦਾ ਦਰਦ ਸੁੱਕੇ ਮੂੰਹ, ਪਸੀਨਾ ਵਧਿਆ;
- ਸਿਰ ਦੇ ਇੱਕ ਪਾਸੇ ਇੱਕ ਸਿਰ ਦਰਦ ਹੁੰਦਾ ਹੈ, ਕਿਸੇ ਵੀ ਕਿਸਮ ਦਾ ਕੋਰਸ ਹੁੰਦਾ ਹੈ, ਜੋ ਹਰਕਤ ਵਿੱਚ ਤੇਜ਼ ਹੁੰਦਾ ਹੈ. ਇਹ ਗਰਦਨ ਅਤੇ ਸਿਰ ਦੀ ਇੱਕ ਅਚਾਨਕ ਸਥਿਤੀ, ਇਨ੍ਹਾਂ ਖੇਤਰਾਂ ਦੇ ਹਾਈਪੋਥਰਮਿਆ ਨਾਲ ਜੁੜਿਆ ਹੋ ਸਕਦਾ ਹੈ;
- ਨੀਂਦ ਵਿਗਾੜ; ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਦਾ ਨੁਕਸਾਨ.
 ਇਹ ਲੱਛਣ ਕਈ ਬਿਮਾਰੀਆਂ ਦਾ ਸੰਕੇਤ ਦੇ ਸਕਦੇ ਹਨ. ਇਸ ਲਈ, ਕਿਸੇ ਵੀ ਸਥਿਤੀ ਵਿਚ, ਤੁਹਾਨੂੰ ਸਲਾਹ ਅਤੇ ਸਹੀ ਜਾਂਚ ਕਰਨ ਲਈ ਕਿਸੇ ਮਾਹਰ ਨਾਲ ਸੰਪਰਕ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਇਹ ਲੱਛਣ ਕਈ ਬਿਮਾਰੀਆਂ ਦਾ ਸੰਕੇਤ ਦੇ ਸਕਦੇ ਹਨ. ਇਸ ਲਈ, ਕਿਸੇ ਵੀ ਸਥਿਤੀ ਵਿਚ, ਤੁਹਾਨੂੰ ਸਲਾਹ ਅਤੇ ਸਹੀ ਜਾਂਚ ਕਰਨ ਲਈ ਕਿਸੇ ਮਾਹਰ ਨਾਲ ਸੰਪਰਕ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਸਿਰਫ ਇੱਕ ਡਾਕਟਰ ਸਿਹਤ ਦੀ ਵਿਗੜ ਰਹੀ ਸਥਿਤੀ ਦਾ ਸਹੀ ਮੂਲ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦਾ ਹੈ. ਇਹ ਵਿਸ਼ੇਸ਼ਤਾ ਹੈ ਕਿ ਉਹ ਹੌਲੀ ਹੌਲੀ ਵਿਕਾਸ ਕਰ ਸਕਦੇ ਹਨ, ਪਰ ਤੇਜ਼ੀ ਨਾਲ ਹੋ ਸਕਦੇ ਹਨ ਜਦੋਂ ਗਰਦਨ ਜਾਂ ਸਿਰ ਸਥਿਤੀ ਵਿੱਚ ਬਦਲ ਜਾਂਦੇ ਹਨ. ਇਸਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਇਸ ਖੇਤਰ ਵਿੱਚ ਖੂਨ ਦਾ ਗੇੜ ਪੂਰੀ ਤਰ੍ਹਾਂ ਰੁਕ ਜਾਂਦਾ ਹੈ. ਇਸ ਸਥਿਤੀ ਨੂੰ ਡਰਾਪ ਅਟੈਕ ਕਿਹਾ ਜਾਂਦਾ ਹੈ. ਫਿਰ ਇੱਕ ਵਿਅਕਤੀ ਡਿੱਗ ਪੈਂਦਾ ਹੈ, ਪਰ ਚੇਤਨਾ ਨਹੀਂ ਗੁਆਉਂਦੀ. ਇਹ ਯਾਦ ਰੱਖਣ ਯੋਗ ਹੈ ਕਿ ਆਖਰੀ ਪੜਾਅ ਦੇ ਨਤੀਜੇ ਇਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਹੋ ਸਕਦੇ ਹਨ:
- ਦਿਮਾਗ ਦੇ ਕੰਮ ਵਿਚ ਵਿਕਾਰ. ਮਨੋ-ਭਾਵਾਤਮਕ ਸਥਿਤੀ ਇਕ ਤਖ਼ਤੀ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਸੰਕੇਤ ਦੇ ਸਕਦੀ ਹੈ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਭਾਵਨਾਤਮਕ ਅਤੇ ਮਨੋਵਿਗਿਆਨਕ ਸਥਿਤੀ ਦਾ ਇੱਕ ਵਿਗਾੜ ਹੈ, ਵਿਜ਼ੂਅਲ ਫੰਕਸ਼ਨ ਦੀ ਉਲੰਘਣਾ, ਮੋਟਰ ਉਪਕਰਣ ਵੀ ਅਸਫਲ ਹੁੰਦਾ ਹੈ.
- ਮੋਟਰ ਫੰਕਸ਼ਨ ਦੀ ਉਲੰਘਣਾ. ਅਜਿਹਾ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਮਰੀਜ਼ ਨੂੰ ਕਮਜ਼ੋਰ ਬਣਾ ਦਿੰਦਾ ਹੈ: ਉਹ ਭਾਰ ਨਹੀਂ ਚੁੱਕ ਸਕਦਾ, ਝੁਕ ਸਕਦਾ ਹੈ ਅਤੇ ਸੱਚਮੁੱਚ ਤੁਰ ਨਹੀਂ ਸਕਦਾ. ਨਾਲ ਹੀ, ਤੁਰਦੇ ਸਮੇਂ ਅੰਗ ਕੰਬ ਸਕਦੇ ਹਨ.
- ਸਟਰੋਕ ਅਜਿਹੇ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦਾ ਸਭ ਤੋਂ ਬੁਰਾ ਨਤੀਜਾ ਹੈ. ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਮੁੱਖ ਤੌਰ ਤੇ ਸਿਰਫ ਅਜਿਹੇ ਨਤੀਜੇ ਦੇ ਜੋਖਮਾਂ ਨੂੰ ਦੂਰ ਕਰਨ ਦੇ ਉਦੇਸ਼ ਨਾਲ ਹੈ.
ਦੌਰੇ ਕਾਰਨ ਮੌਤ, ਅਧਰੰਗ ਹੋ ਸਕਦਾ ਹੈ.
 ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੀ ਮੁੱਖ ਗੱਲ ਇਹ ਹੈ ਕਿ ਸਮੇਂ ਸਿਰ ਇਸ ਦੀ ਪਛਾਣ ਕਰੋ ਅਤੇ ਜਲਦੀ ਤੋਂ ਜਲਦੀ ਥੈਰੇਪੀ ਦਾ ਕੋਰਸ ਸ਼ੁਰੂ ਕਰੋ.
ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੀ ਮੁੱਖ ਗੱਲ ਇਹ ਹੈ ਕਿ ਸਮੇਂ ਸਿਰ ਇਸ ਦੀ ਪਛਾਣ ਕਰੋ ਅਤੇ ਜਲਦੀ ਤੋਂ ਜਲਦੀ ਥੈਰੇਪੀ ਦਾ ਕੋਰਸ ਸ਼ੁਰੂ ਕਰੋ.
ਅਜਿਹਾ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਇੱਕ ਵਿਆਪਕ ਮੁਆਇਨਾ ਕਰਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਅਤੇ ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ, ਆਪਣੀ ਸਿਹਤ ਪ੍ਰਤੀ ਧਿਆਨ ਰੱਖਣਾ.
ਪੂਰੇ ਅਧਿਐਨ ਲਈ, ਕਈ ਨਿਦਾਨ ਦੀਆਂ ਤਕਨੀਕਾਂ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ ਜੋ ਤੁਹਾਨੂੰ ਸਰੀਰ ਪ੍ਰਣਾਲੀਆਂ ਦੀ ਸਥਿਤੀ ਵਿਚ ਕਿਸੇ ਵੀ ਭਟਕਣਾ ਦੀ ਪਛਾਣ ਕਰਨ ਦੀ ਆਗਿਆ ਦਿੰਦੀਆਂ ਹਨ.
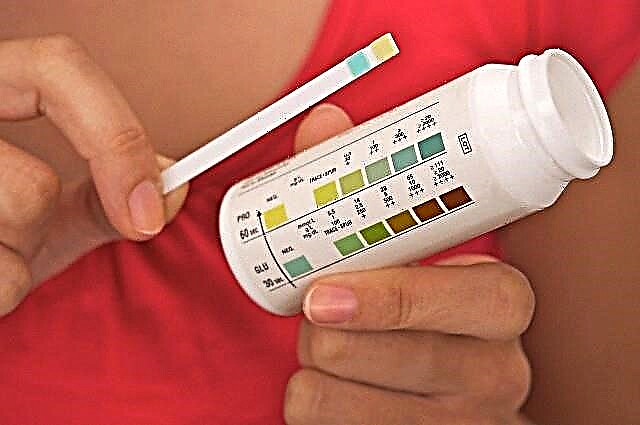
ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਤੁਹਾਨੂੰ ਬਾਇਓਕੈਮੀਕਲ ਵਿਸ਼ਲੇਸ਼ਣ ਲਈ ਖੂਨਦਾਨ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਹ ਅਧਿਐਨ ਖੂਨ, ਸ਼ੂਗਰ, ਹੀਮੋਗਲੋਬਿਨ, ਟ੍ਰਾਈਗਲਾਈਸਰਾਈਡਾਂ ਵਿੱਚ ਕੁਲ ਕੋਲੇਸਟ੍ਰੋਲ ਦਾ ਪੱਧਰ ਦਰਸਾਏਗਾ.
ਜਿਵੇਂ ਕਿ ਤੁਸੀਂ ਜਾਣਦੇ ਹੋ, ਇਹ ਸੂਚਕ ਮਨੁੱਖੀ ਸਰੀਰ ਦੇ ਜੀਵਨ ਲਈ ਮਹੱਤਵਪੂਰਣ ਹਨ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਤੁਹਾਨੂੰ ਲਹੂ ਅਤੇ ਪਿਸ਼ਾਬ ਦਾ ਆਮ ਵਿਸ਼ਲੇਸ਼ਣ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
ਵਿਸ਼ੇਸ਼ ਟੈਸਟ ਸਮੁੰਦਰੀ ਜਹਾਜ਼ਾਂ ਦੀ ਸਥਿਤੀ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰ ਸਕਦੇ ਹਨ. ਇਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀ ਟ੍ਰਿਪਲੈਕਸ ਸਕੈਨਿੰਗ;
- ਡੋਪਲਰ ਅਲਟਰਾਸਾਉਂਡ;
- ਐਨਜੀਓਗ੍ਰਾਫੀ;
- ਗੈਰ-ਵਿਪਰੀਤ ਐਮਆਰ ਐਜੀਓਗ੍ਰਾਫੀ.
ਦਿਲ ਦੀ ਜਾਂਚ ਕਰਨ ਦੇ ਈਕੋਗੋਗ੍ਰਾਫਿਕ completelyੰਗ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸੁਰੱਖਿਅਤ ਹਨ ਅਤੇ ਰੋਗੀ ਨੂੰ ਕੋਈ ਪ੍ਰੇਸ਼ਾਨੀ ਨਹੀਂ ਕਰਦੇ. ਐਮਆਰ ਐਜੀਓਗ੍ਰਾਫੀ ਦੂਜਿਆਂ ਨਾਲੋਂ ਨਵਾਂ methodੰਗ ਹੈ, ਪਰ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਭਰਪੂਰ. ਇਹ ਮਾਨਕ ਜਾਣੇ methodsੰਗਾਂ ਨਾਲੋਂ ਵਧੇਰੇ ਮਹਿੰਗਾ ਵਿਸ਼ਾਲਤਾ ਦਾ ਆਰਡਰ ਖਰਚਦਾ ਹੈ. ਥੈਰੇਪੀ ਨਿਰਧਾਰਤ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ, ਮਾਹਰ ਨੁਕਸਾਨ ਦੀ ਸਥਿਤੀ ਅਤੇ ਇਸ ਦੀ ਡਿਗਰੀ ਨਿਰਧਾਰਤ ਕਰਦਾ ਹੈ. ਠੀਕ ਹੋਣ ਲਈ, ਮਰੀਜ਼ ਨੂੰ ਡਾਕਟਰ ਦੀਆਂ ਸਿਫਾਰਸ਼ਾਂ ਦੀ ਪਾਲਣਾ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ. ਮਾਹਰ ਗੁੰਝਲਦਾਰ ਥੈਰੇਪੀ ਦੀ ਸਲਾਹ ਦਿੰਦਾ ਹੈ, ਜਿਸ ਦੀ ਯੋਜਨਾ ਵਿਅਕਤੀ ਦੀਆਂ ਵਿਅਕਤੀਗਤ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਅਤੇ ਬਿਮਾਰੀ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਦੇ ਅਧਾਰ ਤੇ ਬਣਾਈ ਜਾਂਦੀ ਹੈ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਮਰੀਜ਼ ਨੂੰ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦੀ ਮੌਜੂਦਗੀ ਦੇ ਕਾਰਕ ਨੂੰ ਖਤਮ ਕਰਨਾ ਲਾਜ਼ਮੀ ਹੈ. ਇਹ ਪੋਸ਼ਣ, ਭੈੜੀਆਂ ਆਦਤਾਂ, ਸਰੀਰਕ ਗਤੀਵਿਧੀਆਂ ਦੀ ਘਾਟ ਹੋ ਸਕਦੀ ਹੈ.
ਮਾਹਰ ਇਨ੍ਹਾਂ ਨਿਯਮਾਂ ਦੀ ਪਾਲਣਾ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ:
- ਥੋੜਾ ਹੋਰ ਹਿਲਾਓ. ਜੀਵਨ workੰਗ ਅਤੇ ਕੰਮ ਦੇ Despiteੰਗ ਦੇ ਬਾਵਜੂਦ, ਖੇਡ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਨੂੰ ਰੋਜ਼ਾਨਾ ਦੇ ਕੰਮਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ. ਇਹ ਸਾਈਕਲਿੰਗ, ਹਾਈਕਿੰਗ ਹੋ. ਇੱਥੋਂ ਤੱਕ ਕਿ ਘਰ ਵਿੱਚ ਖੇਡਾਂ ਲੋੜੀਂਦਾ ਨਤੀਜਾ ਲਿਆਉਣਗੀਆਂ.
- ਤਮਾਕੂਨੋਸ਼ੀ ਦੂਰ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ. ਇਹ ਭੈੜੀ ਆਦਤ ਨਾ ਸਿਰਫ ਦਿਲ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ, ਬਲਕਿ ਸਾਹ ਪ੍ਰਣਾਲੀ ਨਾਲ ਵੀ ਭੜਕਾਉਂਦੀ ਹੈ, ਅਤੇ ਘਾਤਕ ਬਿਮਾਰੀਆਂ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਇਕ ਮੁੱਖ ਕਾਰਨ ਬਣ ਜਾਂਦੀ ਹੈ.
- ਪੈਥੋਲੋਜੀ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਲਈ, ਅਲਕੋਹਲ ਦਾ ਸੇਵਨ ਨਹੀਂ ਕਰਨਾ ਚਾਹੀਦਾ. ਇਹ ਨਾ ਸਿਰਫ ਦਿਲ ਨੂੰ ਬੁਰੀ ਤਰ੍ਹਾਂ ਪ੍ਰਭਾਵਿਤ ਕਰਦੇ ਹਨ, ਬਲਕਿ ਬਿਮਾਰੀ ਪ੍ਰਤੀ ਸਰੀਰ ਦੇ ਵਿਰੋਧ ਨੂੰ ਵੀ ਘੱਟ ਕਰਦੇ ਹਨ.
- ਤਣਾਅ ਵਾਲੀਆਂ ਸਥਿਤੀਆਂ ਤੋਂ ਬਚੋ, ਚਿੰਤਾ ਨਾ ਕਰੋ.
- ਬਿਮਾਰੀ ਦੀ ਗਤੀਸ਼ੀਲਤਾ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਨਿਯਮਤ ਮੁਆਇਨੇ ਕਰਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
- ਪੀਣ ਦੀ ਵਿਧੀ ਦਾ ਪਾਲਣ ਕਰੋ.
- ਜਾਨਵਰਾਂ ਦੀ ਚਰਬੀ ਦੀ ਖਪਤ ਨੂੰ ਸੀਮਿਤ ਕਰੋ, ਸੰਭਾਵਤ ਤੌਰ ਤੇ ਉਨ੍ਹਾਂ ਨੂੰ ਸਬਜ਼ੀ ਚਰਬੀ ਨਾਲ ਤਬਦੀਲ ਕਰੋ.
- ਖੁਰਾਕ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸਬਜ਼ੀਆਂ ਅਤੇ ਫਲਾਂ ਨਾਲ ਭਰਪੂਰ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ.
ਜੇ ਬਿਮਾਰੀ ਦਾ ਰੂਪ ਸਟੈਨੋਟਿਕ ਹੈ, ਤਾਂ ਇਲਾਜ ਵਿਚ ਸਰਜਰੀ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀ ਹੈ.
 ਬਿਮਾਰੀ ਲਈ ਪੋਸ਼ਣ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਜਗ੍ਹਾ ਰੱਖਦਾ ਹੈ, ਕਿਉਂਕਿ ਅਜਿਹੀ ਖੁਰਾਕ ਨੂੰ ਸਾਰੀ ਉਮਰ ਵੇਖਣਾ ਚਾਹੀਦਾ ਹੈ.
ਬਿਮਾਰੀ ਲਈ ਪੋਸ਼ਣ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਜਗ੍ਹਾ ਰੱਖਦਾ ਹੈ, ਕਿਉਂਕਿ ਅਜਿਹੀ ਖੁਰਾਕ ਨੂੰ ਸਾਰੀ ਉਮਰ ਵੇਖਣਾ ਚਾਹੀਦਾ ਹੈ.
ਖੁਰਾਕ ਥੈਰੇਪੀ ਦਾ ਹਿੱਸਾ ਹੈ, ਜੋ ਕਿ ਵਿਸ਼ੇਸ਼ ਦਵਾਈਆਂ ਲੈਣ ਨਾਲੋਂ ਘੱਟ ਮਹੱਤਵਪੂਰਨ ਨਹੀਂ ਹੈ.
ਖਾਣ ਪੀਣ ਦੀਆਂ ਆਦਤਾਂ ਵਿੱਚ ਤਬਦੀਲੀ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਮਹੱਤਵਪੂਰਨ ਸੁਧਾਰ ਲਿਆਉਂਦੀ ਹੈ.
ਬੀਸੀਏ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਲਈ ਖੁਰਾਕ ਸੰਤੁਲਿਤ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ.
ਇਹ ਹੇਠ ਦਿੱਤੇ ਸਿਧਾਂਤਾਂ 'ਤੇ ਅਧਾਰਤ ਹੈ:
- ਵੱਡੀ ਗਿਣਤੀ ਵਿੱਚ ਸਬਜ਼ੀਆਂ ਅਤੇ ਫਲਾਂ ਦੀ ਵਰਤੋਂ;
- ਤਾਜ਼ਾ ਨਿਚੋੜਿਆ ਹੋਇਆ ਜੂਸ ਅਜਿਹੇ ਰੋਗ ਵਿਗਿਆਨ ਲਈ ਬਹੁਤ ਲਾਭਦਾਇਕ ਹੈ;
- ਸਮੁੰਦਰੀ ਭੋਜਨ ਅਤੇ ਮੱਛੀ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੀਆਂ ਕੰਧਾਂ ਦੇ ਨਾਲ ਨਾਲ ਦਿਲ ਦੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਮਜ਼ਬੂਤ ਬਣਾਉਂਦੇ ਹਨ;
- ਤੁਸੀਂ ਸਿਰਫ ਪਤਲੇ ਮਾਸ ਖਾ ਸਕਦੇ ਹੋ;
- ਤੁਹਾਨੂੰ ਡੇਅਰੀ ਉਤਪਾਦ ਲੈਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ ਜਿਸ ਵਿਚ ਚਰਬੀ ਦੀ ਮਾਤਰਾ ਘੱਟ ਹੈ;
- ਖੁਰਾਕ ਵਿਚ ਸਾਗ ਦੀ ਮਾਤਰਾ ਵਧਾਓ.
ਸਰੀਰ 'ਤੇ ਨੁਕਸਾਨਦੇਹ ਪ੍ਰਭਾਵ ਨੂੰ ਘੱਟ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਘਟਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਅਤੇ ਜੇ ਸੰਭਵ ਹੋਵੇ ਤਾਂ ਤੰਬਾਕੂਨੋਸ਼ੀ, ਤਲੇ, ਚਰਬੀ ਵਾਲੇ ਭੋਜਨ, ਡੱਬਾਬੰਦ ਭੋਜਨ ਅਤੇ ਅਚਾਰ ਵਾਲੇ ਉਤਪਾਦਾਂ ਨੂੰ ਹਟਾਓ. ਖੁਰਾਕ ਵਾਰ ਵਾਰ ਖਾਣਾ ਦਿੰਦੀ ਹੈ, ਪਰ ਛੋਟੇ ਹਿੱਸੇ ਵਿਚ. ਇਸ ਤਰ੍ਹਾਂ, ਪਾਚਕ ਕਿਰਿਆ ਆਮ ਤੌਰ ਤੇ ਵਾਪਸ ਆਵੇਗੀ, ਸਰੀਰ ਦਾ ਭਾਰ ਸਧਾਰਣ ਹੋ ਜਾਵੇਗਾ.
ਰੋਕਥਾਮ ਉਪਾਵਾਂ ਵੱਲ ਵਿਸ਼ੇਸ਼ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ, ਕਿਉਂਕਿ ਨਾੜੀ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਛੋਟੀ ਉਮਰ ਵਿਚ ਪ੍ਰਗਟ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਆਪਣੇ ਆਪ ਵਿਚ ਕਾਫ਼ੀ ਦੇਰ ਨਾਲ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ. ਇਸ ਲਈ, ਰੋਕਥਾਮ ਨੂੰ ਜਲਦੀ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਸ ਵਿਚ ਜ਼ਿਆਦਾ ਸਮਾਂ ਅਤੇ ਮਿਹਨਤ ਨਹੀਂ ਹੁੰਦੀ. ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਤੁਹਾਨੂੰ ਆਪਣੇ ਭਾਰ ਨੂੰ ਨਿਯੰਤਰਣ ਵਿਚ ਰੱਖਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਕਿਉਂਕਿ ਮੋਟਾਪਾ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਲਈ ਇਕ ਚਾਲ ਹੈ. ਇਸਦੇ ਲਈ ਜੀਵਨ ਵਿੱਚ ਤਮਾਕੂਨੋਸ਼ੀ ਅਤੇ ਸਰੀਰਕ ਗਤੀਵਿਧੀਆਂ ਦੀ ਘਾਟ ਸ਼ਾਮਲ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ. ਇਹਨਾਂ ਕਾਰਕਾਂ ਦੀ ਮੌਜੂਦਗੀ ਵਿੱਚ, ਲੱਛਣ ਜ਼ਿੰਦਗੀ ਦੇ 30 ਸਾਲਾਂ ਦੇ ਅਰੰਭ ਤੋਂ ਆਪਣੇ ਆਪ ਨੂੰ ਪ੍ਰਗਟ ਕਰ ਸਕਦੇ ਹਨ.
ਦਿਮਾਗ ਦੇ ਐਥੀਰੋਸਕਲੇਰੋਟਿਕ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕਰਨਾ ਹੈ ਇਸ ਲੇਖ ਵਿਚ ਵੀਡੀਓ ਦੇ ਮਾਹਰ ਨੂੰ ਦੱਸੇਗਾ.